General Topics
PREGUNTAS
Antes de continuar, tratar de responder las siguientes preguntas. Las respuestas se pueden encontrar al final del artículo, junto a una explicación.
- ¿Hay un límite de seguridad en el Índice de Masa Corporal (IMC) para una cirugía ambulatoria?
- Verdadero o falso:
a. Los pacientes con apnea obstructiva del sueño siempre deben ser manejados como pacientes hospitalizados.
b . Las guías para el manejo de la intubación difícil difieren en los pacientes hospitalizados versus los pacientes ambulatorios.
c . La anestesia regional está contraindicada en procedimientos ambulatorios.
d. Las complicaciones relacionadas con la obesidad y asociadas con la anestesia, usualmente ocurren en el perioperatorio o durante la recuperación inmediata. - El cuestionario de Stop Bang incluye lo siguiente:
a. Ronquidos.
b. IMC.
c. Oximetría.
d. Circunferencia del cuello.
INTRODUCCIÓN
La obesidad es un problema que crece en todo el mundo, particularmente en los países occidentales. De acuerdo con una publicación reciente de la OMS, el sobrepeso y la obesidad son el quinto factor de riesgo para la mortalidad mundial. (1) El índice de masa corporal (IMC) es el método más común utilizado para clasificar el peso de los adultos. Se define como el peso en kilogramos dividido por el cuadrado de la altura en metros (kg/m2). La Tabla 1 muestra los rangos de IMC tal como lo definió la Organización Mundial de la Salud (OMS).
El 61 % de la población del Reino Unido tiene sobrepeso (IMC> 25 kg/m2). En 2010, poco más de un cuarto de los adultos eran clasificados como obesos (IMC> 30 kg/m2) por el Centro de Información del NHS. Con la prevalencia de obesidad aumentando al mismo ritmo, se predijo que en 2012 el 32,1% de los hombres y 31,0 % de las mujeres serían clasificados como obesos.
En 2015, el informe estima que serán obesos el 36% de los varones y el 28 % de las mujeres (de edades comprendidas entre los 21 y 60) y para el año 2025 se estima que estas cifras se elevarán a 47 % y 36 %, respectivamente (2). En los EE.UU., más de un tercio de la población adulta sufre de obesidad (3).
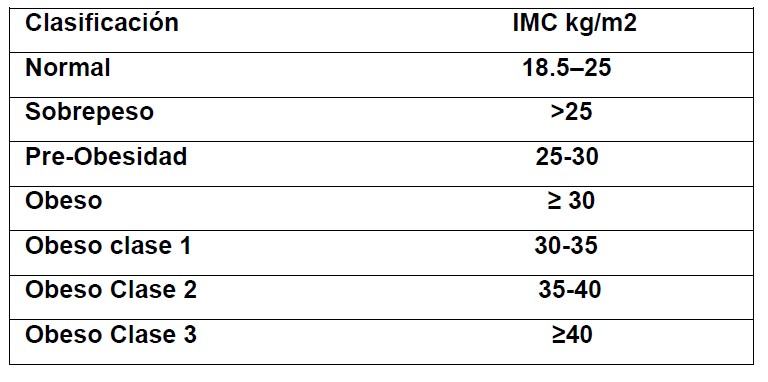
Tabla 1.
CRITERIOS DE SELECCIÓN PARA LA UNIDAD DE CIRUGÍAS AMBULATORIAS
Las complicaciones asociadas con la obesidad usualmente se producen durante el intra-operatorio o en la fase de recuperación inmediata, aunque también pueden ocurrir en etapas posteriores. La anestesia ambulatoria proporciona beneficios a estos pacientes por promover la movilización precoz y reducir las incidencias de complicaciones adquiridas en el hospital, tales como una infección.
La Asociación de Anestesiólogos de Gran Bretaña e Irlanda (AAGBI) indica que los pacientes con obesidad mórbida pueden manejarse con seguridad como procedimientos ambulatorios por personal experto, con los recursos adecuados y, que el nivel absoluto del índice de masa corporal no debe ser utilizado como único indicador de idoneidad para la cirugía. En 1992, el Colegio Real de Cirujanos recomendó que los pacientes con IMC mayor de 30 kg/m2 sean excluidos de los procedimientos ambulatorios (4). Sin embargo, en 2002, la Agencia de Modernización NHS elevó el límite a por lo menos 35 kg/m2 o superior a 40 kg/m2 para muchos procedimientos (5). Ahora se ha convertido en una práctica común aceptar a pacientes para cirugías ambulatorias en quienes el tratamiento no se ve alterado por la hospitalización.
La cuarta edición de la Asociación Británica de Cirugía Ambulatoria recomendó cirugías ambulatorias y procedimientos quirúrgicos de corta estancia. Se publicó en junio de 2012. Contiene más de 200 procedimientos clasificados por especialidad quirúrgica y asigna a cada procedimiento de una a cuatro opciones de tratamientos (procedimientos en sala, cirugías ambulatorias, estancias de 23 horas y hasta 72 horas). También incluye un conjunto de datos nacionales de resultados para Inglaterra en 2011 que muestra el porcentaje de procedimientos llevados a cabo con éxito sobre una base de procedimientos ambulatorios (6).
LA EVALUACIÓN PREOPERATORIA CO-MORBILIDADES
Se necesita una amplia evaluación preoperatoria para obtener co-morbilidades ya que muchos pacientes obesos tienen una alta prevalencia de enfermedades como hipertensión, enfermedad isquémica del corazón, diabetes, hipercolesterolemia y reflujo gástrico. Ver Tutorial de Anestesia de la semana 21 (Obesidad y Anestesia) para una revisión más exhaustiva de las complicaciones sistémicas de la obesidad. En este tutorial se profundiza más sobre el tema de la apnea obstructiva del sueño, una condición que es más común, pero no exclusiva, de los pacientes obesos.
APNEA OBSTRUCTIVA DEL SUEÑO DEFINICIÓN
La apnea obstructiva del sueño (AOS) se define como el cese del flujo de aire durante el sueño, impidiendo que el aire entre en los pulmones, donde la disminución del tono muscular provoca el colapso de las vías respiratorias superiores. El índice de apnea / hipopnea (IAH) se utiliza para evaluar la gravedad de la AOS mediante la medición de la frecuencia de apneas (cese completo del flujo de aire durante al menos 10 segundos) e hipopneas (evento de 10 segundos donde hay al menos una reducción del 50 % en la ventilación en comparación con una línea de base, pero no hay un cese completo del flujo de aire), dividido al número de horas de sueño. La medición requiere un estudio formal del sueño.
La gravedad de la AOS puede clasificarse de acuerdo al IAH en (7):
Leve: IAH 5-14/hr
Moderado: IAH 15-30/hr
Grave: IAH> 30/hr
ETIOLOGÍA Y FISIOPATOLOGÍA
Las características que se asocian comúnmente con estrechamiento de las vías respiratorias superiores y consiguiente colapso durante el sueño son: la obesidad, una gran circunferencia del cuello, anomalías anatómicas de la vía aérea superior o anomalías craneofaciales.
Los despertares frecuentes provocan la interrupción del sueño, somnolencia diurna excesiva, problemas de memoria, ansiedad y depresión. Además, el exceso de actividad simpática y desaturación de oxígeno podría contribuir a co-morbilidades cardio-respiratorias, como la hipertensión, enfermedad cardíaca isquémica, hipertensión pulmonar e insuficiencia cardíaca derecha, problemas endócrinos, tales como diabetes mellitus o reducción de los niveles de hormonas crecimiento / testosterona y manifestaciones gastrointestinales, más comúnmente el reflujo gastroesofágico (8).
EVALUACIÓN
La AOS puede ser diagnosticada por primera vez en una consulta de evaluación pre-operatoria. En evaluaciones posteriores deben incluirse una revisión exhaustiva de historias clínicas con referencia a cualquier antecedente de problemas en la vía aérea dando importancia a anestésicos previos, co-morbilidades médicas y si estuviese disponible, realizar estudios del sueño. Se debe realizar una historia detallada y un examen para evaluar los síntomas y signos de la AOS y hay muchas escalas y sistemas de puntuación disponibles para evaluar su gravedad.
Los principales síntomas de la AOS son: somnolencia excesiva, trastornos de la concentración y ronquido. La AOS es clínicamente significativa cuando el IAH es mayor que 15, junto con somnolencia diurna inexplicable o un mínimo de dos de las otras características de la enfermedad (Tabla 2) (7).

Escala de Somnolencia de Epworth
Se trata de un cuestionario autoadministrado con 8 preguntas (9). Proporciona una medida del nivel general de somnolencia diurna que tiene una persona. Se les realiza preguntas a la personas para puntuarlos en una escala de 4 puntos sobre sus posibilidades habituales de dormirse o quedarse dormido en 8 situaciones diferentes, que la mayoría de las personas tienen en el marco de su vida cotidiana.
La puntuación total ESS es la suma de las 8 puntuaciones y puede oscilar entre 0 y 24. A mayor puntuación, mayor nivel de somnolencia durante el día. La mayoría de las personas pueden responder a la ESS sin ayuda en 2 o 3 minutos.
Utilice la siguiente escala para elegir el número más adecuado para cada situación:
0 = nunca dormita
1 = probabilidad de dormirse
2 = moderada posibilidad de dormirse
3 = alta probabilidad de dormirse
Situación:
Sentado y leyendo Mirando la televisión
Sentado inactivo en un lugar público (por ejemplo, un teatro o una reunión)
Como pasajero en un coche durante una hora sin interrupción
Al acostarse a descansar por la tarde Sentado y hablando con alguien
Sentado tranquilamente después de un almuerzo sin alcohol
En un coche, mientras se detuvo por unos minutos en el tráfico
TOTAL (máx. 24)
STOP BANG Cuestionario
Se trata de una herramienta válida, utilizada para evaluar a los pacientes con apnea obstructiva del sueño (AOS). Un reciente estudio canadiense demostró el valor del cuestionario STOP- BANG en la identificación y estratificación de riesgo en pacientes quirúrgicos (10). Esto puede ayudar al personal de salud en un punto no reconocido AOS, y guía a los pacientes a un diagnóstico y tratamiento con el fin de evitar las complicaciones a largo plazo de la AOS, como así también, con el fin de reducir los riesgos perioperatorios asociados.

OSA Y CIRUGÍA AMBULATORIA
Las guías de práctica ASA para el manejo perioperatorio de los pacientes con apnea obstructiva del sueño hacen énfasis en que la selección de pacientes para cirugías ambulatorias debe depender de la severidad de la AOS, de la invasividad de la cirugía, de las co-morbilidades asociadas, del tipo de anestesia, de las necesidades de opioides postoperatorios y de la adecuada observación después del alta (11). La AOS por sí sola no debe ser una contraindicación para una cirugía ambulatoria.
Un reciente consenso publicado por la Sociedad de Anestesia Ambulatoria ha actualizado algunas de las guías de práctica ASA (12). Esto se basa en literaturas recientemente publicadas que muestran el valor del cuestionario STOP- BANG como herramienta de detección, y de unas series de casos que muestran el éxito de la cirugía bariátrica laparoscópica ambulatoria. Ellos recomiendan que los pacientes con diagnóstico y tratamiento de AOS y que tengan co-morbilidades estables, no sean excluidos de las cirugía ambulatorias, mientras que a las personas con riesgos, de acuerdo con las herramientas de detección y con co-morbilidades estables también se les debería ofrecer cirugías ambulatorias, siempre que el dolor post -operatorio se pueda tratar adecuadamente con la analgesia no opiácea.
Mientras tanto, los pacientes con co-morbilidades no tratadas o que requieran analgesia postoperatoria con opioides no son candidatos ideales para cirugías ambulatorias.
La unidad de cirugía ambulatoria debe tener acceso a los equipos de vía aérea difícil, al equipo de cuidados respiratorios, así como acceso a radiología (por ejemplo, rayos x portátil para tórax) y a las instalaciones de laboratorios (por ejemplo, hemoglobina, gases en sangre y análisis de electrolitos). Al igual que con cualquier instalación ambulatoria, la disposición en la internación del paciente debe estar disponible sin dificultad.
Los pacientes que utilizan dispositivos de CPAP en sus casas deben ser aconsejados de llevar su dispositivo al hospital para el uso postoperatorio.
La naturaleza de la cirugía y la necesidad de opioides postoperatorios parecen ser un determinante más importante de las complicaciones postoperatorias, que la técnica de anestesia, pero la anestesia local o regional es probable que sea la opción preferida para los pacientes con AOS (11).
Al igual que con los pacientes no obesos, la morbilidad puede incrementarse por el bloqueo neuromuscular residual. La reducida reserva respiratoria de los obesos hace que sea aún más importante que el bloqueo neuromuscular se monitorice y se revierta con cuidado.
La extubación traqueal se debe realizar cuando el paciente está completamente despierto, alerta y con reversión completa del bloqueo neuromuscular. Siempre que sea posible, la extubación se debe realizar en posición semi-vertical (cabeza arriba 30º) o en posición de Anti-Trendelenburg para optimizar la mecánica respiratoria (12).
MANEJO DE LA VÍA AÉREA
El reciente informe NAP4 del Real Colegio de Anestesiólogos muestra que los pacientes obesos tienen el doble de riesgo de sufrir los principales problemas de las vías respiratorias durante la anestesia, en comparación con los pacientes no obesos (13). Por lo tanto, debe llevarse a cabo una evaluación exhaustiva de la vía aérea para los pacientes obesos, anticipándose a una dificultad en la ventilación con máscara y en la intubación. Todas las unidades de cirugía ambulatoria deben tener el mismo equipamiento y personal capacitado, como así también un rápido acceso al ámbito hospitalario con el fin de gestionar tal eventualidad.
La pre oxigenación es obligatoria en la obesidad mórbida con la cabeza elevada para arriba o en posición de rampa y la máscara ajustada en la cara, ya que la reducida capacidad residual funcional y el aumento de consumo de oxígeno basal acelerará la desaturación una vez en apnea.
Debería considerarse la posibilidad de asegurar la vía aérea mediante una intubación con fibra óptica y despierto, cuando sea apropiado. El papel de los relajantes musculares en el manejo seguro de la vía aérea difícil tampoco debe olvidarse. El NAP4 refiere muchas situaciones en las que la demora en la administración de relajantes musculares, puede hacer más difícil el manejo de una vía aérea. Y, por supuesto, puede ser aconsejable no incluir pacientes como ambulatorios cuando se anticipan dificultades significativas.
El control de la vía aérea se logra mejor mediante el uso de una dosis apropiada del agente inductor y del relajante, un buen posicionamiento, (cabeza elevada, posición de rampa) y la ayuda de un asistente calificado. El papel de los complementos de las vías respiratorias, tales como el video laringoscopio está bajo evaluación. Estos complementos de las vías respiratorias pueden resultar útiles, pero en la actualidad su uso depende de las habilidades clínico-individuales. Situaciones CICV (no se puede intubar, no se puede ventilar) debe ser manejado de acuerdo a las guías de la Sociedad de vía aérea difícil (14).
MANEJO EN LA UNIDAD DE CIRUGÍA AMBULATORIA
Los principios de una buena recuperación deben ser:
PREOPERATORIO
- Una preparación cuidadosa y una explicación anterior a la asistencia, incluyendo las expectativas para la reanudación de la ingesta oral, las guías del ayuno y manteniendo la hidratación hasta 2 horas antes de la cirugía.
- Distribución de folletos informativos en la visita preoperatoria sobre los procedimientos y orientación sobre las expectativas de acuerdo con las guías locales.
- Profilaxis con antiácidos y analgesia con paracetamol y AINEs si no hay contraindicación.
INTRA-OPERATORIO
- Un equipo especial puede ser requerido según el caso de internación, incluyendo mesas de operaciones, correderas y camas especificas de acuerdo al peso de los pacientes, accesorios de mesa, colchones reductores de presión, compresas de gel y equipo de monitoreo. Algunas unidades de cirugía ambulatoria utilizan carros operados eléctricamente con el fin de evitar problemas en la manipulación manual de los pacientes.
- Usar agentes anestésicos de acción corta y/o anestesia regional. La anestesia espinal (tal vez utilizando agentes como la prilocaína hiperbárica) o bloqueos de nervios periféricos, pueden tener ventajas al promover una recuperación rápida en los pacientes obesos. Realizar estos procedimientos pueden ser un reto, debido a la dificultad en la localización de puntos de referencias, pero los posibles fracasos no deben impedir sus usos en pacientes ambulatorias.
POST-OPERATORIO
- Los opiáceos sistémicos deben ser evitados y la analgesia multimodal con analgésicos simples como el paracetamol y AINEs se deben utilizar de forma predeterminada, al menos que estén contraindicados(15).
- Mantener una buena hidratación con bebidas en el pre-operatorio y líquidos por vía intravenosa durante el intraoperatorio puede ayudar a acelerar el retorno de la ingesta oral.
- Un enfoque multimodal basado en protocolos locales debe ser utilizado para tratar y prevenir las náuseas y vómitos postoperatorios.
- Los pacientes deben ser movilizados lo antes posible para reducir al mínimo el riesgo de tromboembolismo. Algunas unidades de cirugía ambulatoria realizan procedimientos de banda gástrica y a estos pacientes se debe considerar darles tratamiento con heparina de bajo peso molecular por 10 a 14 días.
ANESTESIA ESPINAL PARA CIRUGÍA AMBULATORIA
- Dosis baja de prilocaína hiperbárica 2% se han utilizado ampliamente en cirugía ambulatoria en el Reino Unido y en muchas partes de Europa para proporcionar una anestesia espinal más corta. Una dosis de 60 mg puede llevar a la aparición de un bloqueo sensorial hasta un nivel de T12 en 4 minutos. Información adicional, donde se compara prilocaína y bupivacaína en cuanto a la regresión del bloqueo motor y sensitivo, tiempo de recuperación y alta domiciliaria se encuentran en la siguiente tabla (Tabla 4) (16). Esta referencia describe a la anestesia espinal para cirugías generales (reparación de hernia inguinal, hemorroidectomía), cirugías ortopédicas (artroscopía de rodilla), cirugías urológicas (RTU) y procedimientos ginecológicos (histeroscopía, TVT – colocación de mallas vaginal sin tensión).
- En un grupo de 113 mujeres y 118 hombres, con una duración media de cirugía de 35 minutos, el uso de fórmulas hiperbáricas llevó a un inicio más rápido de bloqueos motor y sensorial (17).
- La adición de dosis bajas de fentanilo para la inyección intratecal mejora la aparición y la calidad del bloqueo, lo que le permite al anestesiólogo utilizar dosis más bajas de prilocaína, permitiéndoles a los pacientes deambular con mayor rapidez (18).
- La práctica común sería el uso de 20 a 50 mg de prilocaína intratecal con 10-20 microgramos de fentanilo para proporcionar una adecuada anestesia espinal para cirugías de la parte baja del abdomen y extremidad inferior. Esto da una buena anestesia con una regresión rápida del bloqueo motor, un bajo riesgo de retención urinaria y una alta satisfacción del paciente.
- En tres unidades de cirugía ambulatoria, en el oeste de Escocia, auditamos 50 pacientes que recibieron 30 a 50 mg de prilocaína hiperbárica con 10 microgramos de fentanilo intratecal en posición sentado para reparación de hernias, artroscopía y procedimientos ano-perineales / urológicos / ginecológicos. Se registró el tiempo hasta la deambulación independiente y la necesidad de convertir a anestesia general. Todos los pacientes completaron una encuesta de satisfacción y se realizó un seguimiento a las 48-72 horas. La mediana del tiempo hasta la deambulación fue de 124 (74-220) minutos y para dar el alta 180 (150-240) minutos. Todos los pacientes orinaron antes del alta. Cuatro pacientes requirieron GA – hubo tres casos de falla o inicio lento de anestesia espinal y un caso en el que se prolongo la cirugía. En el seguimiento, 2 pacientes tenían dolor de espalda baja, pero 48 pacientes estaban muy satisfechos con la experiencia.
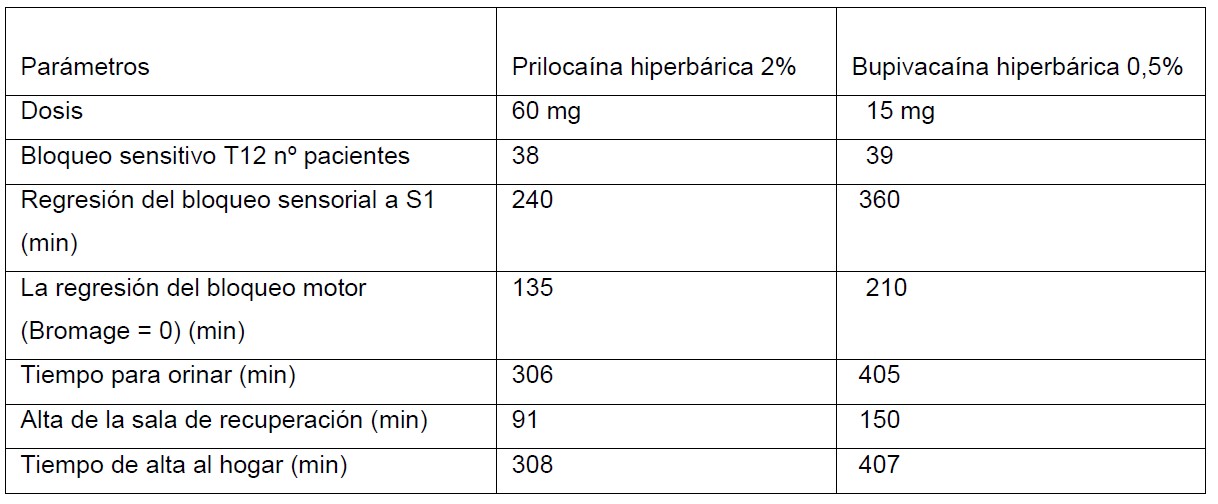
Tabla 4 (15)
PUNTOS IMPORTANTES
- La obesidad no es una contraindicación para procedimientos de cirugía ambulatoria.
- Todos los pacientes deben ser cuidadosamente pre-evaluados y referidos para un seguimiento adicional o una revisión anestesiológica según los protocolos locales.
- Hacer un enfoque multimodal, incluyendo anestesia regional / local, usos de opioides de corta acción, uso de paracetamol y AINE (salvo que esté contraindicado) son la clave para una recuperación segura y rápida.
- La movilización precoz en cirugía ambulatoria reduce el riesgo de tromboembolismo.
- Las complicaciones asociadas a la obesidad tienden a ocurrir con mayor frecuencia durante el período intraoperatorio y postoperatorio inmediato. Una planificación cuidadosa y la atención a los detalles, pueden ayudar a controlar estos problemas y reducir su incidencia
RESPUESTAS A LAS PREGUNTAS
Pregunta 1
La obesidad en sí misma no es una contraindicación para cirugías ambulatorias. Aunque el AAGBI ha señalado que los pacientes con obesidad mórbida se pueden manejar de manera segura con los recursos adecuados, muchas unidades de cirugía ambulatoria remiten a los pacientes con IMC> 40 kg / m2 a un anestesiólogo. Debería haber protocolos locales y un departamento dedicado a llevar el manejo de los pacientes obesos.
Pregunta 2
a. F
b. F
c. F- La anestesia regional ofrece un excelente alivio del dolor. Los agentes anestésicos a bajas dosis con mezclas de opioides son ideales. Los pacientes pueden ser dados de alta con algo de bloqueo motor y sensorial residual si el miembro está protegido. La anestesia espinal también puede llevarse a cabo de manera segura si se utilizan agentes anestésicos adecuados y a dosis bajas. d. V
Pregunta 3
a. V
b. V
c. F
d. V
REFERENCIAS
- www.who.int/mediacentre/factsheets/fs311/en/index.html
- NHS Information Centre, Statistics on Obesity, Physical Activity and Diet: England 2010
- www.cdc.gov/obesity/data/adult.html
- Royal College of Surgeons of England. Commission on the provision of surgical services. Guidelines for day case surgery, London. HMSO, 1992
- NHS Modernisation Agency. National good practice guidelines on pre operative assessment for day surgery, 2002
- BADS Directory of Procedures, 4th Edition, June 2012
- http://www.sign.ac.uk/pdf/sign73.pdf
- Loadsman JA, Hillman DR. Anaesthesia and sleep apnoea. Br J Anaesth 2001; 86: 254–266
- http://www.epworthsleepinessscale.com
- Chung F, Subramanyam R, Liao P, Sasaki E, Shapiro C, Sun Y. High STOP-Bang score indicates a high probability of obstructive sleep apnoea. Br J Anaesth 2012; 108(5): 768-775.
- Gross JB et al. Practice guidelines for the perioperative management of patients with obstructive sleep apnea: a report by the American Society of Anesthesiologists Task Force on Perioperative Management of Patients with Obstructive Sleep Apnea. Anesthesiology 2006; 104:1081–93
- Joshi G, Ankichetty S, Gan T, Chung F. Society for Ambulatory Anesthesia Consensus Statement on Preoperative Selection of Adult Patients with Obstructive Sleep Apnea Scheduled for Ambulatory Surgery. Anesth Analg 2012; 115(5), 1060–1068
- 4th National Audit Project of the Royal College of Anaesthesists and the Difficult Airway Society: Major complications of Airway Management in the UK. March 2011.
- http://www.das.uk.com/guidelines/cvci.html
- Joshi GP. Multimodal analgesia techniques and postoperative rehabilitation. Anaesthesiology Clin N Am. 2005; 23:185–202
- Camponovo C. Ultrashort local anaesthetics: spinal hyperbaric prilocaine. Perimed 2008; 26-32.
- Camponovo C, Fanelli A, Ghisi D, Cristina D, Fanelli G. A prospective, double blinded, randomized, clinical trial comparing the efficacy of 40 mg and 60 mg hyperbaric 2 % prilocaine versus 60 mg plain 2 % prilocaine for intrathecal anaesthesia in ambulatory surgery. Anesth Analg2010; 111(2):568-572
- Black AS, Newcombe GN, Plummer JL, McLeod DH, Martin DK. Spinal anaesthesia for ambulatory arthroscopic surgery of the knee: a comparison of low dose prilocaine and fentanyl with bupivacaine and fentanyl. Br J Anaesth 2011; 106(2):183-8
ENLACE WEB Y LECTURA ADICIONAL
- Day case and short stay surgery, Association of Anaesthesists of Great Britain and Ireland guideline
- May 2011, http://www.aagbi.org/sites/default/files/Day%20Case%20for%20web.pdf
- Peri-operative management of the morbidly obese patient, AAGBI guideline June 2007.
- http://www.aagbi.org/sites/default/files/Obesity07.pdf
- Day Case Surgery (Oxford Specialist Handbooks). Smith I, Mc Whinnie D, Jackson I. 2011.Artículo en inglés en: http://totw.anaesthesiologists.org/wp-content/uploads/2013/09/291-Obesity-and-Day-Case-Surgery.pdf



