Paediatric Anaesthesia
PREGUNTAS
Antes de continuar, intente contestar las siguientes preguntas. Las respuestas las podrá conseguir al final del artículo, junto con una explicación. Por favor responda Verdadero o Falso:
- Con respecto a la anatomía y fisiología del bloqueo central neuroaxial pediátrico:
a. El saco dural termina usualmente al nivel de L3.
b. En niños, la línea intercrestal (entre las crestas ilíacas) cruza cercano al nivel L5.
c. Es raro observar Hipotensión arterial posterior al bloqueo epidural en niños menores de 8 años de edad.
d. La Clonidina añadida a la solución para bloqueo caudal rara vez produce hipotensión arterial.
e. Los infantes pre-términos tienen casi ausente la respuesta autonómica a la anestesia espinal. - Con respecto a la anestesia epidural pediátrica:
a. La falta de consentimiento de los padres es una contraindicación para la realización del bloqueo neuroaxial.
b. Hay una evidencia clara del beneficio de la anestesia neuroaxial sobre los opioides endovenoso en la analgesia postoperatoria.
c. La toxicidad por bupivacaína puede ser tratada con la emulsión lipídica endovenosa.
d. La profundidad del espacio Epidural es de aproximadamente 0.5mm/kg de peso corporal.
e. El bloqueo epidural en pediatría debe realizarse con el paciente despierto siempre que sea posible. - Con respecto a las complicaciones de la anestesia epidural en niños:
a. Las complicaciones son similares a las observadas en adultos.
b. Se han reportado altas tasas de complicaciones en pacientes a quienes se les realizó la anestesia epidural dormidos, comparados a los despiertos.
c. La tasas de complicación es menor al realizar la técnica guiada por ultrasonido.
d. El riesgo de complicaciones serias a largo plazo es de aproximadamente 1 en 10,000.
e. Los niños menores de 6 meses de edad tienen mayor riesgo de complicaciones comparado con los niños mayores.
Puntos Claves
- La epidural continua teniendo un papel importante en la cirugía pediátrica, particularmente para el manejo del dolor Perioperatorio y postoperatorio.
- Es importante entender las variaciones en la anatomía y farmacología de la población pediátrica y neonatal y ajustar de manera acorde la técnica y dosificación.
- Para los niños mayores de 6 meses de edad, una fórmula ampliamente aceptada para estimar la profundidad del espacio epidural es 1mm/kg de peso corporal.
- Se debe lograr un adecuado manejo postoperatorio para mejorar la seguridad y eficacia de la epidura pediátrica y minimizar las potenciales complicaciones.
INTRODUCCION
El bloqueo neuroaxial en pediatría es una técnica de gran valor y bien reconocida para lograr controlar el dolor perioperatorio y postoperatorio. La técnica epidural lumbar y torácica siguen siendo de gran importancia para el control del dolor, y cuando actúan de manera efectiva son consideradas como el estándar de oro de la analgesia postoperatoria en niños (1).
La evidencia sugiere que el control del dolor es comparable y en muchos casos mejor que la técnica endovenosa (2). La epidural provee analgesia óptima mientras evita los efectos secundarios de los opioides, habiendo estudios que demuestran menores episodios de hipoxemia o depresión respiratoria y disminución de la necesidad de ventilación en el postoperatorio y cuidados intensivos (3). Incluso hay mejor estabilidad hemodinámica, mejor función gastrointestinal, menor nauseas y vómitos y menor respuesta neuro-humoral al stress (4). De igual forma es necesario recordar que el uso de opioides vía epidural pueden ocasionar complicaciones sistémicas.
En el Reino Unido (UK) el uso de la anestesia epidural en pediatría está disminuyendo, se calcula una caída del 40% entre 2006 y el 2011 (2). Esto puede estar atribuido al aumento de la cirugía laparoscópica, así como al desarrollo y éxito de otras técnicas de anestesia regional o local (2). Sin embargo, la anestesia epidural y otras técnicas neuroaxiales todavía se mantienen en la práctica común, principalmente como adyuvante a la anestesia general.
La anatomía del espacio epidural varía cuando se compara adultos, niños y neonatos. Los efectos fisiológicos y farmacológicos de las drogas en este grupo de edad son similarmente variables teniendo que tomar todo esto en consideración cuando se realiza la anestesia epidural en pediatría. Se deben discutir las indicaciones, contraindicaciones y complicaciones, y la decisión de realizar la epidural debe estar basada en características individuales después de un cuidadoso análisis de riesgo/beneficio. Se sigue debatiendo en cuando a la seguridad de la realización de la epidural (despierto vs dormido), así como también en cuanto a técnicas desarrolladas recientemente y la realización con la introducción del ultrasonido.
INDICACIONES Y CONTRAINDICACIONES DE LA EPIDURAL
Indicaciones
La mayoría de los bloqueos neuroaxiales en niños se usan en combinación con anestesia general o sedación, y muy pocas veces se emplea como única técnica. Puede haber pacientes en quienes sea preferible evitar la anestesia general, como por ejemplo los pacientes hipotónicos, niños con historia de apnea, displasia broncopulmonar u otras condiciones que pueden requerir ventilación prolongada, pacientes con fibrosis quística, aquellos con historia de hipertermia maligna, u ocasionalmente niños mayores quienes prefieran permanecer despiertos (5).
Las decisiones con respecto al uso de la epidural deben tomarse de manera individual y deben considerar los beneficios potenciales en niños con comorbilidades. Por ejemplo los niños con Parálisis Cerebral para procedimientos dolorosos en miembros inferiores se van a beneficiar del uso de la epidural, particularmente debido a la dificultad de la evaluación del dolor en pacientes con pobre comunicación o incapacidad intelectual (6). En pacientes con asma o enfermedad respiratoria una epidural que funcione va a ayudar en bloquear las vías aferentes del dolor y al mantenimiento de la función muscular respiratoria y ventilación adecuada (7).
La epidural torácica o lumbar son efectivas en proveer analgesia para procedimientos torácicos, abdominales y ortopédicos. Existen beneficios comprobados de la analgesia epidural para cirugía general, procedimientos urológicos mayores, ortopedia, cirugía plástica y espinal (8). La analgesia epidural , sea continua o controlada por el paciente, está asociada con menor puntaje en la escala del dolor y disminución de la incidencia de nauseas y vómitos en el postoperatorio comparado con la técnica endovenosa (2,8).
Contraindicaciones
Similar a los adultos, hay un número de contraindicaciones absolutas y relativas para la realización de la epidural en pediatría. Se debe evitar la realización en aquellos pacientes en quienes no exista un consentimiento de los padres o exista negación por parte del paciente (en niños mayores de 12 años). Otra contraindicación incluye la infección local en el sitio de la punción, coagulopatía o alergia corroborada a la anestesia (8). Las contraindicaciones relativas pueden incluir las anormalidades anatómicas, enfermedades neurológicas, sepsis, inmunodeficiencias, presión intracraneal aumentada, cirugía espinal previa o la necesidad de evaluación postoperatoria de la función motora o sensorial (9).
ANATOMIA, FISIOLOGIA Y FARMACOLOGIA
La anatomía del espacio epidural y las respuestas fisiológicas varían con la edad. Esto tiene implicaciones importantes cuando se considera la anestesia epidural en pacientes pediátricos. La respuesta y el manejo de las drogas por parte del cuerpo también varía, particularmente en neonatos a términos y pre-términos.
La médula espinal termina en L3 en neonatos a términos, comparado con L1 en adultos, esta diferencia se mantiene aparente hasta aproximadamente los 12 meses de edad (3). Similarmente, el saco dural en los neonatos termina en S3, pero en S1-S2 en adultos. Una línea imaginaria dibujada entre los dos crestas ilíacas superiores (línea intercrestal) debe estas por debajo del nivel de la médula espinal a cualquier edad (3). Está línea se encuentra típicamente en el inter espacio L3-L4 de la cuarta vértebra lumbar en adultos pero tiende a pasar cercana a la quinta vertebra lumbar en niños y en el inter espacio L5-S1 en neonatos (3,10). Otras diferencias anatómicas en pacientes pediátricos incluyen la osificación incompleta de los huesos vertebrales, un ligamento amarillo delgado y un espacio epidural largo y de mayor compliance con menor tejido fibroso y menor grasa. Esto permite mayor facilidad para la colocación de catéteres epidurales a niveles más altos desde abordajes más bajos (3,11).
El bloqueo epidural en niños produce significativamente menos cambios hemodinámicos que los observados en adultos (3). Rara vez se observa hipotensión en niños menores de 8 años de edad, debido a menor volumen circulante en los miembros inferiores y sistema esplácnico, y a una falta relativa del tono vascular periférico en reposo (3,11). En pacientes mayores, el bloqueo del tono simpático produce una pequeña pero consistente disminución de la presión arterial de hasta un 20-25% (10).
La farmacología de los agentes anestésicos locales en neonatos y niños difiere a los adultos e incluso entre las edades de los niños. El gasto cardíaco relativamente alto, el alto flujo sanguíneo tisular y la baja concentración de proteínas plasmáticas para la unión de drogas (particularmente en neonatos) resulta en concentraciones plasmáticas inicialmente altas y la probabilidad de toxicidad (12). Incluso tienen inmadurez de la función hepática y renal hasta los 3 meses de edad y potencialmente presentan un aumento de la permeabilidad de la barrera hematoencefálica aunque esto ultimo se mantiene controversial (3). Esto es más común en neonatos prematuros. Debido a estos factores los pacientes pediátricos están en mayor riesgo de acumulación tóxica de anestésicos locales con la epidural (3). Tanto la duración como la latencia del bloqueo de nervios está disminuida en niños jóvenes debido a la mielinización incompleta y al aumento de la permeabilidad del endoneuro (5).
TECNICA EPIDURAL
Los principios para la realización de la epidural de manera segura en pediatría aplica de la misma manera que para la anestesia neuroaxial en el resto de los pacientes y este tutorial no va a describir en detalle la técnica estándar de la epidural. Sin embargo, es esencial que el procedimiento incluya la aplicación de monitorización adecuada del paciente, preparación de la piel, mantenimiento de las condiciones estériles y el uso de la dosis de prueba para reducir las complicaciones. Durante la colocación de la aguja epidural, el niño es posicionado en decúbito lateral con las caderas y rodillas flexionadas y la columna arqueada para abrir el espacio interlaminar (10).
Típicamente se emplea el abordaje en línea media y la técnica de pérdida de la resistencia al igual que en adultos. La vertebras toráxicas se mantienen horizontales hasta la adolescencia, por lo que el abordaje en línea media para el espacio toráxico epidural puede ser utilizado (3). Un gran estudio prospectivo (5) realizado por la Sociedad Francesa de Anestesia Pediátrica (ADARPEF) concluyó dentro de sus hallazgos que, en neonatos e infantes, es más seguro utilizar solución salina para la técnica de pérdida de resistencia que aire (Figure 1).
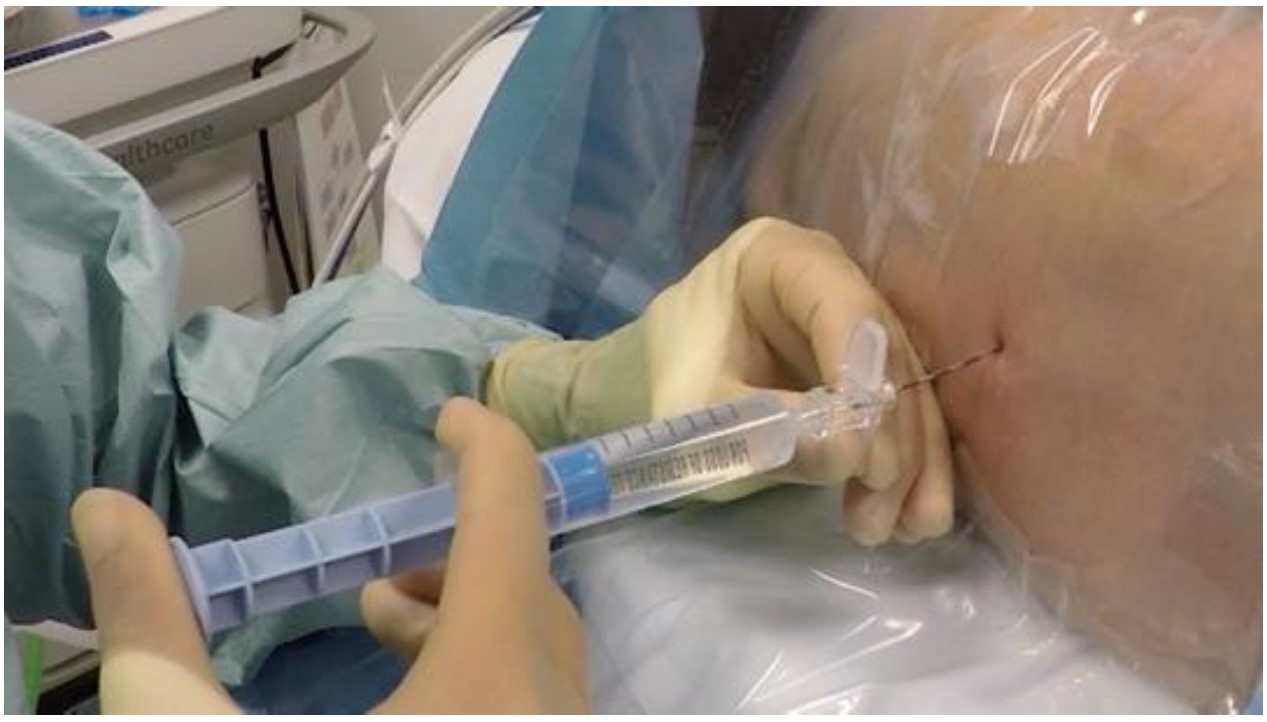
Figura 1: Abordaje en línea media para la epidural lumbar usando la técnica de pérdida de la resistencia con solución salina. Note las marcas cada 0.5 cm en la aguja de Tuohy.
El espacio epidural es más superficial en niños que en adultos, con una gran cantidad de guías disponibles para estimar la profundidad epidural. Un cálculo ampliamente aceptado de la profundidad para la realización de la epidural lumbar en niños entre 6 meses y 10 años de edad es como sigue:

La profundidad media del espacio epidural en neonatos es de aproximadamente 1cm, con un rango de 0.4-1.5cm (10). Las agujas epidurales para el uso en pediatría están disponibles en calibres 18G o 19G, con una longitud mas corta y con marcas cada 0.5cm para facilitar el manejo (3).
Se recomienda utilizar una dosis de prueba junto con aspiración cuidadosa para evitar la inyección intravascular o subaracnoidea (5). Para evaluar si hubo inyección intravascular la dosis de prueba debe ser de 0.1mL/kg (hasta 3mL) de anestésico local como bupivacaína al 0.25% con 5mcg/mL de adrenalina y esperar un tiempo para permitir una respuesta. Se define como respuesta positiva a la dosis de prueba al aumento de la frecuencia cardíaca (>10 pulsaciones por minuto), aumento de la presión arterial (>15mmHg) o al cambio en la amplitud de la onda T en un 25% (10).
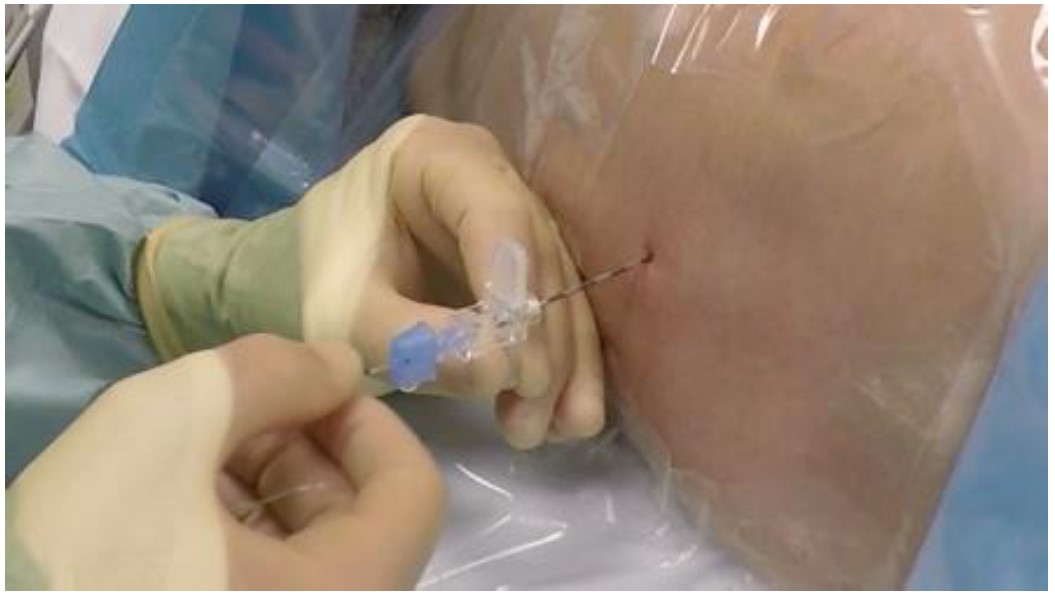
Figura 2: Colocación del catéter epidural a través de la aguja de Tuohy.
Drogas y Dosificación
Determinar el volumen total de la inyección va a depender en la localización de la cirugía y del nivel del catéter epidural. En niños jóvenes, la dosis recomendada es de 0.04mL/kg/segmento como bolo inicial. En niños mayores de 10 años de edad, un cálculo de gran ayuda es: Volumen (en mL) por segmento espinal a ser bloqueado = 1/10 x edad en años (10). Posiblemente una manera más fácil de calcular estaría en considerar la cirugía como tal y realizar la carga con 0.25-0.5mL/kg de bupivacaína al 0.25% para epidurales lumbares y aproximadamente la mitad para las torácicas. Manteniendo presente las recomendaciones de la dosis máxima, está dosis de 0.25% puede ser repetida con la mitad del volumen inicial después de 1-2 horas o se comienza con una infusión de dosis baja continua, ej 0.2-0.4mL/kg/hora de bupivacaína al 0.1% (5,10). En infantes menores de 12 meses de edad puede ocurrir acumulación de droga, por lo que se debe reducir la tasa de infusión (10). Tanto la bupivacaína, ropivacaína y levobupivacaína han mostrado ser efectivas en una variedad de concentraciones y dosis, pero generalmente se prefiere dosis menores (8). Se puede adicionar algunos agentes para lograr prolongar la duración de la analgesia, mejorar la calidad del bloqueo y reducir los efectos secundarios no deseados (3). La adición de opioides epidurales o Clonidina ha mostrado mejorar la analgesia pero puede aumentar la incidencia de efectos secundarios, incluyendo nausea y vómitos, retención urinaria y depresión respiratoria (8). Es necesario señalar que la Clonidina no está recomendada para niños menores de 6 meses de edad (3). Otras drogas consideradas incluyen la ketamina y el Tramadol pero hay poca evidencia de su seguridad, particularmente en niños (13).
Despierto vs Dormido
La epidural pediátrica se ha colocado de manera segura durante muchos años en pacientes anestesiados, con suficiente opinión de expertos y evidencia que lo soporta (2). Los factores ha considerar incluyen la poca colaboración; movimiento e incomodidad del paciente; poca confiabilidad de la dosis de prueba bajo anestesia y feedback limitado en presencia de potencial daño neurológico en términos de parestesia o dolor (10). Sin embargo, en cuanto a las consideraciones éticas y prácticas, está ampliamente aceptada la realización de la epidural pediátrica bajo anestesia. Parece no existir un mayor riesgo para la realización de la epidural en pediatría bajo anestesia general comparada con estar despierto (1,14).
La red de Anestesia Regional Pediátrica (ARP) comparó la anestesia regional realizada en niños dormidos con aquellos quienes fueron sedados o anestesiados. Con una base de datos de mas de 14.900 bloqueos, no mostraron diferencias en complicaciones mayores o transitorias (15). Sin embargo hubo una tasa menor de complicaciones neurológicas transitorias posterior a la realización de la epidural en niños bajo anestesia general quienes no recibieron bloqueantes neuromusculares comparado con los que si recibieron (15). Similarmente, el estudio ADARPEF de 24.400 niños, demostró una tasa menor de complicaciones con secuelas de poca importancia a largo plazo. (16). Se pueden tener consideraciones separadas para niños mayores quienes pueden estar dispuestos a cooperar, particularmente en aquellos a quienes se les realizará epidural torácica.
Guía por Ultrasonido
Con las preocupaciones inherentes con respecto a la realización de la epidural bajo anestesia, el advenimiento del ultrasonido ha provisto una manera para reducir potencialmente el riesgo. Los estudios han demostrado que el ultrasonido puede ser usado de manera efectiva para la visualización directa las estructuras neuroaxiales, reducir el tiempo de colocación y permitir la visualización de la diseminación del anestésico local dentro del espacio epidural en niños en edades comprendidas entre 0-6 años de edad (17). La visualización o escaneo previo al procedimiento puede ser beneficioso especialmente en niños pequeños, con la finalidad de localizar el nivel de bloqueo, evaluar la profundidad del ligamento amarillo y determinar la distancia para el espacio epidural (18). La penetración del ultrasonido y una columna vertebral significa que la colocación de la epidural puede ser realizada en tiempo real en neonatos e infantes (18).
COMPLICACIONES
La colocación de la epidural en pediatría no es libre de riesgo, aunque recientes estudios han confirmado que la incidencia de complicaciones serias es muy baja. Un seguimiento al estudio original del grupo ADARPEF en el 2010 mostró una tasa de complicaciones generales de 0.12% para todas las técnicas regionales; sin embargo la tasa fue 6 veces mayor para bloqueo neuroaxial central que para los bloqueos periféricos (19). Las complicaciones menos severas incluyen fallo del bloqueo, bloqueo incompleto o unilateral, cefalea post-punción dural (CPPD) y efectos secundarios relacionados a los opioides incluyendo nauseas, prurito, retención urinaria y depresión respiratoria. CPPD se discute en TOTW “Manejo efectivo de la Cefalea Post-Punción de la Dura” (20).
La auditoría nacional del Reino Unido para la epidural en pediatría recolectó datos acerca de las complicaciones de la epidural durante un período de 5 años. Un total de 96 incidentes se reportaron en mas de 10.000 epidurales realizadas (~1:100), de las cuales 56 estuvieron directamente relacionadas con la colocación o mantenimiento de la infusión de la analgesia epidural (21). Los 40 incidentes restantes fueron asociados con el uso de analgesia epidural, 33 de los cuales fueron por el desarrollo de presión dolorosa (21). La mayoría de los 56 incidentes fueron de baja severidad con 5 incidentes clasificados como serios (~1:2000). Solo un niño tuvo déficit neurológico residual 12 meses posterior a la cirugía, dando una incidencia de 1:10.000, comparable a la tasa en adultos (21). Considerando todas las epidurales realizadas, 28 niños experimentaron infección post-epidural (~1:300), la CPPD ocurrió en 6 niños (~1:2000), daño de nervio en 6 niños (~1:2000), anestesia espinal inadvertida en 2 niños (~1:5000), error en la droga en 13 niños (~1:1000) y toxicidad por anestésico local en 1 niño (~1:10000) (21). De las 28 infecciones post-epidural, 25 de estas fueron infecciones locales de la piel con 1 caso de meningismo y 2 diagnósticos de abscesos epidural (21). Aunque las complicaciones severas posterior a la colocación de la epidural pediátrica son raras, se debe reconocer que la incidencia es mayor en neonatos e infantes, siendo la tasa de complicaciones en los menores de 6 meses de edad 4 veces mayor que la de los niños mayores (2).
MANEJO POST-OPERATORIO
Una epidural que funcione puede ser de un valor extraordinario para proveer analgesia post-operatoria (9). Debido al potencial de complicaciones serias y la necesidad de optimizar la analgesia, se necesita que existan protocolos apropiados, monitorización y cuidados para todos los niños con epidurales post-operatorias. Para ayudar a aumentar la seguridad y el éxito de la epidural se necesita de médicos entrenados en el manejo de la epidural, personal de enfermería entrenado así como también papelería de órdenes médicas resaltando las soluciones de infusión y regímenes de dosificación (10). Se debe abogar por la presencia de un servicio de dolor agudo en los Hospital o centros con grandes volúmenes de realización de epidurales.
El dolor postoperatorio debe ser evaluado regularmente a través de un auto-reporte del paciente o vía evaluación observacional, combinado con cambios en el estatus fisiológico. La evaluación del bloqueo, su calidad y el nivel, puede ser un desafío, particularmente en niños pequeños. De cualquier manera, debe realizarse regularmente y en conjunción con una evaluación de las observaciones del paciente, temperatura, función motora y el examen del lugar de punción epidural. En niños jóvenes que no hablan y aquello con incapacidad intelectual o pobre habilidad de comunicación, por ejemplo aquellos con parálisis cerebral, la interpretación del dolor y del nivel del bloqueo puede ser particularmente difícil (1,6). Es de gran ayuda establecer la función motora preoperatoria para lograr una comparación. También es importante apreciar que, en algunos pacientes, los indicadores de conducta tradicionales como gemidos, muecas o alteraciones del patrón de sueño pueden estar presentes aún sin presentar dolor (6). Estos niños pueden estar inestables por otras razones como fiebre, hambre, falta de comprensión acerca de la cirugía o incomodidad con la sensación inusual o con la movilidad disminuida de sus miembros (15). A pesar de los desafíos para evaluar estos pacientes, ellos se beneficiarán significativamente de la reducción del dolor y espasmos posterior a la cirugía ortopédica extensa de miembros inferiores (6).
Hay que reconocer las dificultades para la evaluación de la epidural en pediatría, es importante monitorizar para reconocer un bloqueo inadecuado así como también las complicaciones señaladas anteriormente, y familiarizarse en su manejo. De acuerdo con la ARP, 2-9% de los bloqueos son inadecuados o fallidos y se debe estar atentos a los métodos para el manejo del bloqueo “imperfecto” (15). La variabilidad anatómica, presencia de dolor visceral, variación del lugar de punción epidural y la dosificación y la variabilidad entre pacientes en respuesta a los anestésicos locales, todo contribuye a la percepción de la eficacia del bloqueo epidural (15). Se debe realizar una evaluación regular de las observaciones, temperatura, nivel del bloqueo, función motora y del lugar de la realización de la epidural como se mencionó anteriormente. Las complicaciones significativas como hipotensión severa, convulsiones, fiebre no explicada, signos de infección local, disfunción vesical o intestinal o déficit neurológico, deber garantizar la revisión urgente por parte del médico o el anestesiólogo. Las causas no relacionadas a la epidural como disturbios fisiológicos deben ser también consideradas cuando sea apropiado.
RESUMEN
La colocación de la epidural continúa teniendo un papel en la cirugía pediátrica, en particular para el tratamiento del dolor perioperatorio y el post-operatorio. Los estudios han demostrado beneficios significativos y la reducción de la morbilidad con el uso de la epidural y las tasas de complicaciones siguen siendo bajos. Es importante comprender las variaciones en la anatomía y farmacología en la población neonatal y pediátrica y ajustar la técnica y la dosificación. Con el aumento de la disponibilidad y uso del ultrasonido, la seguridad de la inserción epidural bajo anestesia puede mejorarse aún más. Debe lograrse el manejo adecuado en el postoperatorio con el fin de mejorar la seguridad y la eficacia de la epidural y para minimizar las posibles complicaciones. Cuando hay problemas después de la operación, a pesar de que pueden estar relacionados con la anestesia epidural, es importante tener en cuenta otras causas más probables.
Respuestas a las preguntas MCQ.
- ..
a) Falso: El saco dural terminar alrededor del nivel de S3
b) Verdadero: La línea entre las crestas ilíacas ocurre en L5 en niños.
c) Verdadero: La hipotensión es poco frecuente en los niños menores de 8 años de edad, producto de un menor volumen circulante en las extremidades inferiores y el sistema esplácnico, y a una relativa falta de tono vascular periférica en reposo.
d) Falso: La Clonidina puede causar hipotensión cuando se usa como aditivo en soluciones caudales.
e) Verdadero: Hay una falta casi absoluta de respuesta autonómica a la anestesia espinal hasta los 5-6 años de edad. - ..
a) Verdadero: La falta de consentimiento de los padres es una contraindicación para la realización de bloqueo neuroaxial
b) Falso: Aunque se considera el estándar de oro en términos de manejo del dolor, hay una falta de evidencia que apoye la técnica neuroaxial más de la analgesia intravenosa.
c) Verdadero: La toxicidad del anestésico local puede ser tratada con terapia de rescate de lípidos con el fin de mejorar los resultados de resucitación [7]
d) Falso: La profundidad del espacio epidural es de aproximadamente 1 mm / kg de peso corporal hasta los 10 años de edad.
e) Falso: Teniendo en cuenta las consideraciones prácticas y éticas, es ampliamente aceptado la práctica para llevar a cabo la epidural pediátrica bajo anestesia. - ..
a) Verdadero: Las complicaciones del bloqueo epidural pediátrico son similares a los observadas en adultos.
b) Falso: No hay evidencia para apoyar un menor riesgo de complicaciones, ya sea con la inserción despierto o dormido o la guía del ultrasonido.
c) Falso: No hay evidencia para apoyar un menor riesgo de complicaciones con la guía del ultrasonido.
d) Verdadero: El riesgo de complicaciones graves a largo plazo es de aproximadamente 1 en 10.000.
e) Verdadero: Los niños menores de 6 meses de edad tienen aproximadamente 4 veces el riesgo de complicaciones de la inserción epidural que la observada en niños mayores.
REFERENCIAS Y LECTURAS
- Marhofer P, Ivani G, Suresh S, Melman E, Zaragoza G, Bosenberg A. Everyday regional anesthesia in children. Pediatric Anesthesia 2012; 22: 995-1001.
- Moriarty A. Pediatric epidural analgesia (PEA). Pediatric Anesthesia 2012; 22: 51-55.
- Patel D. Epidural analgesia for children. Continuing Education in Anaesthesia, Critical Care and Pain 2006; 6(2): 63-66.
- Marhofer P, Keplinger M, Klug W, Metzelder M. Awake caudals and epidurals should be used more frequently in neonates and infants. Pediatric Anesthesia 2015; 25(1): 93-99.
- Oechsner H, Ehlers M. Central Neuraxial Blocks in Paediatrics. Department of Anaesthesiology, Albany Medical Centre. AMC Anaesthesiology.
- Darcey M. Anaesthetic management of patients with Cerebral Palsy. AAGBI Anaesthesia Tutorial of the Week 2010; 196. https://www.aagbi.org/sites/default/files/196-Anaesthetic-management-of-patients-with-Cerebral-Palsy.pdf
- Liston DE. Childhood asthma and anaesthesia. AAGBI Anaesthesia Tutorial of the Week 2010 (187). https://www.aagbi.org/sites/default/files/187-Childhood-asthma-and-anaesthesia.pdf
- APA Guideline. Good practice in postoperative and procedural pain management. 2nd edition, 2012. Pediatric Anesthesia 2012; 22 (1): 39-73.
- Sawardekar A, Suresh S. Neuraxial blockade in children. Anaesthesia and Intensive Care Medicine 2010; 11:6: 229-232.
- Suresh S, Wheeler M. Practical paediatric regional anaesthesia. Anesthesiol Clin North America 2002; 20(1):83-113.
- Muller M. Pediatric neuraxial anesthesia from caudals, to thoracic epidurals, to awake spinals. Iowa Symposium XIII, May 2013.
- Skinner A. Paediatric pharmacology. AAGBI Anaesthesia Tutorial of the Week 2007. https://www.aagbi.org/sites/default/files/48-Paediatric-pharmacology1.pdf
- Howard R, Carter B, Curry J, Morton N, Rivett K, Rose M, Tyrrell, Walker S, Williams G. Analgesia Review. Pediatric Anesthesia 2008; 18(1): 64-78.
- Shabana A, Shorrab A. Paediatric neuraxial anaesthesia asleep or awake, what is the best for safety? The Internet Journal of Anesthesiology 2008; 21(1).
- Polaner D, Martin L. Quality assurance and improvement: the Pediatric Regional Anaesthesia Network. Pediatric Anesthesia 2012; 22: 115-119.
- Giaufre E, Dalens B, Gombert A. Epidemiology and morbidity of regional anaesthesia in children: a one-year prospective survey of the French-Language Society of Paediatric Anaesthesiologists. Anesth Analg 1996; 83: 904-912.
- Willschke H, Marhofer P, Bosenberg A, Johnston S, Wanzel O, Sitzwohl, Kettner S, Kapral S. Epidural catheter placement in children: comparing a novel approach using ultrasound guidance and a standard loss-of-resistance technique. British Journal of Anaesthesia 2007; 97(2): 200-207.
- Sawardekar A, Szczodry D, Suresh S. Neuraxial anaesthesia in paediatrics. Anaesthesia and Intensive Care Medicine 2013; 14(6): 251-254.
- Eccofey C, Lacroix F, Fiaufre E et al. Epidemiology and morbidity of regional anaesthesia in children: a follow-up on-year prospective survey of the French-Language Society of Paediatric Anaesthesiologists (ADARPEF). Pediatric Anesthesia 2010; 20:1061-1069.
- Campbell NJ. Effective management of the post dural puncture headache. AAGBI Anaesthesia Tutorial of the Week 2010; 181. https://www.aagbi.org/sites/default/files/181-Post-dural-puncture-headache.pdf
- Llewellyn N, Moriarty A. The national paediatric epidural audit. Pediatric Anesthesia 2007; 17: 520-533.
Las imágenes en este tutorial han sido reproducidas con el permiso de la Dra. Natasha Woodman, Hospital Great Ormond Street.



