General Topics
PUNTOS CLAVE
- El tratamiento inicial del traumatismo agudo de la médula espinal es clave para reducir la morbilidad y las lesiones secundarias.
- Comprender la ubicación y el tipo de lesión ayuda a guiar el manejo inmediato y posterior.
- El tratamiento hemodinámico para evitar la hipotensión y mantener la perfusión de la médula espinal es fundamental.
- El manejo de las vías respiratorias puede complicarse por lesiones mecánicas o la necesidad de estabilizar el cuello.
INTRODUCCIÓN
Las lesiones traumáticas de la médula espinal (LME) pueden ser devastadoras, no solo para el individuo sino también para la sociedad en general. Las LME fueron responsables de la pérdida de aproximadamente 9,5 millones de años de vida ajustados por discapacidad a nivel mundial, entre 1990 y 2016.1 En el Reino Unido hay 16 casos de LME por millón de personas, cada año. Esto es en comparación con 54 casos / millón en los Estados Unidos y 25 casos / millón en países de ingresos bajos a medianos.2,3 A pesar de lo que pueden parecer números relativamente bajos, la discapacidad significativa a largo plazo asociada a cada lesión significa un impacto social y personal significativo. Aunque la edad promedio en el momento de la lesión ha aumentado de 29 años en la década de 1970 a 43 años en la actualidad, esto todavía equivale a una pérdida significativa de años de buena salud, productividad y gastos considerables para la atención continua.4 Los resultados después de la lesión pueden variar ampliamente entre pacientes, desde una recuperación completa, hasta la necesidad de ventilación mecánica a largo plazo. El grado y tipo de discapacidad a menudo se correlacionan con la edad, las comorbilidades y el nivel o la gravedad de la lesión de la médula espinal. Sin embargo, los resultados no se fijan en el momento de la lesión, y se sabe que el tratamiento inicial y las intervenciones tienen un impacto significativo en el alcance de la recuperación y el resultado de un paciente.
Tanto en países de ingresos altos como en países de ingresos bajos a medianos, las causas más comunes de LME son las colisiones de tránsito (~ 40%), seguidas de caídas (~ 35% -40%). Otras causas varían geográficamente. En el Reino Unido, estos incluyen lesiones deportivas, mientras que las lesiones violentas y los túneles colapsados por la minería ilegal son muy importantes en algunas partes de los países de ingresos bajos a medianos.
Los anestesiologos se encuentran con estos pacientes en una variedad de entornos: prehospitalario, el departamento de emergencias, el quirófano y cuidados intensivos. Los pacientes con LME también pueden acudir a centros no especializados, que por lo general tienen experiencia limitada o acceso a equipos esenciales para manejar las complejas necesidades de estas lesiones. En el período inmediatamente posterior a la lesión, es necesario respetar los principios de trauma avanzado y soporte vital, pero también es necesario centrarse en la inmovilización rápida de la columna y optimizar la hemodinámica del paciente para mantener la perfusión de la médula espinal. Los pacientes a menudo requieren ser trasladados a un centro de trauma con experiencia en el manejo de LME y centros de rehabilitación especializados para recibir atención continua. Se ha demostrado que el acceso a estas unidades de columna especializadas disminuye la mortalidad, disminuye la duración de la estadía y mejora los resultados generales de salud, funcionales y sociales.5,6 El manejo clínico rápido depende en gran medida de una buena coordinación organizacional: identificar pacientes para una derivación oportuna, mientras se comunica con los sistemas de recuperación para garantizar que estos pacientes lleguen a los servicios adecuados de forma rápida y segura.
El daño de una LME se puede dividir en 2 etapas: la lesión inicial o primaria y la lesión secundaria.
- La lesión primaria es el daño causado por el trauma mecánico inicial a la médula espinal como resultado de la compresión directa de la médula, hemorragia, fuerzas de tracción o trauma penetrante.
- La lesión secundaria ocurre cuando la lesión primaria da como resultado cambios locales y de propagación a nivel celular en horas, días y semanas posteriores.
El mecanismo del trauma a menudo puede predecir las lesiones asociadas y guiar las intervenciones inmediatas hasta que se puedan realizar más pruebas de diagnóstico. Los mecanismos de traumatismo más comúnmente asociados con la LME incluyen subluxación vertebral, hiperextensión (común en colisiones de tránsito), carga axial (caídas en la parte superior de la cabeza) y lesiones por retropulsión. Sin embargo, es importante destacar que las SCI no siempre se asocian con una fractura vertebral.
La LME secundaria surge de una cascada de cambios que involucran la alteración de la permeabilidad celular, la interrupción del riego sanguíneo microvascular (ya sea por vasoespasmo o trombosis) y un influjo de células inflamatorias, citocinas y péptidos vasoactivos.8 Todos estos cambios conducen a un aumento del edema del cordón, que puede expandirse a través de múltiples segmentos espinales, exacerbando aún más el daño medular inicial. Posteriormente, el daño secundario en realidad puede exceder al causado por la lesión primaria. Incluso pequeñas extensiones en el nivel de una LME pueden provocar un aumento devastador de la discapacidad. Si bien una lesión del medio cervical puede resultar en una disfunción motora significativa, la extensión a niveles cervicales más altos podría conducir a compromiso respiratorio y dependencia de la ventilación mecánica. Como algunas áreas de la médula espinal son más vulnerables, el manejo inicial para optimizar la perfusión y oxigenación de la médula espinal es un componente clave para reducir las lesiones secundarias.
ANATOMÍA ESPINAL
La familiaridad con la anatomía de la médula espinal ayuda a correlacionar cómo traumatismos específicos se traducen en lesiones primarias o secundarias. La columna ósea (columna vertebral) está compuesta por 24 vértebras, el sacro y los ligamentos conectivos. La columna vertebral y la médula están contenidas dentro de las vértebras y se dividen en 4 regiones distintas: cervical, torácica, lumbar y sacra. La columna torácica es normalmente cifótica y relativamente fija, mientras que las regiones cervical y lumbar son normalmente más móviles. La columna es más susceptible a lesionarse en las uniones entre estas áreas móviles y las menos móviles y, por lo tanto, las lesiones aparecen con mayor frecuencia en estos niveles. El diámetro del canal varía a lo largo de su longitud, con su punto más estrecho en la columna torácica. Por tanto, las lesiones torácicas dejan menos espacio para el edema o pinzamiento de la médula espinal cuando el canal está comprometido.
La médula espinal contiene varios tractos neuronales: vías sensoriales (espinotalámicas) que ascienden desde la periferia al cerebro y vías motoras descendentes (corticoespinales) desde el cerebro a la periferia. Las fibras autónomas dentro de estos tractos controlan diversas funciones fisiológicas de los sistemas cardíaco, gastrointestinal y de otros órganos. Por lo tanto, la ubicación y la gravedad de una LME pueden diagnosticarse comúnmente mediante el patrón específico de signos y síntomas observados.9
El suministro de sangre al tercio posterior de la médula espinal se realiza a través de un par de arterias espinales posteriores, mientras que los dos tercios ventrales de la médula son irrigados por una sola arteria espinal anterior. Esta arteria es particularmente sensible a la rotura por lesiones por retropulsión. Varias arterias radiculares de la aorta complementan el riego sanguíneo de la arteria espinal anterior, estas son más numerosas en la región cervical y menos en la región torácica. La arteria de Adamkiewicz es la radicular toraco-lumbar principal e irriga el cordón desde T8 hasta el cono. Por tanto, las áreas torácicas dependientes de esta arteria son más vulnerables a la isquemia cuando está comprometida.
CLASIFICACIÓN DE LAS LME
En general, cuanto más alto es el nivel de una LME, más grave es el grado subsiguiente de discapacidad. Las lesiones torácicas y lumbares bajas a menudo se asocian con disfunción de las extremidades inferiores, mientras que las lesiones cervicales y torácicas altas dan como resultado una disfunción adicional de las extremidades superiores, así como la posibilidad de disfunción respiratoria o autonómica.
Existen estándares internacionales acordados para la clasificación neurológica de las lesiones de la médula espinal, publicados por la Asociación Estadounidense de Lesiones Espinales (ASIA) (Figuras 1 y 2). Esta clasificación requiere un examen clínico en un paciente despierto y colaborador, lo que puede limitar su aplicación en casos de traumatismos más graves. El nivel de lesión neurológica se clasifica según el nivel espinal más bajo con la función motora y sensorial restante normal.10 La puntuación ASIA a las 72 horas después de la lesión es actualmente el predictor más sensible del pronóstico a largo plazo de un paciente.
Lesiones completas versus lesiones incompletas
En términos generales, las SCI se pueden dividir en lesiones completas e incompletas. Las lesiones completas se caracterizan por una pérdida de la función motora y sensorial en la región anal y perineal, que representan los segmentos sacros más bajos (S4 y S5) de la columna vertebral.
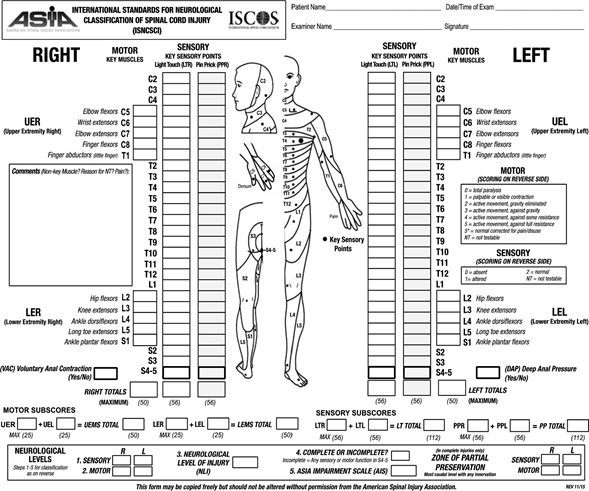
Las lesiones incompletas implican cierto grado de función neurológica preservada y, posteriormente, se describen por sus funciones residuales.
Algunos síndromes bien descritos de lesiones de la médula espinal incompletas incluyen los siguientes:
- El síndrome de la arteria espinal anterior implica una lesión de los dos tercios anteriores de la médula espinal, con pérdida de la función motora bilateral, dolor y sensación de temperatura por debajo del nivel de la lesión, pero preservando la propiocepción y el tacto ligero.
- El síndrome de Brown-Sequard se caracteriza por daño lateral de la médula, con pérdida ipsilateral de la función motora, propiocepción, tacto ligero y pérdida contralateral del dolor y la temperatura por debajo del nivel de la lesión.
- El síndrome del cordón central es secundario a hemorragia, isquemia o edema de la sustancia gris central, comúnmente en la región cervical. Implica un deterioro desproporcionadamente mayor de la función motora en las extremidades superiores frente a las inferiores, con disfunción de la vejiga y una pérdida sensorial variable por debajo del nivel de la lesión.
- El síndrome de la médula posterior implica una lesión en el tercio posterior de la médula espinal, lo que da como resultado la pérdida del tacto ligero y solo la propiocepción.
MANEJO ANESTÉSICO DE LAS LME TRAUMÁTICAS
El tratamiento inicial de los pacientes con una LME traumática aguda se centra en última instancia en controlar las amenazas inmediatas y minimizar las lesiones secundarias.

Los pacientes con LME traumática a menudo se presentan en el contexto de un politraumatismo y siempre deben abordarse de forma sistemática, con reanimación y evaluación simultáneas. La obtención de imágenes es un recurso esencial (a través de una tomografía computarizada de cuerpo entero), pero no debe preceder a la finalización de la encuesta primaria. Si no está disponible, una serie de radiografías para traumatismos, incluida la columna cervical, son una opción alternativa. Las imágenes ayudan a identificar lesiones espinales óseas, pero (como se discutió anteriormente) no todas las SCI están asociadas con fracturas vertebrales. Por lo tanto, la evaluación neurológica es esencial, idealmente antes de cualquier intervención anestésica.
La columna cervical no puede limpiarse clínicamente mientras haya otras lesiones que distraigan o en pacientes obnubilados o que no cooperen. Por lo tanto, un collarín cervical debe permanecer en su lugar hasta que se pueda realizar una evaluación adecuada y una autoridad competente (idealmente un cirujano de columna) revise las imágenes.
Vía aérea / respiración
Los pacientes con traumas en LME presentan desafíos únicos para la inducción de la anestesia y la intubación. La necesidad de minimizar más lesiones manteniendo la estabilización del cuello en línea puede dificultar la manipulación normal para la intubación. Además, los cambios hemodinámicos habituales durante la inducción y la intubación pueden potenciar las lesiones secundarias de la médula espinal.
La perfusión y oxigenación de la médula espinal es imperativa, sin embargo, la hipoventilación se encuentra comúnmente en esta población de pacientes. Esto se puede atribuir a una variedad de causas: fracturas costales, traumatismo craneoencefálico, dolor, neumo o hemotórax o alteración neurológica de los músculos de la ventilación. Además de las indicaciones estándar para la intubación, los pacientes con lesiones del cuello superior o medio tienen un mayor riesgo de deterioro respiratorio, y hasta un 80% requieren intubación durante su atención.7 El potencial de obstrucción mecánica de las vías respiratorias debido al agrandamiento de un hematoma alrededor de la columna cervical después la lesión también puede requerir una intubación endotraqueal temprana. Por lo tanto, la vigilancia, con un umbral bajo para la intubación temprana, es importante para proteger sus vías respiratorias y mantener la ventilación / oxigenación11.
Circulación
La disfunción autónoma debida a la rotura de las fibras simpáticas espinales puede provocar hipotensión y bradicardia; denominado “choque neurogénico”. Esto surge de un tono parasimpático vagal sin oposición y una combinación de vasodilatación con interrupción de las fibras cardioaceleradoras de la columna torácica superior. La hipotensión debe tratarse enérgicamente, ya que la mala perfusión de la médula espinal puede exacerbar la isquemia de la médula y la extensión de la lesión. Debe mantenerse una presión arterial media objetivo de 85 a 90 mm Hg durante los primeros 5 a 7 días posteriores a la lesión, facilitada por el uso de monitorización arterial invasiva.
La resolución del shock neurogénico por lo general se desarrolla de 4 a 6 semanas después de la lesión, pero puede presentarse tan pronto como a los 4 días. Clínicamente, el retorno de los reflejos tendinosos profundos a menudo presagia la resolución de la susceptibilidad al choque neurogénico. Esto no debe confundirse con “choque espinal”, que no es realmente un choque como tal, sino que se refiere a una arreflexia flácida que puede ocurrir después de una LME.
En pacientes con niveles más altos de LME, también se debe tener cuidado al realizar procedimientos de estimulación vagal, como laringoscopia y aspiración traqueal. Si no se opone a la acción simpática, la estimulación vagal de estos procedimientos puede producir bradicardia grave o incluso asistolia. El pretratamiento con anticolinérgicos, como glicopirrolato o atropina, son opciones a considerar.
Otras Consideraciones
- Posicionamiento: la cirugía para las lesiones de la columna vertebral puede ser larga, a menudo se realiza en decúbito prono e implica una variedad de mesas y soportes personalizados, cuyos matices están más allá del alcance de este tutorial. No se puede subestimar la importancia de la familiaridad con la ergonomía y los factores humanos en estas operaciones.
- Apoyo nutricional y control glucémico: Se sabe que la LME traumática causa un estado hipermetabólico y corre el riesgo de agotamiento rápido de nitrógeno.Una buena nutrición es vital para ayudar a la cicatrización de heridas, la eliminación de la ventilación mecánica y la recuperación y rehabilitación continuas. Tanto la hiperglucemia como la hipoglucemia pueden empeorar los resultados y deben abordarse.
- Prevención de úlceras por presión: son una de las principales causas de morbilidad y mortalidad, especialmente en personas de escasos recursos.
Ambientes. El reposicionamiento regular del paciente por parte de personal debidamente capacitado es esencial para prevenir las úlceras por presión.
- Profilaxis del tromboembolismo venoso (TEV): los pacientes estarán inmóviles e hipercoagulables después de la lesión, con un alto riesgo de trombosis venosa profunda o embolia pulmonar. La tromboprofilaxis mecánica debe usarse lo antes posible y (cuando el equipo quirúrgico lo considere seguro), debe utilizarse la tromboprofilaxis farmacológica (como heparina o enoxaparina).
- Profilaxis gástrica: la ulceración por estrés es común en pacientes traumatizados. Profilaxis con un inhibidor de la bomba de protones (como pantoprazol).
- Disfunción de la vejiga y el intestino: son comunes debido a la disfunción autonómica. Se debe iniciar la cateterización urinaria, prescribiendo laxantes para minimizar el estreñimiento.
- Termorregulación: la vasodilatación por debajo de la lesión de la médula espinal predispone a la hipotermia, mientras que una capacidad comprometida para el sudor perjudica la disipación del calor, por lo que el control y el mantenimiento de la temperatura corporal es vital.
CUIDADO CONTINUO
Los pacientes con LME requieren tratamiento y rehabilitación continuos. Después del tratamiento agudo, habitualmente es necesario el traslado a un centro especializado en LME para un tratamiento y rehabilitación continuos. Estos pacientes a menudo vuelven al hospital para intervenciones adicionales, muchas de las cuales pueden requerir anestesia.
La disreflexia autónoma es un trastorno fisiológico que se encuentra comúnmente en lesiones por encima del nivel de T6. Ésta es una respuesta autónoma inapropiada a estímulos por debajo del nivel de la lesión, lo que resulta en episodios de hipertensión maligna, caracterizados por dolor de cabeza, rubor, palidez y sudoración por encima del nivel de la lesión. La disreflexia autónoma puede desencadenarse incluso por estímulos menores, como distensión de la vejiga, estreñimiento o úlceras por presión.12
Es importante manejar adecuadamente esta condición con urgencia. La eliminación del estímulo a menudo mejorará la situación, al igual que sentar al paciente si es posible. Los agentes farmacológicos, como el trinitrato de glicerilo sublingual (GTN) o un vasodilatador de acción corta, pueden ser beneficiosos para el tratamiento agudo.
En áreas donde el acceso al apoyo continuo y la rehabilitación es limitado, las tasas de supervivencia han mejorado, pero la mortalidad sigue siendo alta, particularmente entre las poblaciones de países de ingresos bajos a medianos. Las complicaciones más comunes en el manejo que se encuentran entre los pacientes después de una LME incluyen infecciones del tracto urinario, úlceras por presión, neumonía y sepsis asociada.13 Los pasos simples, como el acceso a sillas de ruedas, catéteres y el reposicionamiento para reducir las úlceras por presión son invaluables; sin embargo, el costo asociado y la disponibilidad de estos recursos pueden ser un factor limitante. En el Reino Unido, el costo promedio estimado de por vida del cuidado de una persona con una lesión de la médula espinal es actualmente de £ 1.12 millones2.
El apoyo a los pacientes con LME destaca la importancia de minimizar las lesiones secundarias mediante un cuidado meticuloso durante la fase aguda de la lesión.
RESUMEN
Las SCI pueden presentarse en una multitud de lesiones traumáticas. Su manejo debe equilibrar una combinación de objetivos para minimizar la progresión de la lesión, administrar tratamientos esenciales y considerar la transferencia de atención a un centro especializado. Si bien los centros experimentados tendrán protocolos para clasificar y tratar las lesiones de la médula espinal, todos los médicos deben ser conscientes de las posibles dificultades de las vías respiratorias y las disfunciones autonómicas que estos pacientes pueden presentar, así como la importancia de mantener una perfusión adecuada de la médula espinal y una estabilización espinal para prevenir más lesiones.
REFERENCIAS
- Global Burden of Disease 2016 Neurology Global, regional, and national burden of neurological disorders, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet Neurol. 2019;18(5):459-480.
- McDaid D, Park Al, Gall A, Purcell M, Bacon Understanding and modelling the economic impact of spinal cord injuries in the United Kingdom. Spinal Cord. 2019; 57:778-788.
- Rahimi-Movaghar V, Sayyah MK, Akbari H, et al. Epidemiology of traumatic spinal cord injury in developing countries: a systematic Neuroepidemiology. 2013;41(2):65-85.
- National Spinal Cord Injury Statistical Center, Facts and Figures at a Birmingham, AL: University of Alabama at Birmingham, 2019.
- Parent S, Barchi S, LeBreton M, Casha S, Fehlings The impact of specialized centres of care for spinal cord injury on length of stay, complications, and mortality: a systematic review of the literature. J Neurotrauma. 2011; 28(8):1363-1370.
- Smith, Efficacy of specialist versus non-specialist management of spinal cord injury within the UK. Spinal Cord. 2002;40:10-16.
- Bonner S, Smith C. Initial management of acute spinal cord Contin Educ Anaesth Crit Care Pain. 2013;13(6):224- 231.
- Ahuja CS, Wilson JR, Nori S, et Traumatic spinal cord injury. Nat Rev Dis Primers. 2017;3:1-21.
- Crossman AR, Neary Neuroanatomy: An Illustrated Colour Text. 2nd ed. Edinburg: Churchill Livingstone. 2002.
- American Spinal Injury Association and International Spinal Cord Society International Standards Committee. The 2019 revision of the International Standards for Neurological Classification of Spinal Cord Injury (ISNCSCI)—what’s new? Spinal Cord. 2019; 57:815-817.
- Cowrie P, Andrews P. Anaesthesia tutorial of the week 292: The unstable cervical spine. https://resources.wfsahq.org/ atotw/the-unstable-cervical-spine-anaesthesia-tutorial-of-the-week-292/ (Accessed 03, 2021)
- Petsas A, Drake J. Perioperative management for patients with a chronic spinal cord injury. BJA Educ. 2015;15(3):123-
- Øderud T. Surviving spinal cord injury in low income countries. Afr J Disabil. 2014;3(2):80.



