Obstetric Anaesthesia
CASO EJEMPLO
Una paciente de 30 años de edad, G2P1, de 32 semanas de gestación, se presenta a la clínica de anestesia de alto-riesgo para consulta y planificación de su parto. Tuvo un embarazo previo hace 5 años; el parto vaginal bajo analgesia epidural ocurrió sin complicaciones. Dos años después del parto comenzó a presentar síntomas de parestesia en sus extremidades que se resolvieron espontáneamente, y posteriormente episodios de trastornos visuales auto limitados. La paciente tiene un parentesco de primer grado (tía materna) con historia de esclerosis múltiple. Fue sometida a extensas evaluaciones clínicas, que incluyeron exámenes de sangre, punción lumbar para estudios de LCR, y RNM del cerebro y médula espinal. Se realizó en esa oportunidad el diagnóstico de Esclerosis Múltiple con recaídas-remisiones. Desde que el diagnóstico se hizo ella ha tenido 1-2 recaídas al año previos a su embarazo, y ninguna desde el comienzo del mismo. Se programó a la paciente para un parto vaginal, pero está preocupada acerca de los riesgos de una anestesia epidural en vista de su condición. El examen físico no mostró déficit neurológico alguno. Analice la planificación anestésica y que aspectos de la anestesia debería discutir usted con la paciente durante la consulta.
Puntos Claves
- La Esclerosis Múltiple es una enfermedad autoinmune caracterizada por la inflamación crónica con desmielinización subsecuente con pérdida axonal
- Mundialmente, la enfermedad afecta a 1 millón de adultos jóvenes, siendo 2/3 de los pacientes mujeres
- El embarazo no se asocia con progresión de la enfermedad
- El embarazo se asocia con una disminución en la frecuencia de recaídas mientras que el período postparto está asociado en una mayor frecuencia de recaídas
- Los estudios observacionales no han encontrado que la anestesia epidural se asocie con una mayor frecuencia de recaídas
- La Esclerosis Múltiple no representa un mayor riesgo para las pacientes embarazadas que son sometidas a una operación de cesárea, así como la incidencia de parto prematuro, bajo peso al nacer, malformaciones o muerte temprana tampoco está aumentada en los niños productos de esas madres
INTRODUCIÓN
La Esclerosis Múltiple (EM) es una enfermedad autoinmune del sistema nervioso central (SNC) caracterizada por la inflamación crónica con subsecuente desmielinización de la substancia blanca. La enfermedad ha sido clasificada en cuatro clases, el 85% de los pacientes comienzan en la forma de recidivas-remisiones Tabla 1). Con el tiempo la mayoría de los pacientes desarrollan el tipo de enfermedad progresiva secundaria con agravamiento progresivo de la disfunción neurológica.1,2 Los síntomas más frecuente de presentación de la enfermedad incluye trastornos de la visión (p.ej. ceguera parcial y dolor en un ojo, oscurecimiento de la visión o escotomas), parestesia o debilidad muscular en una de ls extremidades, en el tronco o en un lado de la cara.
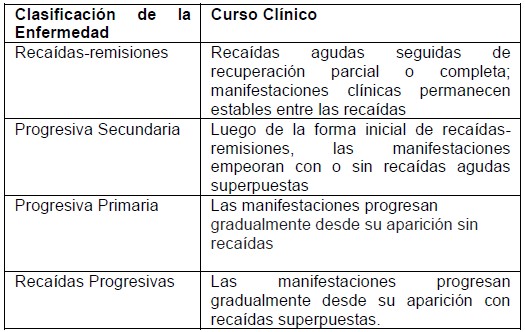
Tabla 1: Clasificación de la Esclerosis Múltiple
INCIDENCIA Y PREVALENCIA DE LA ESCLEROSIS MÚLTIPLE
La incidencia de EM en el mundo occidental es de 1 en 1000 personas, afectando principalmente a mujeres en edad fértil.1 Mundialmente la enfermedad afecta aproximadamente 1 millón de adultos jóvenes y dos tercios de todos los pacientes con EM son mujeres.4 La concordancia entre gemelos monocigóticos es 6 veces mayor que entre gemelos dicigóticos. El riesgo total es de al menos 15% en parientes primero, segundo o tercer grado, siendo el mayor riesgo en hermanos, del 3-5%.2
FISIOPATOLOGÍA
La inflamación crónica con desmielinización subsecuente y pérdida de axones es el sello distintivo de la EM. A las citoquinas pro-inflamatorias (gamma-IFN, Il-2, TNF-alfa) se les ha implicado en la enfermedad. En EM, se sobreproducen el tipo de linfocitos CD4+ tipo 1 T helper, los cuales secretan gamma-IFN, IL-2 y TNF alfa. Mientras que los linfocitos que secretan IL-4,-5,-10,-13 son sub-producidos (Figura 1). Este desequilibrio de citoquinas Th1/Th2 se observa en enfermedades autoinmunes mediadas por células como EM. Durante el embarazo, Se produce un desplazamiento de la inmunidad mediada por células hacia un aumento de la inmunidad humoral, por lo tanto, el embarazo tiene la potencialidad de cambiar el balance entre Th1 y Th2. En el período postparto hay un cambio hacia la respuesta inmunitaria Th1 con una disminución de la respuesta Th2, que se considera mediada por cambios hormonales.
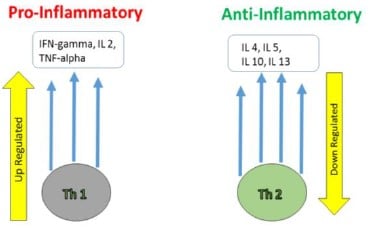
Figura 1: El Papel de las Citoquinas en la Esclerosis Múltiple
DIAGNÓSTICO DE ESCLEROSIS MÚLTIPLE
La EM es un diagnóstico clínico, aunque la resonancia magnética ha resultado ser una herramienta de gran valor para monitorizar la progresión de la enfermedad, así como para confirmar el diagnóstico clínico (Figura 2). La RNM con imágenes ponderadas en T2 es una técnica que es estándar a pesar de que se han empleado otras modalidades. Otras enfermedades pueden presentarse con características similares a la EM y deben excluirse antes de hacerse el diagnóstico de EM.
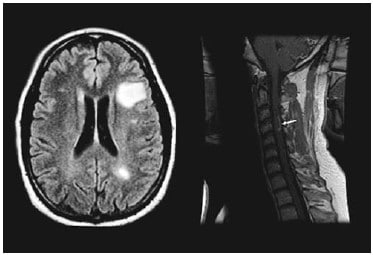
Figure 2: Cambios en la RNM en Esclerosis Múltiple
DIAGNÓSTICO DIFERENCIAL
- Deficiencia de B12
- Vasculitis
- Infecciones
- Sarcoidosis
- degeneración espinocerebelar
- Leucodistrofias
CURSO DE LA ENFERMEDAD EN EL EMBARAZO
Existe suficiente evidencia de que el curso clínico de la EM puede ser influenciada por el embarazo1. El estudio europeo El embarazo en EM (PRIMS), con alta casuística, prospectivo y multicéntrico, fue realizado con el propósito de evaluar la influencia del embarazo y el parto sobre el curso clínico de la EM. Este estudio demostró una disminución significativa de la tasa de recaídas durante el embarazo, en particular durante el tercer trimestre, con un aumento de rebote en los primeros tres meses postparto. El estudio también observó que no hubo una aparente aceleración de la discapacidad durante el puerperio.3 Un estudio de seguimiento investigando predictores de recaída postparto mostró que después de un aumento en la frecuencia de recaídas en el primer trimestre postparto, en los 21 meses subsecuentes hubo una frecuencia de recaídas similar al año previo al embarazo. La frecuencia de recaídas anuales en el año del embarazo, definido como los 9 meses de gestación y los primeros tres meses postparto fue similar a la del año previo al embarazo. En este estudio se le hizo un seguimiento a las mujeres durante 24 meses postparto y encontraron que la discapacidad progresó de manera continua durante todo el período de estudio; sin embargo, el embarazo, el parto y el postparto no pareció tener ningún efecto en la progresión de la discapacidad.3
TRATAMIENTO
El tratamiento actual de la EM incluye la administración de esteroides intravenosos (usados para recaídas agudas) y medicamentos inmunosupresores como la ciclofosfamida, azatioprina, metrotexate y ciclosporina (usada para tratamiento a largo-plazo2
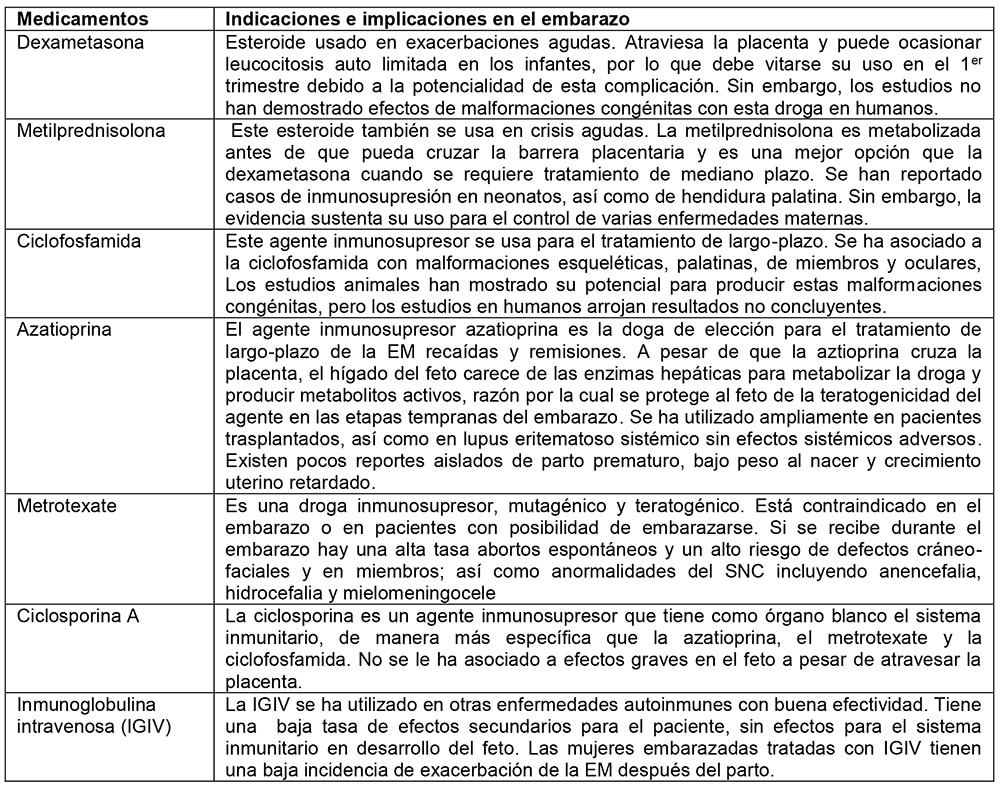
Tabla 2: Tratamientos Comunes para la Esclerosis Múltiple
EVOLUCIÓN DEL EMBARAZO
Los estudios han demostrado que las mujeres embarazadas con EM no experimentan más complicaciones durante el embarazo que las mujeres sin EM. La frecuencia de complicaciones en los productos de madres con EM tienen la misma incidencia de complicaciones que la población general, no están expuestos a un mayor riesgo de: parto prematuro, bajo peso al nacer, malformaciones; o muerte prematura. Las embarazadas con EM tienen un riesgo ligeramente elevado de tener hospitalizaciones postparto más prolongadas; aunque este hecho no está asociado con una mayor frecuencia de cesárea.8
CONSIDERACIONES ANESTÉSICAS
Los estudios que describen las técnicas anestésicas para mujeres embarazadas portadoras de EM son limitados. La mayoría de ellos son prospectivos, observacionales y reportes de casos. Una encuesta realizada en el Reino Unido encontró que la EM es relativamente infrecuente; la inmensa mayoría de los que encuestados reportó que habían realizado menos de 5 anestesias epidurales o espinales en un período de 10 años.4 Se ha propuesto teóricamente que la anestesia epidural es menos riesgosa que la anestesia espinal debido a que una menor concentración del anestésico local.5 La encuesta de mencionada mostró que la mayoría de los anestesiólogos prefería el bloqueo epidural que el bloqueo subaracnoideo en embarazadas con EM, sin embargo, El consentimiento informado completo, la preferencia materna y la urgencia de la situación se reflejan en la toma de decisiones.
Un estudio que investigó de manera retrospectiva y prospectiva los efectos de los efectos de la epidural en el trabajo de parto de mujeres con el diagnóstico clínico de EM entre 1982-1987 (20 pacientes con 32 embarazos), y la evolución de la enfermedad antes, durante y después de cada embarazo a fin de establecer la frecuencia de recaídas.5 También se estudió la técnica anestésica, el tipo y dosis de los anestésicos utilizados. Las pacientes quienes tuvieron parto vaginal y recibieron analgesia epidural no tuvieron una incidencia significativamente mayor de recaídas que aquellas que recibieron infiltración local o bloqueo pudendo. De todas formas, las mujeres que tuvieron parto vaginal bajo analgesia epidural y tuvieron recaída postparto, habían recibido concentraciones de bupivacaína al 0.5% y/o lidocaína al 2% más altas.5 Los resultados del estudio de Bader sugieren que la analgesia epidural es una técnica segura para ser utilizada en el parto en mujeres con EM sin que exista algún riesgo adicional de recaídas del que normalmente pueda existir en el período postparto
Información acerca de cuan segura es la anestesia regional para el parto por cesárea era escasa hasta que Pasto y cols. realizaron un estudio en el que investigaron el impacto de la anestesia epidural y la operación cesárea sobre el riesgo de recaídas postparto y la incapacidad de pacientes portadoras de EM.6 Este estudio multi-hospitalario con cohorte, ellos estudiaron a mujeres embarazadas con el diagnóstico de EM en 21 hospitales entre 2002-2008, y recogieron data de 423 embarazos en 415 mujeres; 349 embarazos resultaron en parto a término con un seguimiento postparto por al menos 1 año. El parto por cesárea ocurrió en 155 pacientes, de las cuales, 65 recibieron analgesia o anestesia epidural (19 para parto vaginal y 46 para parto por cesárea). En el primer año postparto, 148 pacientes tuvieron al menos una recaída. Investigaciones más extensas mostraron que las pacientes que tuvieron recaídas desarrollaron una mayor discapacidad al momento de la concepción, y también presentaron un mayor número de recaídas en el año previo al embarazo y durante el embarazo. El análisis multivariable reveló que ni el parto por cesárea ni la analgesia epidural se les asoció con un mayor riesgo de recaídas postparto.6 Los resultados de este estudio demostraron que la anestesia epidural puede ser una opción segura para el parto por cesárea en la paciente obstétrica con EM.
Tradicionalmente ha existido la preocupación con respecto al uso de anestesia subdural en EM debido a la exposición de área de la médula espinal que están desmielinizadas por la enfermedad a los efectos potencialmente neurotóxicos de los anestésicos locales en el LCR. La información publicada acerca del uso de la anestesia subaracnoidea o subdural es limitada, aunque la opinión de experto hasta este momento es que tanto la anestesia subdural como, la anestesia general son seguras.7
RECOMMENDATION FOR MANAGEMENT
La EM es una enfermedad compleja que evoluciona hacia una debilidad progresiva. Es más frecuente en mujeres y el diagnóstico se hace frecuentemente en la etapa de mayor fertilidad, por lo que una concepción planificada junto a un adecuado manejo clínico de la enfermedad son consideraciones de una importancia definitiva. La consulta prenatal con el anestesiólogo es altamente recomendable para la paciente con EM embarazada, a fin de evaluar la severidad de la enfermedad, responder a las inquietudes e informar adecuadamente a la paciente acerca de las opciones anestésicas en la planificación del trabajo de parto. El embarazo de ha asociado con una disminución en la frecuencia de recaídas o crisis agudas, y un aumento ligero en la aparición de las crisis en el período postparto, sin embargo, se considera que el embarazo no se asocia con un deterioro en la condición clínica de la EM. La anestesia y la analgesia epidural no se ha asociado con un agravamiento en el curso de la enfermedad, pero se recomienda utilizar la menor concentración efectiva a fin de minimizar los riesgos potenciales del paso del anestésico local al LCR. La información en relación con los efectos de la anestesia subaracnoidea es limitada debido al riesgo teórico de los efectos neurotóxicos de los anestésicos locales presentes en el LCR sobre los nervios desmielinizados, por lo que los anestesiólogos prefieren la anestesia epidural en lugar de la anestesia subaracnoidea en operaciones cesáreas selectivas. Sin embargo, el criterio actual es que la anestesia subaracnoidea puede ser una opción segura para la paciente embarazada portadora de EM. La decisión acerca de utilizar una técnica subaracnoidea o una técnica epidural para analgesia de parto u operación cesárea se basa en elementos clínicos de la paciente (como coagulopatía o infección), urgencia de la cirugía, y la preferencia del paciente, tomando en cuenta que los riesgos propios de la anestesia general en la paciente embarazada (como el riesgo de aspiración, pérdida de la vía aérea, desaturación) pueden ser más graves que el riesgo teórico de la neurotoxicidad del anestésico local.
Los estudios sobre la anestesia general en presencia de EM también es limitada, pero el criterio actual es que se le considera una técnica segura. La disfunción respiratoria que se observa en pacientes con EM más avanzada es secundaria a una pobre coordinación muscular. En consecuencia, la evaluación de la capacidad del paciente para manejar las secreciones, toser y tomar respiraciones profundas así como los signos de comprometimiento bulbar son de primordial importancia cuando se plantea la utilización de anestesia general. También debe tomarse en cuenta que los pacientes con EM avanzada presentan disfunción autonómica, por lo que se recomienda la monitorización hemodinámica y su tratamiento. Cualquiera que sea la técnica a utilizar es muy importante tomar en cuenta la medicación que el paciente está recibiendo. Por ejemplo, pacientes recibiendo esteroides por largo plazo o una dosis alta recientemente, deben recibir una dosis de esteroides que proteja del stress quirúrgico de una cesárea. Los pacientes bajo tratamiento con baclofen para la espasticidad muscular pueden presentar mayor debilidad muscular con el uso de relajantes musculares. Estos pacientes con espasticidad pueden presentar una marcada hiperkalemia secundaria al uso de succinilcolina. Por lo tanto, es muy importante para el anestesiólogo considerar los riesgos y beneficios, así como las implicaciones anestésicas en el paciente con EM en la consulta anestésica prenatal, lo cuál permitirá informar adecuadamente al paciente y establecer el mejor plan anestésico posible para un parto bajo condiciones de máxima seguridad.
RESUMEN
- La Esclerosis Múltiple es una enfermedad autoinmune de el SNC que tiene un curso clínico de debilidad progresiva
- Mundialmente, un tercio de los pacientes con EM son mujeres, y muchas de ellas en edad fértil
- El embarazo esta asociado con una disminución en la frecuencia de recaídas, mientras que en el período postparto inmediato se presentan un ligero incremento en la frecuencia de recaídas
- Los estudios observacionales no demuestran una asociación entre la anestesia neuroaxial y un aumento en la frecuencia de crisis de recaídas entre las pacientes con EM que recibieron analgesia o anestesia epidural para parto vaginal o para
REFERENCAS Y LECTURAS ADICIONALES
- Vukusic S, Ionescu I, El-Etr M et al. The Prevention of Postpartum Relapses with Progestin and Estradiol in Multiple Sclerosis (POPART’MUS) trial: rationale, objectives and state of advancement. J Neurol Sci 2009;286:114-118
- Ferrero S, Pretta S, Ragni N. Multiple sclerosis: management issues during pregnancy. Eur J Obstet Gynecol Reprod Biol 2004;115:3-9
- Vukusic S, Hutchinson M, Hours M et al. Pregnancy and multiple sclerosis (the PRIMS study): clinical predictors of postpartum relapse. Brain 2004;127:1353-1360
- Drake E, Drake M, Bird J et al. Obstetric regional blocks for women with multiple sclerosis: a survey of UK experience. Int J Obstet Anesth 2006;15:115-123
- Bader A, Hunt C, Datta S et al. Anesthesia for the Obstetric Patient with Multiple Sclerosis. J Clin Anesth 1988;1:21-24
- Pasto L, Portaccio E, Ghezzi A et al. Epidural analgesia and cesarean delivery in multiple sclerosis post-partum relapses: the Italian cohort study. BMC Neurol 2012;12:165
- Hopkins A, Alshaeri T, Akst S et al. Neurologic disease with pregnancy and considerations for the obstetric anesthesiologist. Seminars in Perinatology 2014; 38: 359-369
- Mueller BA, Zhang J, Critchlow C. Birth Outcomes and need for hospitalization after delivery among women with multiple sclerosis. Am. J. Obstet. Gynecol., 2002; 186: 446-452



