General Topics
PUNTOS CLAVES
- La cirugía robótica transoral se usa con mayor frecuencia para resección de cáncer orofaríngeo, localización de tumores ocultos de cabeza y cuello, y tratamiento del ronquido y la apnea obstructiva del sueño.
- Una potencial vía aérea difícil es compartida con un robot y el acceso al paciente se limita durante el intraoperatorio.
- Se debe compartir un protocolo local de cirugía robótica transoral entre los equipos de cirugía, enfermería y anestesia. Esto debería incluir un procedimiento de desacoplamiento de emergencia.
- Existe el peligro de que el robot cause lesión inadvertida a las estructuras circundantes, ya que existe una supervisión directa limitada de los brazos del robot durante el procedimiento.
- La técnica anestésica debe permitir la naturaleza estimulante de la cirugía, y se requiere analgesia multimodal basada en opioides para el dolor postoperatorio potencialmente severo.
- Las complicaciones incluyen hemorragia significativa, que puede llevar a asfixia y aspiración.
INTRODUCCIÓN
La cirugía robótica transoral (TORS, del inglés Transoral Robotic Surgery) implica el uso de un robot para realizar cirugía mínimamente invasiva en la vía aérea superior a través de la boca. La técnica fue primeramente desarrollada para permitir la resección de tumores orofaríngeos,1 pero un rango creciente de indicaciones ahora también incluye el tratamiento quirúrgico de la apnea obstructiva del sueño (OSA, del inglés Obstructive Sleep Apnoea), conocida como TORSA (de inglés Transoral Robotic Surgery for Sleep Apnoea, cirugía robótica transoral para la apnea del sueño). Este tutorial brindará una descripción general de los principios detrás de la TORS y el manejo anestésico de estos procedimientos.
ANTECEDENTES DE LA TORS
Los cirujanos que operan por la boca con instrumentos convencionales están limitados por los instrumentos de trabajo con visibilidad directa y el espacio limitado disponible. La tecnología robótica ofrece ópticas e instrumentos avanzados que pueden mejorar la calidad de visualización, exposición y disección en espacios reducidos. El robot Da Vinci (Intuitive Medical) es el más común y se ha utilizado para casi todos los trabajos publicados de TORS. Es un sistema telerobótico que proporciona una interfaz completa entre el paciente y el cirujano, que se sienta en una consola distante. Dos cámaras en un único endoscopio proporcionan al cirujano una vista ampliada tridimensional de alta definición del campo quirúrgico (Figura 1). Un brazo robótico sostiene el endoscopio y otros brazos robóticos sostienen instrumentos de mano derecha e izquierda. La escala de movimiento y la filtración del temblor de la mano humana natural dan como resultado una destreza bimanual suave dentro del campo quirúrgico. Todas estas características permiten una escisión precisa del tejido tumoral.2
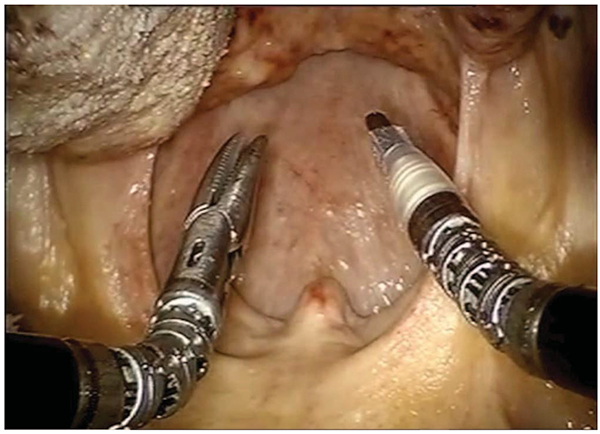
Figura 1. Vista del cirujano de la orofaringe vista en la pantalla de la consola. Los dos brazos del sistema robótico permiten múltiples grados de movimiento.
La selección del caso quirúrgico es importante. Debe ser factible lograr un acceso quirúrgico adecuado y extirpar completamente el tumor. La apertura limitada de la boca, más común en mujeres, puede evitar la exposición adecuada. Los procedimientos más comúnmente realizados son las resecciones de amígdalas y de la base de la lengua para cánceres orofaríngeos en estadio T1 y T2 junto con amigdalectomía lingual o mucosectomía para eliminar el revestimiento de la base de la lengua en la búsqueda de un cáncer de células escamosas primario oculto de cuello. Antes de la TORS, el tratamiento de pacientes con cáncer de orofaringe a menudo implicaba mandibulotomía clásica, traqueostomía y colgajo libre u otras reconstrucciones o, como alternativa, quimiorradioterapia. Todas estas intervenciones tienen morbilidades muy significativas. En casos seleccionados, la TORS ahora ofrece la opción de un enfoque completamente transoral, manteniendo así la integridad del marco muscular de la laringofaringe, que es importante para la función de deglución. La mayoría de los defectos tisulares causados por la cirugía transoral se pueden cerrar con éxito por segunda intención durante varias semanas. Una minoría de los defectos requiere algún tipo de reconstrucción, como injertos de piel, colgajos de mucosa locales o colgajos pediculares locales /regionales.
Con el abordaje quirúrgico primario, el uso de radio y quimioterapia adyuvante puede reducirse o eliminarse por completo.3 Cabe señalar que la base de la evidencia detrás de la TORS todavía se limita a series de casos de un número comparativamente pequeño de centros que han sido pioneros en su uso. Aunque los ensayos están en curso, no hay evidencia de alta calidad desde ensayos controlados aleatorios que comparen los resultados oncológicos después de la TORS con los de la radioterapia y la quimioterapia.4 Sin embargo, las revisiones sistemáticas sugieren que la TORS ha mejorado los resultados funcionales, con mejores resultados de calidad de vida en torno a la deglución y la alimentación oral que los tratamientos no quirúrgicos alternativos.5 Además de su uso para el cáncer orofaríngeo comprobado, la TORS se puede usar para realizar la mucosectomía de base de la lengua para identificación de tumores primarios desconocidos después de que las pruebas de diagnóstico convencionales han fallado.6
Antes de una resección de cáncer orofaríngeo por TORS, los pacientes generalmente se someterán a una vía diagnóstica y terapéutica que incluirá nasendoscopia, pruebas de imagen por tomografía computarizada (TC)/resonancia magnética y panendoscopia para visualizar el campo quirúrgico y obtener un diagnóstico histopatológico. Con frecuencia, los pacientes necesitarán someterse a disección de cuello limitada, y el momento de ésta en relación a la resección por TORS varía según la institución. En algunos centros, como el nuestro, los pacientes tienen su disección del cuello un par de semanas antes de su procedimiento de TORS. En el momento de la disección del cuello, se ligan varias ramas (lingual, faríngea ascendente y facial) de la arteria carótida externa para ayudar a reducir la posibilidad de sangrado catastrófico durante el procedimiento de resección de cáncer orofaríngeo por TORS.
CONFIGURACIÓN DE LA SALA QUIRÚRGICA Y DEL ROBOT
El requisito de acoplar el robot Da Vinci sobre la boca del paciente exige una configuración particular de la sala quirúrgica (Figura 2), que parece consistente en todos los centros de TORS.7 Tanto la configuración como el tiempo de operación disminuyen rápidamente al aumentar la experiencia del equipo operativo.8 Es esencial tener un plan claro para la configuración de la sala quirúrgica y anestésica como guía local.
Después de la inducción anestésica, la mesa quirúrgica se gira de su lugar para que la máquina de anestesia se coloque a
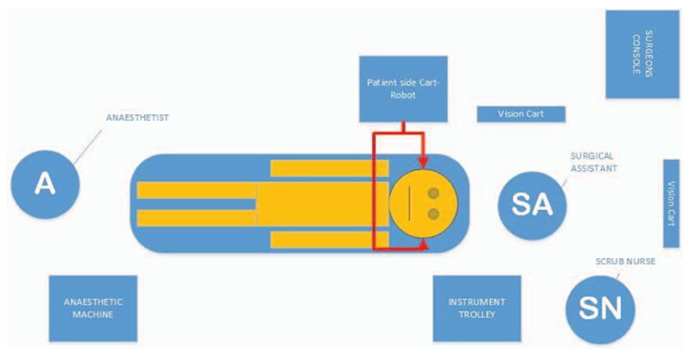
Figura 2. Ejemplo de una configuración del quirófano.
los pies del paciente. Según corresponda para el sitio quirúrgico y anatomía del paciente, se insertará un retractor quirúrgico como el tipo Boyle-Davis o Feyh-Kastenbauer. El robot se coloca en posición y los brazos robóticos se colocan sobre el pecho del paciente. La cámara-endoscopio (línea media) y los instrumentos derecho e izquierdo se insertan en los soportes de los trocares y se introducen en la boca. Posteriormente son controlados por el cirujano desde una consola en otra parte de la sala (Figura 3).
Cuando el robot, la cámara y los instrumentos están en posición, el acceso a la cabeza, el cuello y el tórax del paciente es muy restringido. Se debe seguir un procedimiento de desacoplamiento de emergencia si se requiere acceso inmediato. Tales situaciones pueden incluir problemas de vía aérea, hemorragia quirúrgica que requiere conversión a un procedimiento “abierto” y paro cardíaco. Se recomienda que las instituciones cuenten con un protocolo de desacople de emergencia local que se debe ensayar para que el equipo esté claro de sus roles individuales.9
ANESTESIA PARA TORS
Manejo de Vía Aérea
Los pacientes sometidos a resecciones por TORS están en riesgo de tener una vía aérea difícil. Los tumores de la orofaringe, la cicatrización quirúrgica previa (incluyendo la disección del cuello) y la radioterapia previa pueden interferir con la ventilación con máscara facial y la intubación. Además de realizar una evaluación estándar de la vía aérea al lado de la cama y consultar los cuadros anestésicos previos, el anestesista debe revisar los hallazgos de la nasoendoscopia y la TC con el cirujano antes de la operación. La intubación despierto puede estar indicada.
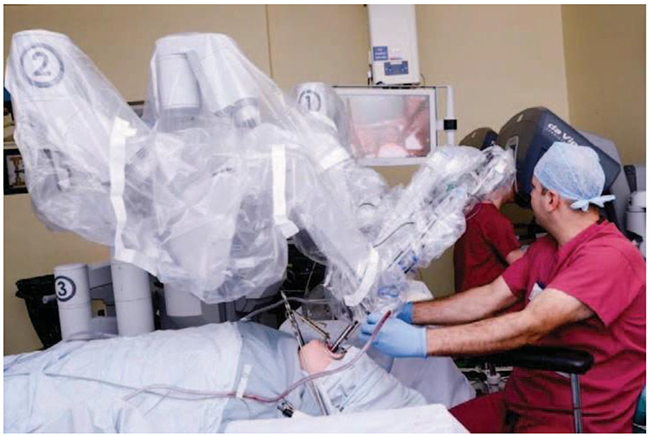
Figura 3. Robot y cirujanos durante el procedimiento. El cirujano principal sentado en la consola distante y opera en una verdadera visión endoscópica tridimensional del campo quirúrgico. El cirujano ayudante sentado en la cabecera del paciente, inserta los instrumentos intercambiables como electrocauterio, fórceps y succión en los 2 brazos instrumentales.
En nuestro centro, por preferencia, utilizamos un tubo endotraqueal RAE contralateral al tumor nasal. Esto permite un acceso óptimo para el robot con obstrucción mínima del campo quirúrgico. El uso de vasoconstrictores nasales antes de la intubación nasal minimiza la lesión y el sangrado de la mucosa nasal. El paciente puede autoadministrarse estos como premedicación con spray nasal, seguido de un spray vasoconstrictor/anestésico local en la inducción. El acceso a la vía aérea es extremadamente restringido una vez que el robot está acoplado, por lo que el tubo endotraqueal debe estar bien asegurado, ya que el desplazamiento accidental intraoperatorio podría ser desastroso. Algunos centros suturan el tubo a la cara si se usa un tubo oral.8 Colocar una almohadilla entre el tubo endotraqueal y la frente evitará el daño por presión.
Mantenimiento de la Anestesia
La anestesia se puede mantener con un anestésico inhalatorio o una infusión de propofol. Cualquiera que sea la elección del agente hipnótico, la TORS puede ser muy estimulante, y se han descrito varias estrategias para minimizar la respuesta simpática.10,11 Una buena opción es usar una infusión de remifentanilo por target-controlled infusion con fentanilo adicional. En otros centros, se ha establecido el uso de otros opioides, como el sufentanil. Muchos centros usan una infusión de anestésicos coadyuvantes como ketamina o lidocaína. La hipertensión resistente es inusual en pacientes cuya presión arterial está bien controlada en el preoperatorio, pero pueden tratarse con beta-alfa bloqueantes o nitratos.11 La monitorización arterial invasiva está indicada en pacientes con enfermedad cardiovascular significativa que no tolerarán extremos de frecuencia cardíaca o presión arterial.
Puntos Prácticos
- Los brazos son difíciles de acceder en el intraoperatorio, y las extensiones de línea intravenosa son útiles.
- Hay la posibilidad de que los brazos del robot entren en contacto con la cara, y los ojos deben protegerse con cinta y gafas.
- Se requiere una buena relajación muscular para una exposición quirúrgica óptima y prevenir la tos, ya que esto podría provocar el desgarro del tejido por el robot. Se debe usar un estimulador de nervio periférico para monitorear la función neuromuscular.
- Los antibióticos intravenosos (de acuerdo con la política local) y los esteroides deben administrarse antes de la incisión y se continúan durante 72 horas después de la operación. En un estudio reciente, un esquema con dexametasona postoperatoria permitió una mejoría más rápida en la consistencia de la dieta y una reducción del tiempo de hospitalización.12
- Como para cualquier paciente que tenga una cirugía prolongada, se deben tomar los pasos habituales para mantener la normotermia y prevenir las lesiones por presión y la trombosis venosa profunda.
- Al igual que con otros procedimientos transorales, existe el riesgo de fuego en la vía aérea cuando se usa cauterio si hay una fuga de gas del manguito del tubo endotraqueal. La concentración de oxígeno inspirado debe mantenerse por debajo de 0.3 para reducir este riesgo.
- Al final de la cirugía, el cirujano puede solicitar una maniobra de Valsalva para confirmar la hemostasia adecuada. El paciente no debe estar hipotenso durante esta prueba para evitar un resultado falso negativo. La vía aérea debe inspeccionarse para detectar edema. La expectativa sería que la mayoría de los pacientes sean extubados en el quirófano inmediatamente después de la operación. Una minoría, que tienen vía aérea difíciles, edema extenso u otras comorbilidades, pueden requerir un período de intubación postoperatoria o una traqueotomía.
- Debido a la naturaleza traumática del procedimiento de TORS a las estructuras orofaríngeas (músculos faríngeos, nervios inervantes y vasculatura), los pacientes tienen un mayor riesgo de aspiración postoperatoria. Se coloca una sonda nasogástrica en todos nuestros pacientes, y es particularmente importante si se produjo una comunicación orocervical durante el procedimiento. Como es probable que la reinserción sea problemática, la sonda nasogástrica se puede suturar al tabique nasal.
MANEJO POSTOPERATORIO
Analgesia Postoperatoria
Un desafío en la atención postoperatoria es el control del dolor. Es de destacar que hay 2 sitios de incomodidad postoperatoria potencialmente importante lejos del sitio quirúrgico. El primero es la lengua, que puede retraerse durante el procedimiento. La lengua es también el sitio más común para lesiones involuntarias causadas por movimientos de retracción o cizallamiento de los brazos del robot. El tabique nasal también puede ser doloroso si se le ha suturado un tubo nasal gástrico.
La analgesia multimodal basada en opioides es una estrategia clave con fentanilo intravenoso a través de analgesia controlada por el paciente (PCA, del inglés patient-controlled analgesia) o infusiones comúnmente utilizadas durante las primeras 24 a 72 horas.10,11 El paracetamol regular y el gabapentinoide se usan para reducir los requerimientos de opioides fuertes según la escala analgésica de la Organización Mundial de la Salud. En nuestro centro (donde no se realiza TORSA), se inicia la PCA de fentanilo en el área de recuperación y, además, se aplica un parche transdérmico de fentanilo. Aunque la TORS brinda una ventaja de recuperación rápida de la deglución en la mayoría de los pacientes, se usa la vía transdérmica ya que ofrece la posibilidad de administrar niveles plasmáticos consistentes de opioides fuertes. Es especialmente importantepara aquellas personas que no pueden tragar durante un período significativo después del procedimiento.
El parche se aplica inmediatamente después de la operación, ya que no produce concentraciones sanguíneas mínimamente eficaces de fentanilo hasta después de 12 horas, y el tiempo hasta la concentración máxima es de aproximadamente 36 horas.13 El uso de esta combinación de opioides junto con otros analgésicos sedantes requiere la cooperación entre el equipo quirúrgico, el personal de sala y el equipo de dolor. El paciente debe ser monitoreado de cerca para detectar sedación y depresión respiratoria. Al momento del alta, los pacientes en parches de fentanilo no deben tener otros opiáceos recetados, y existen criterios de exclusión estrictos para su uso fuera del hospital.
Estos incluirían pacientes con afecciones del sistema respiratorio como OSA, enfermedad pulmonar obstructiva crónica severa o aquellos con alto riesgo de desarrollar depresión respiratoria, como los ancianos. En el seguimiento quirúrgico, la política estándar sería retirar el parche.
Manejo de la Complicaciones de la TORS
La TORS se asocia con un 3% a 8% de riesgo de sangrado postoperatorio, que puede ser de naturaleza menor o mayor y ocurre más comúnmente alrededor del 10mo día postoperatorio.2,14 La mayoría de las hemorragias son sangrados venosos menores y de naturaleza autolimitada. La hemorragia mayor puede deberse a la erosión de las arterias que se cortaron en el intraoperatorio o debido a la vasodilatación de los vasos que estaban en espasmo en el intraoperatorio y, por lo tanto, no controlados. Con frecuencia, los pacientes tienen alterada la deglución y deteriorado los mecanismos de protección de la vía aérea, y la morbilidad y mortalidad por hemorragia tienden a ser debidas a la aspiración y asfixia en lugar de la exanguinación.2 En caso de sangrado, los pacientes deben colocar su cabeza en posición de boca dependiente para evitar la aspiración. Una gárgara de peróxido de hidrógeno puede provocar pequeños sangrados. La presión externa debe aplicarse al cuello ipsilateral al defecto faríngeo.2 Todos los sangrados significativos deben llevarse al quirófano.
Aunque el riesgo de hemorragia primaria en la recuperación parece similar al de la amigdalectomía, los pacientes inicialmente se recuperan en una camilla de transferencia, de modo que pueden regresar al quirófano inmediatamente si es necesario.
El absceso del cuello puede ocurrir si se produce una comunicación orocervical intraoperatoria y no se repara. El riesgo de comunicación orocervical es mayor en los pacientes que tienen una disección concomitante del cuello, aunque la formación de fístulas faringocutáneas resultante es comparativamente rara (4%).15
Ingesta Oral
Los síntomas de disfagia, disgeusia, reflujo nasofaríngeo o insuficiencia velofaríngea ocurren con frecuencia después de la TORS.2 En nuestro centro, la reintroducción de la ingesta oral se hace estrictamente con la supervisión de un terapeuta del habla y el lenguaje. La evaluación inicial se lleva a cabo en tiempos postoperatorios variables, desde 48 horas después de las mucosectomías/amigdalectomía lingual hasta 5 a 7 días después de las resecciones de la base de la lengua.
El objetivo es una estadía hospitalaria de 5 días. En algunos casos, esto se prolongará, generalmente debido a la capacidad de deglución fallida.
El Futuro para la TORS
Los inconvenientes de la TORS incluyen el alto costo versus los beneficios del procedimiento y el alto costo de capacitación del personal y el mantenimiento del sistema robótico. Los beneficios de la TORS incluyen una escisión tumoral precisa dentro de un margen de tejido sano y, por lo tanto, un menor riesgo de cirugía posterior. La disminución de la pérdida sanguínea, la reducción de la infección de la herida y la pronta recuperación de la deglución mejoran la estancia intrahospitalaria después del procedimiento, y ha demostrado que la TORS es rentable. El estudio también mostró que los pacientes que recibieron TORS tuvieron una menor tasa de gastrostomía y traqueotomía en comparación con otros procedimientos quirúrgicos.3 El análisis de los resultados clínicos y de costo de la TORS para orofaringectomía lateral y casos de resección de la base de la lengua mostró beneficios clínicos y de costo. El uso exitoso de la TORS en el tratamiento quirúrgico de tumores orofaríngeos ha despertado interés en otras cirugías robóticas de cabeza y cuello que actualmente no usan el abordaje transoral, incluida la cirugía tiroidea, cirugía de base de cráneo, cirugía de vía aérea pediátrica y la libre reconstrucción de colgajo. Se requieren estudios multicéntricos en todas las áreas de la TORS para demostrar su seguridad y eficacia. A medida que la TORS se expande o se introduce, es importante que se elaboren guías locales respaldados por estándares elevados de atención perioperatoria.
AGRADECIMIENTOS
Los autores desean agradecer al Sr. Costa Repanos, consultor ORL, de cabeza y cuello y cirujano tiroideo, por su aporte y comentarios especializados en este artículo.
REFERENCIAS
- O’Malley BW Jr, Weinstein GS, Snyder W, et al. Transoral robotic surgery (TORS) for base of tongue neoplasms. Laryngoscope. 2006;116:1465-1472.
- Grillone GA, Scharukh J. Robotic Surgery of the Head and Neck. 1st ed. New York, NY: Springer; 2015.
- Hutcheson KA, Holsinger FC, Kupferman ME, et al. Functional outcomes after TORS for oropharyngeal cancer: a systematic review. Eur Arch Otorhinolaryngol. 2015;272:463-471.
- NHS England Specialised Services Clinical Reference Group for Complex Head and Neck Cancer. Clinical Commissioning Policy: Robotic Assisted Trans-oral surgery for Throat and Voice Box Cancers. https://www.england.nhs.uk/commissioning/wp-content/uploads/sites/12/2016/07/16008_FINAL.pdf. Accessed 10th July 2018.
- Yeh DH, Tam S, Fung K, et al. Transoral robotic surgery vs. radiotherapy for management of oropharyngeal squamous cell carcinoma: a systematic review of the literature. Eur J Surg Oncol. 2015;41:1603-1614.
- Winter SC, Ofo E, Meikle D, et al. Trans-oral robotic assisted tongue base mucosectomy for investigation of cancer of unknown primary in the head and neck region: the UK experience. Clin Otolaryngol. 2017;42:1247-1251.
- da Vincit Transoral Surgery Procedure Guide. PN 871671 Revision D 3/11. Intuitive Surgical, Inc. California, USA; 2011.
- Chi JJ, Mendel JE, Weinstein GS, et al. Anaesthetic considerations for transoral robotic surgery. Anaesthesiol Clin 2010;28:411-422.
- O’Sullivan OE, O’Sullivan S, Hewitt M, et al. Da Vinci robot emergency undocking protocol. J Robot Surg. 2016;10:251- 253.
- Loh KW, Teo LM. Anaesthesia for DaVinci assisted intraoral and tongue base operations. Trends Anaesth Crit Care. 2013;3:342-345.
- Hariharan U, Shah SB, Bhargava AK. Anesthesia for trans-oral robotic surgery: practical considerations. EC Anaesth. 2016;2.5:212-216.
- Clayburgh D, Stott W, Bolognone R, et al. A randomized controlled trial of corticosteroids for pain after transoral robotic surgery. Laryngoscope. 2017;127:2558-2564.
- Muijsers RBR, Wagstaff AJ. Transdermal fentanyl: an updated review of its pharmacological properties and therapeutic efficacy in chronic cancer pain control. Drugs. 2001;61:2289-2307.
- Pollei TR, Hinni ML, Moore EJ, et al. Analysis of postoperative bleeding and risk factors in transoral surgery of the oropharynx. JAMA Otolaryngol Head Neck Surg. 2013;139:1212-1218.
- Moore EJ, Olsen KD, Martin EJ. Concurrent neck dissection and transoral robotic surgery. Laryngoscope. 2011;121:541-544.



