PREGUNTAS
Antes de continuar, trate de responder las siguientes preguntas con verdadero o falso. Las respuestas se pueden encontrar al final del artículo, junto con una breve explicación.
- En cuanto a la naturaleza de las muertes maternas en el Reino Unido:
a. El informe de la “Investigación Confidencial de Muertes Maternas”1, publicado el 03 de 2011 destaca la disminución de la tasa global de mortalidad de las mujeres embarazadas de 13,9 (en 2003 – 2005) a 11,39 (en 2006-2008).
b. La investigación mencionada encontró evidencia de cuidado sub-óptimo que podría haber contribuido con la muerte de las parturientas.
c. El tromboembolismo es la causa directa más común de muerte materna en el Reino Unido.
d. Las causas de muerte materna en el Reino Unido son similares a las del resto del mundo. - ¿Cuál de las siguientes situaciones exige nivel 2 de atención:
a. Una paciente obstétrica recibiendo infusión de remifentanilo para analgesia.
b. Una mujer que recibe una infusión de labetalol para el control de la presión arterial en la preeclampsia.
c. Una paciente obstétrica en la que una línea arterial está en uso para el monitoreo de la presión arterial y la toma de muestras de la sangre.
d. Apoyo de oxígeno a través de mascarilla para mantener la saturación de oxígeno- - El Documento “Cuidados Críticos Integrales” del año 2000 del Departamento de Salud del Reino Unido, recomienda lo siguiente:
a. El término “Cuidado Crítico” debería sustituir los términos: “Alta Dependencia” y “Cuidado Intensivo”
b. El Cuidado Crítico requerido por una parturienta sólo debería ser proporcionado en la sala de parto
c. Los cuatro niveles de atención dependen del diagnóstico del paciente
d. El documento incluye una guía para el cuidado de la parturienta críticamente enferma en la sala de partos
La mayoría de las mujeres experimentan algunas complicaciones importantes durante el embarazo, el parto y el posparto. Los pocos casos que se convierten en estado crítico durante este período, deben recibir el mismo nivel de cuidados críticos que las pacientes no embarazadas. Investigaciones confidenciales recientes sobre mortalidad materna han destacado un número de muertes en las que la atención previa fue considerada subóptima.
1 Una interesante y completa explicación sobre las Investigaciones Confidenciales en general y la historia de las mismas en el Reino Unido, se puede leer en un material de la OMS http://whqlibdoc.who.int/publications/2004/9789275329801_spa.pdf?ua=1 (punto 6.- pág. 85 y 86)
Hay una creciente necesidad de dirigir el área de cuidado crítico materno hacia las mejores formas de atender a este vulnerable grupo de pacientes.
INVESTIGACIONES CONFIDENCIALES SOBRE LAS MUERTES MATERNAS
La Investigación Confidencial sobre Muertes Maternas es la auditoría de más larga existencia en el mundo y ha sido publicada cada tres años durante los últimos 60 años. La revisión publicada más recientemente en 2011 para el trienio 2006-08, destaca la disminución de la tasa global de mortalidad de las mujeres embarazadas de 13.95 por 100.000 maternidades en 2003-05 a 11.39 en 2006-08 (Tabla 1). El descenso de la mortalidad se debe principalmente a una disminución del número de muertes por causas directas -condiciones derivadas del embarazo- (por ejemplo, enfermedad tromboembólica, hemorragia, embolia de líquido amniótico). La mortalidad por causas indirectas (condiciones médicas o mentales agravadas por el embarazo) ha aumentado o permanece sin cambios. El informe destacó que algunas mujeres murieron a pesar de recibir una excelente atención. Sin embargo, hubo evidencia de que la atención sub-óptima contribuyó a la muerte de un número significativo de mujeres. Los ejemplos de atención sub-óptima incluyen retrasos en el reconocimiento de la enfermedad e involucran la participación de equipos de cuidados intensivos.
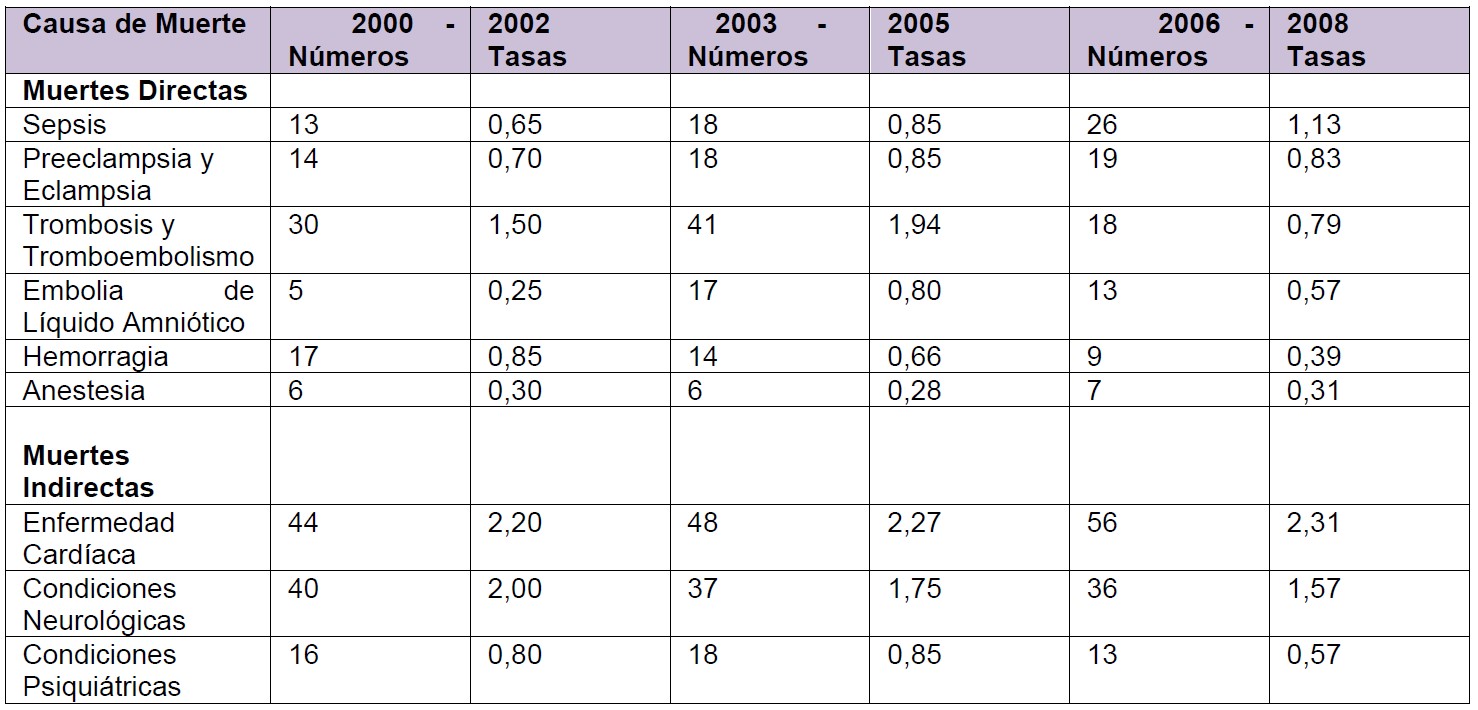
Tabla 1. Adaptado de: “Centro de Investigaciones de la Madre y el niño (CMACE). Salvando las vidas de las Madres: revisando las muertes maternas para hacer la maternidad más segura: 2006-08. Octavo Informe de Investigaciones Confidenciales en el Reino Unido sobre muertes maternas” BJOG 2011; 118; 1- 203. Las tasas mostradas son por cada 100.000 Maternidades
Más de 1 de cada 10 mujeres entre 16-50 años de edad ingresadas en el Reino Unido en Unidades de Cuidados Intensivos (UCI), son pacientes obstétricas.
Además, es probable que haya un número significativo de parturientas críticamente enfermas que sean atendidas dentro de la unidad de maternidad.
Un grupo de trabajo multidisciplinario de Cuidado Crítico Materno publicó una guía sobre el suministro de cuidados críticos maternos: “Proporcionar equidad en el cuidado crítico de la embarazada o la paciente recientemente embarazada.” El trabajo fue encargado por la Sociedad de Cuidados Intensivos, la Asociación de Anestesiólogos Especializados en Obstetricia, el Colegio Real de Obstetras y Ginecólogos, el Colegio Real de Parteras y otras organizaciones del Reino Unido.
Este documento define los estándares y brinda recomendaciones para guiar a los proveedores de cuidado materno y cuidado crítico en la creación y la gestión de un servicio de cuidado crítico materno.
¿QUÉ ES EL CUIDADO CRÍTICO MATERNO?
“Cuidados Críticos Maternos”, en lugar de “Cuidados Intensivos Obstétricos”, describe la atención multidisciplinaria centrada en la paciente en lugar de centrarla en la especialidad. El Documento “2000 – Cuidados Críticos Integrales” del Departamento de Salud del Reino Unido recomienda que los términos: “Alta Dependencia” y “Cuidados Intensivos”, sean ser sustituidos por el término: “Cuidados Críticos”.
El documento propone también que el cuidado requerido por un individuo debe ser independiente de la ubicación (concepto: “cuidados críticos sin muros“). El cuidado se subdivide en cuatro niveles, dependiendo del soporte de órganos y del nivel de monitoreo requerido, independientemente del diagnóstico.
De acuerdo con el documento de la Sociedad de Cuidado Intensivo, titulado: “Nivel de Cuidado”, también puede ser clasificado el nivel de atención requerido por la mujer embarazada o recientemente embarazada.
A continuación, ejemplos de los niveles de cuidados intensivos provistos al interior de una unidad de maternidad:
Nivel 0 o cuidado normal de sala
- Cuidado de la mujer de bajo riesgo
Nivel 1 o monitoreo adicional
- Analgesia neuroaxial
- Riesgo de hemorragia
- Infusión de oxitocina
- Infusión de remifentanilo
- Pre-eclampsia leve tomando antihipertensivos orales /restricción de fluido
- Condición médica crónica con riesgo de deterioro. Por ejemplo, la diabetes mellitus que requiere insulina IV
Nivel 2 o apoyo de un sólo órgano
Apoyo cardiovascular básico (BCVS)
- Infusión de antihipertensivos (por ejemplo, labetalol o hidralazina) para controlar la presión arterial en la preeclampsia
- Línea arterial utilizada para el monitoreo de la presión arterial y la toma de muestras de sangre
- Catéter venoso central para la monitorización de la presión venosa central o acceso vascular
Soporte respiratorio básico (BRS)
- Soporte de oxígeno a través de mascarilla para mantener la saturación de oxígeno
- Ventilación no invasiva (CPAP, BiPAP, etc.)
Apoyo cardiovascular avanzado (ACVS)
- Uso simultáneo de al menos dos fármacos antihipertensivos o vasoactivos intravenosos
Apoyo neurológico
- Uso de infusión de magnesio para controlar las convulsiones
Apoyo hepático
- Insuficiencia hepática grave (por ejemplo, secundaria a síndrome HELLP o hígado graso agudo por embarazo)
Nivel 3 o soporte respiratorio avanzado solo, o apoyo de dos o más sistemas de órganos que en el nivel anterior
- Soporte respiratorio avanzado – ventilación mecánica invasiva
- Soporte de dos o más sistemas de órganos. Soporte renal y BRS; BRS / BCVs y el soporte adicional de un órgano
¿QUÉ GRUPOS DE MUJERES EMBARAZADAS PUEDEN REQUERIR CUIDADOS CRÍTICOS?
Datos recientes del ICNARC – Reino Unido (Centro Nacional de Auditoría e Investigación en Cuidados Intensivos) mostraron en el 2009 que el 11,4% de las mujeres entre 16 a 50 años, ingresadas en una Unidad de Cuidados Intensivos de Adultos (UCI) en general, eran embarazadas o embarazadas recientes.
Hubo un total de 513 pacientes obstétricas ingresadas en UCI, una incidencia de 260 admisiones por cada 100.000 maternidades. La mayoría eran de posparto, 418 pacientes (81,5%), y en el 34% el diagnóstico primario fue de hemorragia grave. Otros posparto admitidos en cuidados críticos fueron pacientes con preeclampsia (7%), neumonía (3,6%) y síndrome de HELLP (2,4%). La patología no obstétrica fue la razón principal para la admisión en 95 mujeres (18,5%) registradas como “actualmente embarazada”. El diagnóstico más común en este grupo fue la neumonía (20%), seguido por el asma (7,4%) y el embarazo ectópico (un 5,3%). Los datos del ICNARC confirmaron que las pacientes obstétricas ingresadas en la UCI tuvieron mejores resultados que en casos apareados de control (mortalidad en cuidados críticos 2% frente a 11% en población de control).
Aunque el ICNARC proporciona información valiosa sobre ingresos en UCI relacionadas con el embarazo, relativamente poco se sabe acerca de las mujeres que reciben un mayor nivel de atención en las unidades de maternidad. Se estima que hasta el 5% de los partos requieren nivel de atención 2.
¿DÓNDE SE DEBEN PROPORCIONAR CUIDADOS MATERNOS INTENSIVOS?
Es un desafío proveer cuidados intensivos o de manejo obstétrico de alta calidad fuera de las áreas específicas. La estructura del Servicio Nacional para los Niños, los Jóvenes y los Servicios de Maternidad del Reino Unido recomienda servicios dirigidos por consultores que cuenten con instalaciones adecuadas, experiencia, capacidad y respaldo para la atención oportuna y completa de la emergencia obstétrica, incluida la transferencia intra-hospitalaria a cuidados críticos.
Una de las recomendaciones más importantes del Grupo de Trabajo sobre Cuidado Crítico Materno, fue la de asegurar que la embarazada o la paciente de posparto, reciba un cuidado con estándar equitativo entre ambos tipos de necesidades; las relacionadas con el embarazo y los cuidados críticos.
Los modelos de gestión pueden ser desarrollados según la configuración local, el tamaño y la complejidad de la maternidad y de la unidad de cuidado crítico. Estos modelos deberían incluir:
- Proporcionar cuidados intensivos en un área designada en, o cerca de la sala de partos por parteras capacitadas, obstetras y anestesistas con formación adicional en cuidados críticos.
- Importar habilidades de cuidados críticos en la sala de partos.
- Transferir mujeres a una unidad general de cuidados críticos. Las competencias y los aportes de la ginecología y la obstetricia serán importados al entorno de cuidados críticos. Siempre que sea posible, en el posparto debe mantenerse el contacto directo de estas pacientes con sus bebés.
Los modelos anteriores pueden ser aplicados por los servicios de maternidad y de cuidado crítico en función de los circuitos locales que aseguren el acceso de las mujeres a servicios de alta calidad, independientemente de donde han dado a luz.
El Departamento de Salud del Reino Unido recomienda a todo el personal clínico al cuidado de embarazadas o mujeres recientemente embarazadas con enfermedades críticas, que sean capacitados y competentes para reconocer y poder dar respuesta a las pacientes con enfermedad aguda.
LA MATERNIDAD Y LA INTERFASE GENERAL DE CUIDADOS CRÍTICOS
La mujer embarazada que es atendida en un área general de cuidados críticos, requiere de revisación diaria a cargo de un equipo multidisciplinario que incluya: un consultor obstétrico designado y una partera senior. El cuidado múltiple debe equilibrar las necesidades de cuidados críticos con las necesidades de la mujer con respecto a cuidados obstétricos.
Puntos adicionales importantes para el cuidado crítico prenatal:
- Garantizar la inclinación lateral materna adecuada para evitar la compresión aorto-cava
- Tromboprofilaxis en línea con las directrices locales o nacionales
- Tomar muestras de orina, debido al aumento del riesgo de las infecciones en las vías urinarias
- Equilibrio meticuloso de líquidos en los casos de preeclampsia severa / eclampsia seguida de hemorragia masiva
- Un plan de contingencia detallando el equipamiento necesario que un parto requiere fuera de la unidad de maternidad
- Disponibilidad de medicamentos comunes que se utilizan en la población obstétrica por ejemplo, hidralazina, MgSO4, uterotónicos (por ejemplo, la oxitocina, ergometrina, la prostaglandina F2α)
- Considerar la posibilidad de esteroides prenatales si está previsto un parto prematuro
- Comunicación y visitas diarias a las salas, combinadas entre los profesionales designados (obstetra y partera)
- Planes apropiados de seguimiento y vigilancia fetal
Otros puntos adicionales para la atención en el posparto:
- No se requiere inclinación lateral
- Apoyo para la lactancia
- Medidas de tromboprofilaxis
- Seguimiento normal o habitual por parte del equipo multidisciplinario y controles posparto habituales que incluyan: controles neonatales, anti-D, si es necesario, apoyo a la lactancia materna, etc.
- Atención a la seguridad de los medicamentos si hay lactancia materna
Es de vital importancia apreciar los cambios fisiológicos del embarazo y su impacto en la enfermedad crítica.
Tales cambios incluyen la compresión aorto-cava, la disminución de la capacidad residual funcional, potencial dificultad en la vía aérea y en la intubación y un mayor riesgo de aspiración pulmonar. En el caso de un paro cardíaco después de 20 semanas de gestación, la reanimación cardio-pulmonar debe realizarse de acuerdo las directrices de la ELA con desplazamiento uterino y cesárea perimórtem si el paro comenzó después de los 4 minutos y el parto dentro de 5 minutos.
NORMAS PARA EL RECONOCIMIENTO Y EL CUIDADO DE LA PARTURIENTA GRAVEMENTE ENFERMA
Todos los ingresos a la unidad de maternidad deben tener las observaciones fisiológicas registradas a la llegada, junto con un claro plan escrito para el seguimiento y el manejo. El plan deberá tener en cuenta:
- embarazo de alto o de bajo riesgo
- Motivo de ingreso
- Presencia de co-morbilidades
- Plan de tratamiento acordado
Un sistema de seguimiento y disparador fisiológico debe ser usado para monitorear todas las admisiones en preparto y postparto. La inserción de una Puntuación nacional Modificada de Alerta Temprana Obstétrica (MEOWS por sus siglas en inglés, maullidos en español), puede ayudar al reconocimiento más oportuno, al tratamiento y a la derivación de todas las embarazadas y puérperas que se están convirtiendo en pacientes críticas. Las tablas (maullidos = MEOWS) deben ser utilizadas en todas las áreas del hospital donde las embarazadas y las mujeres recientemente embarazadas se puedan presentar, incluyendo los Servicios de Urgencias. La existencia de puntajes anormales debería requerir una rápida respuesta.
Se debería proporcionar educación, entrenamiento y evaluación para asegurar que el personal tenga las competencias apropiadas para el nivel de atención que están prestando.
Se recomienda una estrategia de respuesta graduada para las pacientes identificadas como en riesgo de deterioro clínico:
Grupo de baja puntuación (EWS = 3)
- Aumento de la frecuencia de las observaciones
- Partera a cargo alerta
Grupo medio-score: (EWS = 4 o 5)
- Llamado urgente al personal con competencias básicas para la enfermedad aguda, por ejemplo, cuidados críticos, equipo, anestesista, obstetra, especialidades médicas o quirúrgicas agudas
Grupo de alto puntaje: (EWS> 6)
• Llamada de emergencia al equipo con las competencias de atención en maternidad y cuidados críticos. El equipo debe incluir un profesional con manejo avanzado de las vías respiratorias y habilidades de reanimación.
RETOS/DESAFÍOS PARA DESARROLLAR UN SERVICIO DE CUIDADO CRÍTICO MATERNO
- Aumento de la carga de trabajo: Muchos países están experimentando un aumento del número de las mujeres embarazadas de alto riesgo a causa de una mayor tasa de natalidad, del aumento de los cambios en la demografía obstétrica, incluyendo un aumento de la edad materna y la co-morbilidad, la obesidad mórbida y la concepción asistida. El aumento de la tasa de cesárea en muchos países se ha traducido en un aumento de la incidencia de placentación anormal (ácreta, íncreta y pércreta) y posterior hemorragia posparto
- Entrenamiento: Cada hospital debe establecer directrices y capacitación en servicio para adaptarse a sus propios acuerdos locales. La implementación de simulaciones y el entrenamiento en “habilidades” ha demostrado mejorar los factores humanos, tales como el liderazgo, el trabajo en equipo y la comunicación. Las parteras al cuidado de mujeres en estado crítico deben tener un entrenamiento adicional en cuidados críticos.
- Dotación de personal: Los cursos de obstetricia varían con respecto a la cantidad de conocimientos y formación en general de enfermería que brindan. Esto, combinado con la escasez de parteras contratadas en algunas áreas, hace que el suministro de un número adecuado de personal de obstetricia con formación y experiencia apropiada en cuidados críticos, sea un desafío.
- Equipo de cuidados críticos: El cuidado de las mujeres con condiciones médicas complejas, demanda que obstetras, anestesistas, neonatólogos, especialistas en cuidados críticos y parteras trabajen en equipos multidisciplinarios eficaces. El involucramiento temprano de un equipo de cuidados críticos es a veces vital para evitar un resultado adverso. Es esencial que existan líneas eficaces de comunicación y trabajo inter-disciplinario.
RESUMEN
Han sido definidas las normas de cuidados críticos maternos. La piedra angular del manejo debe implicar el trabajo temprano de un equipo multidisciplinario. Entre los médicos y las especialidades, con líneas eficaces de comunicación. El papel de MAULLIDOS (MEOWS) y los servicios tiene un valor incalculable en la detección temprana y en la prevención de la morbilidad y mortalidad materna. Existe una creciente necesidad de garantizar que el personal de las unidades de maternidad tenga entrenamiento adecuado y competencias en cuidado crítico materno
RESPUESTAS A LAS PREGUNTAS
Pregunta 1.
a. V
b. V
c. V
d. F
Pregunta 2.
a. F
b. V
c. V
d. V
Éstos han sido clasificados por “Niveles de cuidados críticos” de la Sociedad de Cuidados Intensivos documento de 2009.
Pregunta 3.
a. V
b. F
c. F
d. F
La atención individual debe ser independiente de la ubicación del paciente
El cuidado se subdivide en cuatro niveles en función de soporte de órganos y el nivel de vigilancia necesarias. Es independiente del diagnóstico.
REFERENCIAS
- Centre for Maternal and Child Enquiries (CMACE). Saving Mothers’ Lives: reviewing maternal deaths to make motherhood safer: 2006-08. The Eighth Report of the Confidential Enquiries into Maternal Deaths in the United Kingdom. Brit J ObstetGynaec 2011; 118: 1-203
- Providing equity of critical and maternity care for the critically ill pregnant or recently pregnant woman, July 2011 http://www.rcog.org.uk/files/rcogcorp/Prov_Eq_MatandCritCare.pdf Accessed 09 March 2014
- Wheatly S. Maternal critical care: what’s in the name? Int J ObstAnesth 2010; 19: 353-5
- Department of Health. Comprehensive critical care: a review of adult critical care services. 2000
http://webarchive.nationalarchives.gov.uk/+/www.dh.gov.uk/en/publicationsandstatistics/
publications/publicationspolicyandguidance/dh_4006585 Accessed October 2014 - Levels of Critical Care for Adult Patients. Standards and Guidelines.Intensive Care Society 2009. http://www.ics.ac.uk/intensive_care_professional/standards_and_guidelines/levels_of_adult
_patients. Accessed 09 March, 2014 - Female admissions (aged 16-50 years) to adult, general critical care units in England Wales and Northern Ireland, reported as ‘currently pregnant’ or ‘recently pregnant’. 1 January 2007 to 31December 2007. ICNARC 2009. http://www.oaaanaes.ac.uk//assets/_managed/editor/File/Reports/ICNARC_obs_report_
Oct2009.pdf . Accessed 01 March 2014 - Saravanakumar K, Davies L, Lewis M, Cooper GM. High Dependency care in an obstetric setting in the UK. Anaesthesia 2008; 63: 1081-6
- Veeravalli D, Scholefield H, Fitzpatrick C, Stanton R. Admissions to a specialist maternal high dependency unit. Arch Dis Child Fetal Neonatal edition 2009; 94 (Suppl): Fa 27
- Competencies for recognising and responding to acutely ill Patients in hospital. Department of Health, London 2008. http://www.dh.gov.uk/en/Publicationsandstatistics/Publications/PublicationsPolicyAndGuidance
/DH_096989 . Accessed 27 February 2014 - Maternal collapse in pregnancy and the puerperium. RCOG, London 2011 http://www.rcog.org.uk/files/rcog-corp/GTG56.PDF . Accessed 27 February 2014
- Singh S, McGlennan AP. Validation of the CEMACH recommended modified early warning system (MEOWS). Int J ObstetAnesth 2010; 19: S11
Para leer el artículo: http://resources.wfsahq.org/anaesthesia-tutorial-of-the-week (310)



