Obstetric Anaesthesia
PREGUNTAS
Antes de continuar, trate de elegir una técnica neuroaxial para cada caso y justifique su respuesta. Puede encontrar la discusión al final del artículo.
Caso 1
Paciente 30 años, primigesta, con prolongación de la primera fase del trabajo de parto, actualmente con dilatación completa. Solicita analgesia epidural. Se encuentra muy angustiada y con dolor, aunque parece que puede tolerar permanecer sentada sin moverse para el procedimiento.
Caso 2
Paciente 38 años, multípara, G3P2, partos vaginales previos sin complicaciones con analgesia epidural. Inició el trabajo de parto en su hogar hace 2 horas y actualmente con dilatación completa. Solicita analgesia epidural pero refiere no poder sentarse debido a la presión sobre el sacro o permanecer inmóvil debido al dolor.
Caso 3
Paciente 24 años, primigesta con 4 cm de dilatación. Ha recibido múltiples dosis de Petidina (Meperidina) por vía intramuscular. Usted es llamado para colocar una epidural urgente. Al llegar, la parturienta se encuentra arrodillada sollozando de dolor. Ella está muy angustiada, solicitando una epidural. Usted logra que ella permanezca en la cama, pero no deja de moverse constantemente. Ella permanece somnolienta de manera intermitente con una mezcla de óxido nitroso y oxígeno (50:50), la cual no deja de utilizar.
Caso 4
Paciente 32 años, multípara, G2P1 con 3 cm de dilatación. Tiene un IMC de 35 e hipertensión inducida por el embarazo. En el parto anterior presentó una segunda fase prolongada, requiriendo un parto vaginal instrumentado.
Puntos Clave
- La tasa de falla epidural en el trabajo de parto es del 9-12% y puede ser multifactorial.
- Las causas más comunes de falla epidural en el trabajo de parto son la mala técnica de inserción (múltiples punciones), la colocación incorrecta de la aguja (fuera de la línea media), dosis de carga inadecuada y/o velocidad de infusión, migración del catéter y el rápido progreso del trabajo de parto.
- Algunos factores anatómicos como antecedente de cirugía de columna puede afectar la colocación y la subsecuente falla epidural.
- La identificación inmediata de un catéter intratecal o intravascular es de suma importancia.
- Se requiere un manejo activo de manera continua de la epidural, con un bajo umbral para el reemplazo de catéteres que no están funcionando adecuadamente.
INTRODUCCIÓN
La incidencia de fallo del bloqueo epidural en el trabajo de parto es aproximadamente 9-12%.1 La epidural puede fallar por muchas razones, sin embargo, el conocer las causas potenciales puede permitir al anestesiólogo solucionar el problema y rescatar un catéter epidural que no está funcionando de manera adecuada.
PORQUÉ PUEDE FALLAR EL BLOQUEO EPIDURAL EN EL TRABAJO DE PARTO
Dosis epidural inicial o de mantenimiento inadecuada
Un volumen y concentración adecuado del anestésico local debe ser administrado para establecer un bloqueo epidural para el trabajo de parto. Una vez establecido el bloqueo epidural se requiere una dosis de mantenimiento adecuada. La dosis de mantenimiento puede ser administrada por el médico, por personal de enfermería, por medio de analgesia epidural controlada por el paciente (PCEA) o por bolos intermitentes programados (PIB). Para establecer el bloqueo epidural para el trabajo de parto se utiliza un rango de concentraciones del anestésico local, desde 0.0625%-0.1% con un opioide adicional (discutido más adelante en este artículo). El método para proporcionar las dosis de mantenimiento y las guías institucionales van a determinar la concentración, el volumen y el intervalo de tiempo para la administración de dosis de mantenimiento del anestésico local.

Tabla 1. Causas de Falla del Bloqueo Epidural
Colocación incorrecta de la aguja y/o catéter
Hay varios lugares en los que se puede colocar una epidural de manera errónea, algunos más fácil de identificar que otros: subcutáneo, subdural, intratecal e intravenoso.
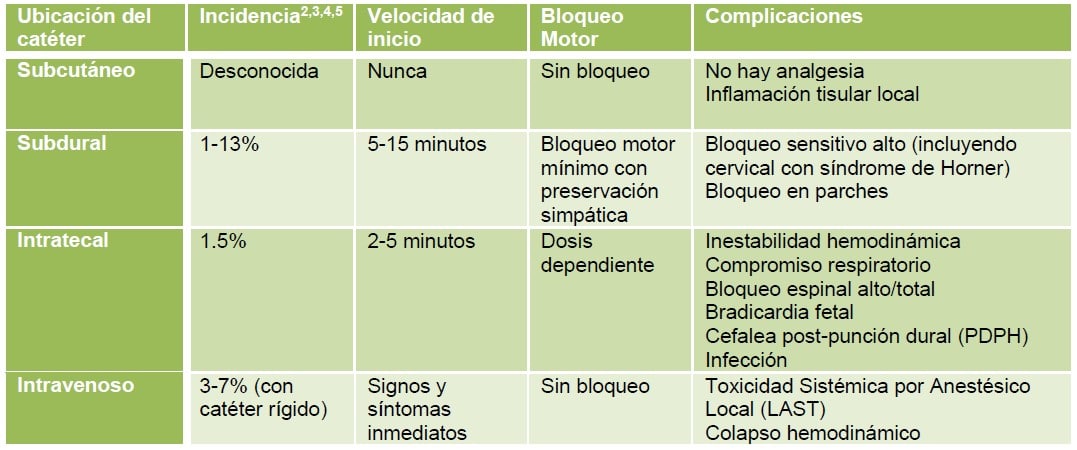
Tabla 2. Sitios potenciales para la colocación incorrecta del catéter epidural y sus complicaciones asociadas.
La colocación subcutánea del catéter epidural va a resultar en un fallo completo del bloqueo.2 Esta es la causa más común del fallo completo del bloqueo, ocurre frecuentemente con una falsa pérdida de resistencia (pérdida de resistencia antes de entrar al espacio epidural), más común en parturientas con un elevado IMC.
El espacio subdural es un espacio potencial entre la duramadre y la pia-aracnoides. La inserción en el espacio subdural implica el avance más allá del espacio epidural, perforando la duramadre, sin entrar en el espacio subaracnoideo. Los efectos de la colocación subdural pueden variar desde un fallo completo del bloqueo, hasta un bloqueo asimétrico en parches, con un bloqueo motor y autonómico mínimo o retrasado.6 La colocación intratecal del catéter puede ocurrir luego de una punción dural involuntaria con la aguja o el catéter. Se identifica por líquido cefalorraquídeo (LCR) fluyendo por la aguja de Tuohy, o durante la aspiración del catéter, y en algunos casos puede no identificarse hasta que el paciente muestra signos y/o síntomas.2 La colocación intratecal puede ocurrir al momento de insertar el catéter o por migración del catéter desde el espacio epidural. Un bloqueo motor de instauración rápida luego de una dosis de prueba debe alertar al anestesiólogo de que el catéter se encuentra intratecal. En caso de una punción dural involuntaria, hay varias opciones de manejo. El catéter epidural puede ser colocado intratecal y ser utilizado para proporcionar analgesia espinal continua a dosis bajas7, o el catéter puede ser retirado y re-colocado en el espacio epidural.
Un bloqueo unilateral puede ocurrir al colocar el catéter en el aspecto lateral del espacio epidural. En ocasiones esto se puede solucionar al retirar el catéter 1-2 cm, con el objetivo de posicionar el catéter en la línea media en el espacio epidural posterior.
La colocación intravascular de un catéter epidural es una complicación potencialmente mortal y puede ocurrir hasta en un 3-7% con el uso de catéteres rígidos de nylon.5 Esto se puede identificar al aspirar sangre a través del catéter epidural, sin embargo hay una alta tasa de falsos negativos.8 El catéter intravascular puede ser retirado (1 cm a la vez y luego purgar con salino y aspirar) hasta que ya no se aspire sangre, o se puede retirar por completo y ser reemplazado. El útero grávido comprime la vena cava causando distensión de las venas epidurales, incrementando el riesgo de colocación intravenosa del catéter.2 La posición lateral para la colocación, el no avanzar la aguja o el catéter durante una contracción, limitar la profundidad de inserción del catéter a ≤ 5 cm, y usar un catéter epidural con punta suave flexible puede reducir el riesgo de colocación intravascular.9, 10
La inyección intravenosa de un anestésico local puede llevar a una toxicidad sistémica por anestésico local (LAST), lo cual puede causar un paro cardíaco. Ante cualquier signo o síntoma de LAST se debe descontinuar la administración de bolos y/o infusión del anestésico local e iniciar el tratamiento con emulsión lipídica intravenosa (Intralipid®) junto a medidas de soporte vital avanzado, si fuese necesario.
Migración del catéter
El catéter epidural puede migrar pese a una colocación inicial correcta.
La migración del catéter a través de los forámenes intervertebrales lateralmente puede producir un bloqueo unilateral.11 El catéter también puede migrar hacia el espacio intratecal y subdural.
Los catéteres epidurales pueden migrar hacia posterior al tejido subcutáneo, más comúnmente en parturientas con un IMC elevado, o en pacientes en quienes no se aseguró adecuadamente el catéter.
La incidencia de migración del catéter epidural puede minimizarse al dejar 5 cm o menos en el espacio epidural y fijar el catéter solo después de re-posicionar al paciente de una posición flexionada hacia una posición en extensión (sentado o acostado con los muslos extendidos). Los dispositivos de fijación para el catéter epidural y los catéteres flexibles pueden ayudar a prevenir la migración. La migración hacia el tejido subcutáneo es más probable si se deja menos de 3 cm en el espacio epidural, y la analgesia unilateral es más probable si se deja más de 5 cm del catéter en el espacio epidural.12
Antecedente de cirugía de columna
El antecedente de cirugía de columna no excluye a una parturienta de recibir anestesia neuroaxial. Sin embargo, las pacientes con antecedente de cirugía de columna tienen un mayor riesgo de que la inserción del catéter epidural sea difícil, de tener una analgesia inadecuada y un mayor riesgo de punción dural involuntaria.2 La cicatrización post-operatoria así como la obliteración del espacio epidural distorsiona la anatomía normal y esto puede interferir con la pérdida de resistencia normal (al colocar el catéter) y la propagación del anestésico local.
Exclusión sacra
Durante la segunda fase del trabajo de parto, los nervios aferentes que inervan la vagina y el perineo causan dolor de tipo somático (raíces nerviosas S2-S4). Las raíces nerviosas de S2-S4 están recubiertas por duramadre gruesa, tienen un gran diámetro y están más alejadas de la punta del catéter epidural que las raíces que transmiten el dolor en la primera fase del trabajo de parto (T10-L1). Estos factores, además de la propensión normal de que el anestésico local se propague hacia cefálico pueden reducir la difusión hacia las raíces nerviosas sacras causando una exclusión de las mismas, lo que causa un fracaso de la analgesia durante la segunda fase del trabajo de parto.2
Un bloqueo subaracnoideo (espinal) junto a un bloqueo epidural (anestesia espiral-epidural combinada) reduce la exclusión sacra.2
Trabajo de parto precipitado
El bloqueo epidural puede fallar con un rápido progreso en el trabajo de parto y con un parto precipitado debido al tiempo insuficiente para establecer una analgesia efectiva; un bloqueo espinal-epidural combinado es una técnica alternativa que puede ser utilizada en estas situaciones.
Expectativa poco realista y bajo umbral del dolor
Es de suma importancia manejar de manera individualizada las expectativas de cada paciente. La infusión epidural durante el trabajo de parto consiste en una baja concentración de anestésico local más una baja dosis de narcótico, así se espera que las parturientas sientan las contracciones como una sensación de presión. El umbral del dolor y la respuesta a la anestesia local puede variar entre individuos y con distintas posiciones fetales.
¿QUÉ HACER SI FALLA EL BLOQUEO EPIDURAL?
Un bloqueo incompleto puede variar desde un segmento omitido, un bloqueo en parches, un bloqueo unilateral, exclusión sacra, un bloqueo insuficientemente denso o una falla completa. Existen varias técnicas que se pueden emplear para rescatar un bloqueo inadecuado.
Se debe realizar una valoración exhaustiva previo a cualquier intervención de un bloqueo inadecuado, y debe incluir:
- Historia del paciente – puntaje del dolor, localización del dolor (abdominal vs perineal), tipo de dolor (¿presión?), ¿una dosis en bolo ayudó?
- Examen Físico – Verifique la posición del catéter (compárelo con lo documentado al momento de la colocación), valore el bloqueo sensitivo/motor.
- Optimizar la posición del paciente.
- Evaluar la efectividad de una dosis en bolo (si no se ha realizado) antes de manipular el catéter y/o administrar más bolos con mayor concentración de anestésico local + narcótico epidural suplementario (Fentanilo).
Recarga epidural
Un catéter epidural que no está funcionando adecuadamente puede ser recargado con un bolo administrado por el médico. Se puede administrar un gran volumen de anestésico local a baja concentración (ej. 10 mL de Bupivacaína 0.125%), o poco volumen de un anestésico local en alta concentración (ej. 5 mL de Bupivacaína 0.25%) dependiendo si se requiere propagación o densidad. Un bolo administrado por un médico es efectivo en aproximadamente 70% de los casos.13
Manipulación del catéter
El catéter epidural puede pasar craneal, caudal, lateral o hacia el espacio epidural anterior.11 Retirar el catéter 1-2 cm (de forma estéril) y administrar una dosis adicional del anestésico local puede mejorar el bloqueo en un 77% de los pacientes.13
Opioides Epidurales
La Morfina, la diamorfina, el Sufentanilo y el Fentanilo pueden administrarse por vía epidural. El Fentanilo es el opioide más utilizado para la analgesia en el trabajo de parto.14 El Fentanilo epidural es comúnmente utilizado en el Reino Unido, mientras que el Sufentanilo es más utilizado en los EUA.
El Fentanilo es un fármaco lipofílico con un inicio de acción de 10 minutos administrado epidural. El Fentanilo epidural ha demostrado ser tres veces más efectivo que el fentanilo intravenoso en mujeres en trabajo de parto, lo que sugiere un mecanismo de acción a nivel medular.15 Una concentración común de la solución para infusión epidural contiene 2 mcg/mL de Fentanilo combinado con un anestésico local.
El Fentanilo epidural puede ser administrado como dosis de carga inicial y/o para dolor irruptivo (50-100 mcg) para mejorar la calidad de la analgesia.14 También puede ser administrado para el manejo de exclusión sacra o como suplemento al convertir una analgesia del trabajo de parto hacia anestesia quirúrgica para un parto quirúrgico.
El Sufentanilo es más potente que el Fentanilo. Una dosis de carga epidural apropiada es 10 mcg y 0.4 mcg/mL para una infusión combinada con anestésico local.
Posicionar al paciente
Otra medida potencial de rescate para bloqueos asimétricos es alternar la posición de la parturienta entre la posición lateral derecha e izquierda antes de administrar la recarga de anestésico local.
¿CUÁNDO RE-COLOCAR EL CATÉTER EPIDURAL?
Si persiste una analgesia inadecuada a pesar de las intervenciones anteriores (y si se requieren más de dos bolos administrados por el médico) debe inducir al anestesiólogo a considerar reemplazar el catéter epidural.16
¿Se puede recargar una epidural para realizar una cesárea?
El manejo activo de la epidural durante el trabajo de parto es vital para asegurar un adecuado alivio del dolor, para satisfacción materna y por la capacidad de convertir una analgesia del trabajo de parto hacia anestesia quirúrgica si fuese necesario realizar una cesárea.
Se deben cumplir los siguientes criterios antes de hacer la conversión epidural del trabajo de parto hacia anestesia quirúrgica:
- No hay sospecha de que el catéter esté en el espacio intratecal o intravascular.
- La parturienta ha tenido una analgesia epidural adecuada durante el trabajo de parto, y tuvo resolución del dolor por cualquier intervención realizada, ej. retirada del catéter y/o bolo aplicado por el médico.
Al recargar un catéter epidural que no funciona adecuadamente se corre el riesgo de fracaso y la conversión a anestesia general durante la cesárea. Algunas opciones para el manejo de un catéter epidural no funcional previo a la cesárea incluyen: reemplazar el catéter epidural y recargarlo, administrar una dosis espinal única o un bloqueo epidural-espinal combinado. Si se administra una dosis espinal única se debe tener cuidado con la dosificación intratecal, con una dosis espinal estándar existe el riesgo de un bloqueo espinal alto o si la dosis es reducida se puede producir un bloqueo sensitivo inadecuado. Aunque es un procedimiento más complicado, el bloqueo espinal-epidural combinado es una técnica que permite mayor titulación, evitando el riesgo de un bloqueo alto o inadecuado.
RESPUESTAS DE LOS CASOS
Caso 1
Paciente 30 años, primigesta, con prolongación de la primera fase del trabajo de parto, actualmente con dilatación completa. Solicita analgesia epidural. Se encuentra muy angustiada y con dolor, aunque parece que puede tolerar permanecer sentada sin moverse para el procedimiento.
BLOQUEO ESPINAL-EPIDURAL COMBINADO (CSE)
Esta parturienta probablemente esté sufriendo de dolor perineal y pélvico ya que está completamente dilatada. El componente espinal va a proporcionar analgesia inmediata con mayor probabilidad de bloquear las aferentes somáticas S2-S4.
Es una primigesta con prolongación de la primera fase. Es improbable que la segunda fase del trabajo de parto sea rápida, por lo que se corre el riesgo de un parto instrumentado. El componente epidural va a permitir la analgesia continua durante todo el trabajo de parto y brinda la opción de conversión hacia anestesia quirúrgica en caso de requerir parto instrumentado o una cesárea.
Una epidural por si sola toma tiempo para establecer una analgesia adecuada y existe el riesgo de exclusión sacra.
Una dosis espinal única puede no proporcionar una duración adecuada de la analgesia.
Caso 2
Paciente 38 años, multípara, G3P2, partos vaginales previos sin complicaciones con analgesia epidural. Inició el trabajo de parto en su hogar hace 2 horas y actualmente con dilatación completa. Solicita analgesia epidural pero refiere no poder sentarse debido a la presión sobre el sacro o permanecer inmóvil debido al dolor.
DOSIS ESPINAL ÚNICA EN POSICIÓN LATERAL
Esta parturienta es una multípara y requiere analgesia de acción rápida. Es incapaz de sentarse debido a la presión sacra, probablemente por encajamiento fetal bajo. El realizar el procedimiento neuroaxial en la posición lateral tiene una serie de beneficios: mayor comodidad de la paciente y mayor probabilidad de que la paciente permanezca inmóvil durante el procedimiento.
En primer lugar, se requiere el bloqueo de las aferentes somáticas S2-S4 para la analgesia, lo que toma tiempo en alcanzar con una epidural. Una dosis espinal única proporciona analgesia efectiva inmediata. Se podría realizar un bloqueo espinal-epidural combinado pero es poco probable que esta paciente vaya a necesitar el componente epidural, exponiéndola al riesgo del procedimiento. Se puede considerar el uso de opioides intravenosos si no hay tiempo para administrar una dosis espinal única. Se debe informar al pediatra de una potencial depresión respiratoria fetal.
Caso 3
Paciente 24 años, primigesta con 4 cm de dilatación. Ha recibido múltiples dosis de Petidina (Meperidina) por vía intramuscular. Usted es llamado para colocar una epidural urgente. Al llegar, la parturienta se encuentra arrodillada sollozando de dolor. Ella está muy angustiada, solicitando una epidural. Usted logra que ella permanezca en la cama, pero no deja de moverse constantemente. Ella permanece somnolienta de manera intermitente con una mezcla de óxido nitroso y oxígeno (50:50), la cual no deja de utilizar.
Bloqueo Espinal-Epidural Combinado o Dosis Espinal Única en la posición lateral seguido de una epidural en posición sentada
Este escenario plantea un desafío incluso para un anestesista obstétrico experimentado. Es poco probable que esta parturienta tolere el trabajo de parto sin analgesia neuroaxial, sin embargo, solo se le puede brindar en un ambiente/situación que sea seguro. El riesgo de complicaciones en una parturienta angustiada que no coopera y se mueve es alto. Además, el anestesiólogo debe considerar que una serie de factores pueden afectar la capacidad de consentimiento de la paciente: comprender los riesgos y beneficios del procedimiento. Los anestesiólogos en formación (Residentes) con inquietudes de si es seguro o no continuar con el procedimiento deben solicitar ayuda de un anestesiólogo con más experiencia.
Enfocarse en el control de la respiración mejora la efectividad del óxido nitroso/oxígeno y una explicación tranquila por parte del anestesiólogo puede ayudar. La paciente puede estar más cómoda en la posición lateral (especialmente si están somnolientas), pero esto debe equilibrarse con la familiaridad del anestesiólogo con esta posición. Una dosis espinal única en la posición lateral puede proporcionar la analgesia suficiente para tranquilizar a la paciente y permitir colocar una epidural en un ambiente tranquilo y seguro.
La paciente puede requerir narcóticos intravenosos para ayudar en el control del dolor y en la capacidad de permanecer inmóvil durante la colocación de la analgesia neuroaxial.
Caso 4
Paciente 32 años, multípara, G2P1 con 3 cm de dilatación. Tiene un IMC de 35 e hipertensión inducida por el embarazo. En el parto anterior presentó una segunda fase prolongada, requiriendo un parto vaginal instrumentado.
EPIDURAL
La epidural por si sola es una técnica neuroaxial apropiada para este caso. En vista de la hipertensión gestacional, se debe verificar el conteo de plaquetas antes de inserción o extracción del catéter epidural. Se recomienda la colocación temprana de un catéter epidural en pacientes con un alto IMC. La colocación puede ser un desafío en pacientes obesas, por lo tanto, es más fácil colocarlo en una situación controlada que en una situación de emergencia, por ejemplo para una cesárea urgente. La intubación también puede ser más difícil en pacientes obesas, por lo que contar con un catéter epidural in-situ y tiempo para asegurar su funcionamiento adecuado, nos puede evitar la necesidad de anestesia general en una situación de emergencia. La epidural también reduce la respuesta al estrés del trabajo de parto, lo que puede mejorar el control de la presión arterial.
REFERENCIAS
- Pan PH, Bogard TD, Owen MD. Incidence and characteristics of failures in obstetric neuraxial analgesia and anesthesia: a retrospective analysis of 19,259 deliveries. Int J Obstet Anesth. 2004;13(4):227-33
- Arendt K, Segal S. Why epidurals do not always work. Rev Obstet Gynecol. 2008;1(2):49-55
- Chestnut DH, Wong C, Tsen LC, Ngan Kee WD, Beilin Y, Mhyre J. Chestnut’s Obstetric Anaesthesia: Principles and Practice. 5th Edition. 253-254.
- Agarwal D, Mohta M, Tyagi A, Sethi AK. Subdural Block and the Anaesthetist. Anaesthesia and Intensive Care, 2010,Vol 38, No. 1
- Paech MJ, Godkin R, Webster S. Complications of obstetric epidural analgesia and anaesthesia: a prospective analysis of 10,995 cases. Int J Obstet Anesth. 1998 Jan;7(1):5-11.
- Collier CB. Accidental subdural injection during attempted lumbar epidural block may present as a failed or inadequate block: radiographic evidence. Reg Anesth Pain Med. 2004;29(1):45-51
- Ng A, Shah J, Smith G. Is continuous spinal analgesia via an epidural catheter appropriate after accidental subarachnoid administration of 15 mL of bupivacaine 0.1% containing fentanyl 2 micrograms/mL? Int J Obstet Anesth. 2004;13(2):107-9
- Bell DN, Leslie K. Detection of intravascular epidural catheter placement: a review. Anaesth Intens Care. 2007;35(3):335-41
- Lubenow T, Keh-Wong E, Kristof K, Ivankovich O, Ivankovich AD. Inadvertent subdural injection: a complication of an epidural block. Anesth Analg. 1988;67(2):175-9
- Mhyre JM, Greenfield ML, Tsen LC, Polley LS. A systematic review of randomized controlled trials that evaluate strategies to avoid epidural vein cannulation during obstetric epidural catheter placement. Anesth Analg. 2009;108(4):1232-42
- Hogan Q. Epidural catheter tip position and distribution of injectate evaluated by computed tomography. Anesthesiology. 1999;90:964–70
- Afshan G, Chohan U, Khan FA, Chaudhry N, Khan ZE, Khan AA. Appropriate length of epidural catheter in the epidural space for postoperative analgesia: evaluation by epidurography. Anaesthesia. 2011;66(10):913-8
- Beilin Y, Zahn J, Bernstein HH, Zucker-Pinchoff B, Zenzen WJ, Andres LA. Treatment of incomplete analgesia after placement of an epidural catheter and administration of local anesthetic for women in labor. Anesthesiology. 1998;88(6):1502-6
- Khangure N. Adjuvant agents in neuraxial blockade. Anaesthesia Tutorial of The Week 2011;230
- Ginosar Y, Columb MO, Cohen SE, Mirikatani E, Tingle MS, Ratner EF, Angst MS, Riley ET. The site of action of epidural fentanyl infusions in the presence of local anesthetics: a minimum local analgesic concentration infusion study in nulliparous labor. Anesth Analg. 2003;97(5):1439-45
- Riley ET and Papasin J. Epidural catheter function during labor predicts anesthetic efficacy for subsequent cesarean delivery. IJOA 2002;11;81-84



