General Topics
PUNTOS CLAVE
- El estudio prequirúrgico de un paciente con epilepsia requiere un aporte multidisciplinario.
- El test de Wada es utilizado principalmente para valorar la dominancia hemisférica del lenguaje y la memoria para determinar la factibilidad de resección quirúrgica.
- Comprender los principios del test de Wada faculta a los anestesiólogos a apoyar en la investigación y a anticipar posibles desafíos perioperatorios que el paciente pueda enfrentar.
- No hay un protocolo estandarizado para el test de Wada.
- La escasez de amobarbital ha llevado al uso de otros anestésicos, tales como propofol, etomidato y
- Con el advenimiento de técnicas de imagenología no invasivas, la necesidad de realizar el test de Wada se ha reducido a grupos selectos de pacientes para cirugía de epilepsia.
INTRODUCCIÓN
La epilepsia es un desorden neurológico crónico caracterizado por convulsiones recurrentes, y 30% de los pacientes permanecen refractarios al tratamiento médico.1 Entre la epilepsia refractaria, la epilepsia de lóbulo temporal (TLE) es un subtipo importante, ya que es a menudo asociado con el resultado quirúrgico más favorable. Las intervenciones quirúrgicas, tales como la lobectomía temporal, sirven como opciones de tratamientos valiosas para estos pacientes para mejorar el control de las convulsiones y la calidad de vida. Una evaluación prequirúrgica exhaustiva juega un papel integral en la selección de los candidatos quirúrgicos y generalmente va a involucrar una batería de exámenes de imagenología, evaluaciones neurofisiológicas y valoraciones neurosicológicas. Los objetivos principales son identificar anormalidades estructurales, y zonas epileptógenas y localizar cualquier tejido neural funcional cerca de los focos convulsivos. Luego se determina la factibilidad de la cirugía, balanceando los beneficios del control de las convulsiones vs los riesgos potenciales de infligir deficits neurológicos importantes.
Una de las pruebas diagnósticas realizadas es el test de Wada, durante el cual un anestésico es selectivamente inyectado en cada lado del cerebro para evaluar sus funciones individuales de lenguaje y memoria. El test se ofrece a los pacientes con focos técnicamente resecables en el lóbulo temporal y provee información de deficit funcional postoperatorio potencial. Los anestesiólogos son responsables de administrar el anestésico y monitorear al paciente durante el test de Wada.
Con un enfoque particular en el test de Wada, el propósito de esta revisión es discutir los aportes anestésicos a la evaluación multidisciplinaria de los pacientes para su candidatura potencial a cirugía de epilepsia. Comprender los conceptos básicos del test de Wada es esencial para que los anestesiólogos asistan en la investigación y anticipen posibles desafíos perioperatorios que el paciente pueda encontrar.
CIRUGÍA DE EPILEPSIA Y EVALUACIÓN PREQUIRÚRGICA
La cirugía terapéutica de la epilepsia comprende resección curativa e intervención paliativa. La resección curativa apunta a la remoción completa de las zonas epileptógenas responsables de desencadenar las convulsiones, sin perturbar áreas elocuentes en la vecindad. La lesionectomía es un ejemplo en el que lesiones focales bien definidas, son resecadas. La lobectomía temporal y la amigdalohipocampectomía selectiva son opciones para TLE con lesiones aisladas del lóbulo temporal, que comúnmente surgen del hipocampo y la amígdala.
Ambos la cirugía de desconexión y la neuromodulación son procedimientos paliativos. La cirugía de desconexión principalmente interrumpe las vías nerviosas que se cree están involucradas en la diseminación de la actividad epiléptica, mientras que la neuromodulación involucra el uso de un dispositivo eléctrico para alterar la actividad nerviosa.
[table id=22 /]
La evaluación prequirúrgica requiere el aporte multiciplinario de neurocirujanos, neurofisiólogos, radiólogos, anestesiólogos, siquiatras y neurosicólogos clínicos. Se realizan una serie de pruebas diagnósticas (Tabla 1), y los datos obtenidos proveen información de los procesos epilépticos, la organización cerebral de las habilidades cognitivas y la seguridad de la resección. Esto es relevante en el contexto de cirugía de epilepsia, porque es importante preservar las regiones funcionales del cerebro durante la remoción de la corteza epileptógena, especialmente aquellas áreas elocuentes responsables del lenguaje y la memoria. La decisión de llevar a cabo la cirugía es así un balance entre alcanzar el control de las convulsiones, y el riesgo proyectado de inducir deficit cognitivo y neurológico inaceptable por la cirugía.
EL TEST DE WADA
El test de Wada, también conocido como el test de amobarbital intracarotídeo, recibe su nombre de Juhn Atsushi Wada, un neurólogo Japonés. El test fue desarrollado inicialmente para estudiar los efectos secundarios de la terapia electroconvulsiva en el lenguaje y memoria. A finales de los 1940s, se incorporó en la evaluación preoperatoria de la dominancia cerebral del lenguaje en cirugía de epilepsia. El test fue luego extendido a la valoración de la función hemisférica de la memoria en los 1960s.3 Al presente, se indica para la evaluación de la dominancia del lenguaje y la capacidad de memoria en los pacientes que se planea la resección de estructuras del lóbulo temporal.
Técnica
No hay un protocolo estandarizado, y la práctica varía entre centros. La variabilidad va desde la elección de un fármaco, la dosis utilizada, la velocidad de infusión, el lado examinado primero, las herramientas para valorar la memoria y el lenguaje y los métodos de puntuación. Comúnmente, el examen es iniciado en el presunto lado de la cirugía y luego repetido en el lado contralateral.
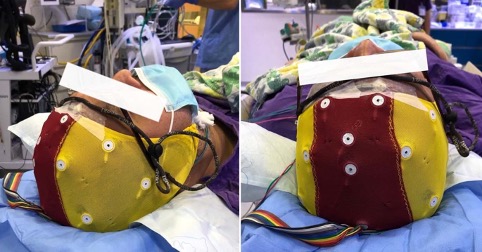
Figura 1. Electrodos bilaterales para electroencefalograma en cuero cabelludo.
El dia del examen, el paciente es llevado a la sala de radiología con electrodos bilaterales para electroencefalogrma (EEG)colocados en el cuero cabelludo. (Figura 1) El registro simultáneo del EEG es esencial para evaluar el inicio y el final del efecto del anestésico y para detectar cualquier actividad convulsiva durante el procedimiento.
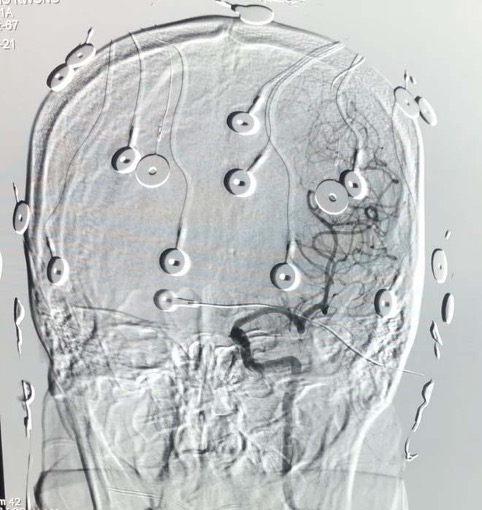
Figura 2. Angiograma cerebral.
Antes de que inicie el examen, un neuroradiólogo lleva a cabo un angiograma cerebral. (Figura 2) Se punciona la arteria femoral bajo anestesia local, y bajo fluoroscopía se avanza un catéter hacia las arterias carótidas internas. Con el catéter posicionado justo distal al origen de la arteria carótida interna, se realiza un angiograma para visualizar el patrón vascular cerebral y para excluir cualquier anormalidad. Una arteria trigeminal persistente debe ser descartada debido a la inquietud de anestesiar inadvertidamente el tallo cerebral. Otras variaciones vasculares, tales como un flujo cruzado interhemisférico significativo o un aporte alterno de la arteria cerebral posterior vía la arteria comunicante posterior, puede influir en los resultados.
Después del angiograma, el anestesiólogo administra el anestésico. Antes de la inyección, se le pide al paciente que eleve ambos brazos en el aire y separe los dedos mientras cuenta en voz alta. Ocurre parálisis del brazo contralateral mientras el fármaco está siendo administrado. Un neurólogo monitorea el EEG y confirma la eficacia de la inactivación hemisférica. Subsecuentemente, un neurosicólogo lleva a cabo evaluaciones de visión, habla y memoria. Después de completar el primer lado, debe permitirse al paciente un tiempo para recuperarse antes de evaluar el otro lado. El tiempo a tomar dependería del anestésico utilizado.
Examen del Lenguaje
Para examinar varios componentes del lenguaje, se le presentará al paciente tareas, tales como nombrar objetos, leer y repetir oraciones. A pesar que en la mayoría de individuos saludables, diestros es el hemisferio izquierdo el dominante para lenguaje, los pacientes con epilepsia tienen una mayor probabilidad de representación atípica del lenguaje. Esto es particularmente cierto para aquellos con un foco epileptógeno del lado izquierdo, y pueden presentarse con dominancia del lenguaje bilateral o lateralizado derecho. Factores tales como la edad de inicio de las convulsiones, la localización del foco epileptógeno y mano dominante pueden contribuir a la reorganización cerebral y cambio en el desarrollo de la dominancia del lenguaje.4,5
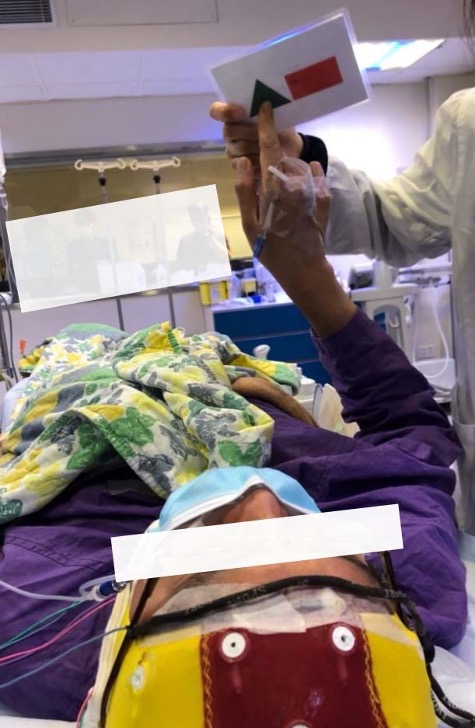
Figura 3. Prueba de Lenguaje.
Examen de Memoria
Se mostrarán al paciente una serie de items para recuerdo posterior. (Figura 3) El resultado de la evaluación reflejaría la capacidad de memoria del hemisferio contralateral, “lúcido” no afectado por los anestésicos. Una vez el efecto del fármaco se ha disipado, reflejado por el retorno del tono muscular y EEG normal, los ítems desplegados previamente son presentados para su reconocimiento. Diferentes centros tienen diferentes protocolos sobre que es considerado “aprobado”, y puede estar basado en el número absoluto de ítems correctos o en la diferencia en el desempeño de cada hemisferio.
Se han descrito dos teorías para explicar la función hipocampal en el procesamiento de la memoria: reserva funcional vs adecuación funcional.6 Anestesiar el hemisferio epileptógeno prueba la reserva funcional del lóbulo temporal contralateral, esto es, su capacidad para apoyar la memoria después de la cirugía. Un pobre desempeño predeciría deficiencia de la memoria después de la resección. Por el contrario, anestesiar el lado contralateral pone a prueba la adecuación funcional del hemisferio epileptógeno, y esto usualmente desencadena un desempeño defectuoso de la memoria debido al deficit funcional del lóbulo temporal enfermo. Si se encuentra que el hemisferio epileptógeno apoya considerablemente la función de memoria, podría esperarse una declinación más significativa de ésta. En el caso de TLE izquierdo, una reserva funcional reducida del hemisferio no-epileptógegno y una adecuación funcional alta del hemisferio epileptógeno sugeriría un riesgo mayor de declinación postoperatoria de la memoria.
Elección del Fármaco
La administración intracarotídea de anestésicos presenta desafíos farmacocinéticos únicos ya que la dosis intra-arterial requerida es mucho menor que la dosis endovenosa, y esto generalmente no varía con el peso del paciente.
El fármaco standard utilizado para el test de Wada es el amobarbital sódico, que es un barbitúrico con baja toxicidad y corta duración de acción. Sin embargo, su escasez a nivel mundial ha llevado a la exploración de varios anestésicos. Idealmente, dicho fármaco debe poseer un rápido inicio y una corta duración de acción, baja toxicidad y bajo potencial epileptógeno. Más aún, debe producir efectos clínicos y electrofisiológicos consistentes al tiempo que causa una perturbación residual mínima de la consciencia para permitir múltiples pruebas en una sola sesión.
[table id=23 /]
Methohexital, pentobarbital, propofol y etomidato han sido todos investigados como sustitutos (Tabla 2).7–10
Complicaciones Potenciales
Limitaciones
Hay varias limitaciones al test de Wada. Primero, solamente examina lateralización sin localización funcional dentro de cada hemisferio. Segundo, el hipocampo es perfundido por ramas de ambas, las arterias cerebrales media y posterior, y una vascularización variable puede afectar la distribución de los agentes anestésicos. Tercero, el fármaco administrado via la arteria carótida interna causando inactivación diseminada de la corteza puede llevar a afasia, lo que puede interferir con las pruebas de memoria. Por tanto, se ha desarrollado un test de Wada superselectivo, apuntando a una rama arterial que suple a una región funcional y anatómica específica en el cerebro. Por ejemplo, inyección de la arteria cerebral posterior inactiva la porción posterior del hipocampo y estructuras del lóbulo temporal mesial adyacentes, con mínimos efectos en el lenguaje.16
MANEJO ANESTÉSICO DEL TEST DE WADA Y PAPEL ACTUAL DE LA PRUEBA
[table id=24 /]
El manejo anestésico del test de Wada se resume en la Tabla 3. La naturaleza invasive del test de Wada impide su uso rutinario en la evaluación de los candidatos a cirugía de epilepsia, especialmente cuando los resultados de otras pruebas no invasivas se consideran adecuados para decisiones de tratamiento. La imagenología de Resonancia Magnética Funcional (fMRI), siendo una alternativa no invasiva, está siendo usada cada vez más para valorar la dominancia cerebral del lenguaje y la memoria. Tiene alta concordancia con el test de Wada en sujetos con una clara lateralización izquierda y es capaz de reemplazar el test de Wada para determinar la dominancia del lenuaje. Sin embargo, este método es menos sensible para representación bilateral o atípica del lenguaje.18–20 Por otro lado, han habido intentos de medir la lateralización de la memoria específica al material utilizando varios paradigmas de fMRI. Pero, la concordancia entre fMRI y el test de Wada para lateralización de memoria ha sido menos consistente.21,22
A la fecha, un protocolo de fMRI aplicable clínicamente que pueda predecir de manera fiable resultados postquirúrgicos no ha sido aún establecido. Por lo tanto, algunos centros todavía escogen realizar el test de Wada en grupos selectos de pacientes que están a riesgo de amnesia global postoperatoria o cuando sus resultados de imagenología sobre lateralización de lenguaje y memoria no son concluyentes o son atípicos. Debe notarse que fMRI y el test de Wada son fundamentalmente diferentes: el primero es un estudio de activación, mientras que el segundo es un método de supresión que prueba la habilidad de un hemisferio para sostener una función sin influencia de otro.
TEST DE WADA EN PACIENTES PEDIÁTRICOS
Llevar a cabo el test de Wada con niños presenta un desafío especial, ya que requiere un largo período de concentración y cooperación. Más aún, muchos de estos pacientes tienen un deterioro cognitivo. El escenario y el procedimiento pueden ser particularmente estresantes para ellos, y pueden agitarse, especialmente durante la canulación de la arteria femoral, aumentando el riesgo de injuria a la arteria femoral. Puede ser necesario el uso de sedación, y se ha reportado el uso de propofol23 y dexmedetomidina24 para angiografía. La habilidad del niño para cooperar en el examen debe ser evaluada cuidadosamente, ya que un niño que no colabora y no logra completar el examen no solo no podrá proveer información del lenguaje y la memoria si no también lo someterá a los daños potenciales de una angiografía como se detalló antes.
CONCLUSIÓN
La planeación prequirúrgica para los pacientes con epilepsia del lóbulo temporal requiere la colaboración cercana de múltiples especialidades. A pesar del impulso reciente de reemplazarlo por técnicas no invasivas, el test de Wada continúa siendo un instrumento valioso en candidatos selectos para valorar la dominancia cerebral y predecir la disminución cognitiva postoperatoria. Comprender los principios del Test de Wada es esencial para los anestesiólogos para facilitar el procedimiento y prepararse para cualquier desafío perioperatorio y riesgos neurocognitivos que el paciente se pueda encontrar.
REFERENCIAS
- Kwan P, Sander The natural history of epilepsy: an epidemiological view. J Neurol Neurosurg Psychiatry. 2004;75(10):1376-1381.
- Baumgartner C, Koren JP, Britto-Arias M, Zoche L, Pirker Presurgical epilepsy evaluation and epilepsy surgery. F1000Res. 2019;8:F1000 Faculty Rev-818.
- Conradi N, Rosenberg F, Knake S, et Wada test results contribute to the prediction of change in verbal learning and verbal memoryfunction after temporal lobe epilepsy surgery. Sci Rep. 2021;11(1):10979.
- Hamberger MJ, Cole Language organization and reorganization in epilepsy. Neuropsychol Rev. 2011;21(3):240-251.
- Stewart CC, Swanson SJ, Sabsevitz DS, Rozman ME, Janecek JK, Binder Predictors of language lateralization in temporal lobeepilepsy. Neuropsychologia. 2014;60:93-102.
- Chelune Hippocampal adequacy versus functional reserve: predicting memory functions following temporal lobectomy. Arch Clin Neuropsychol. 1995;10(5):413-432
- Patel A, Wordell C, Szarlej Alternatives to sodium amobarbital in the Wada test. Ann Pharmacother. 2011;45(3):395- 401.
- Joshi S, Wang M, Etu J, Nishanian Comparison of intracarotid anesthetics for EEG silence. J Neurosurg Anesthesiol. 2006;18(2):112-118.
- Mariappan R, Manninen P, McAndrews MP, et Intracarotid etomidate is a safe alternative to sodium amobarbital for the Wada test. JNeurosurg Anesthesiol. 2013;25(4):408-413.
- Chui J, Venkatraghavan L, Manninen Presurgical evaluation of patients with epilepsy: the role of the anesthesiologist. Anesth Analg. 2013;116(4):881-888.
- Selwa LM, Buchtel HA, Henry Electrocerebral recovery during the intracarotid amobarbital procedure: influence of interval betweeninjections. Epilepsia. 1997;38(12):1294-1299.
- Loddenkemper T, Mo¨ddel G, Schuele SU, Wyllie E, Morris HH Seizures during intracarotid methohexital and amobarbitaltesting. Epilepsy Behav. 2007;10(1):49-54.
- Mikuni N, Takayama M, Satow T, et Evaluation of adverse effects in intracarotid propofol injection for Wada test. Neurology. 2005;65(11):1813-1816.
- Loddenkemper T, Morris HH, Mo¨ddel Complications during the Wada test. Epilepsy Behav. 2008;13(3):551-553.
- Beimer NJ, Buchtel HA, Glynn One center’s experience with complications during the Wada test. Epilepsia. 2015;56(8):e110-e113.
- Catapano JS, Whiting AC, Wang DJ, et al. Selective posterior cerebral artery amobarbital test: a predictor of memory followingsubtemporal selective J Neurointervent Surg. 2020;12(2):165.
- Tellez-Zenteno JF, Patten SB, Jette´N, Williams J, Wiebe Psychiatric comorbidity in epilepsy: a population-based analysis.Epilepsia. 2007;48(12):2336-2344.
- McDonald BC, Saykin AJ, Williams JM, Assaf BA. fMRI Wada test: prospects for presurgical mapping of language and In: Faro SH, Mohamed FB, eds. Functional MRI: Basic Principles and Clinical Applications. New York, NY: Springer New York; 2006;278-314.
- Bauer PR, Reitsma JB, Houweling BM, Ferrier CH, Ramsey NF. Can fMRI safely replace the Wada test for preoperative assessment oflanguage lateralisation? A meta-analysis and systematic J Neurol Neurosurg Psychiatry. 2014;85(5):581.
- Massot-Tarru´s A, Mousavi SR, Mirsattari Comparing the intracarotid amobarbital test and functional MRI for the presurgicalevaluation of language in epilepsy. Curr Neurol Neurosci Rep. 2017;17(7):54.
- Szaflarski JP, Gloss D, Binder JR, et Practice guideline summary: Use of fMRI in the presurgical evaluation of patients with epilepsy.Neurology. 2017;88(4):395.
- Massot-Tarru´s A, White K, Mirsattari Comparing the Wada test and functional MRI for the presurgical evaluation of memory intemporal lobe epilepsy. Curr Neurol Neurosci Rep. 2019;19(6):31.
- Masters LT, Perrine K, Devinsky O, Nelson PK. Wada testing in pediatric patients by use of propofol anesthesia. Am J Neuroradiol.2000;21(7):1302.
- Bharadwaj S, Venkatraghavan Dexmedetomidine sedation for WADA test with intracarotid propofol in pediatric patients. J Neurosurg Anesthesiol. 2015;27(4):352-353.



