Paediatric Anaesthesia
QUESTIONS
Avant de commencer, essayez de répondre aux questions suivantes. Vous trouverez les réponses et les explications à la fin de l’article. Répondre par Vrai ou Faux:
- La prise de nourriture chez le patient sain devant subir une chirurgie élective augmente le risque d’aspiration pulmonaire par:
- L’augmentation du volume gastrique résiduel
- La diminution du pH gastrique
- L’augmentation de la vidange gastrique
- Par la diminution du tonus du sphincter oesophagien
- La présence d’une hernie hiatale.
- Parmi les avantages d’une diminution de la durée du jeûne on retrouve :
- L’absence d’augmentation du volume gastrique résiduel ou du pH gastrique
- C’est sécuritaire et augmente le bien-être du patient
- La prévention de l’hypoglycémie
- Le patient coopère mieux
- Diminution de l’incidence des nausées et vomissements post-opératoires.
- Les substances suivantes sont considérées comme liquide clair:
- L’eau
- Jus de fruits sans pulpe
- Thé clair ou café noir
- Le lait
- Les suçons de glace
Points Essentiels
- Le jeûne préopératoire réduit le risque d’aspiration pulmonaire en donnant un temps suffisant pour la vidange gastrique
- Chez l’enfant de moins de 6mois, la régurgitation après les boires est fréquente et est due à une augmentation de la pression intragastrique et à une diminution du tonus du sphincter oesophagien.
- Chez l’enfant, La règle du “2-4-6” est recommandée dans les lignes directrices de l’APAGBI.
- Une étude récente a montré que le risque d’aspiration est faible chez les enfants qui reçoivent des liquides clairs jusqu’au moment de la chirurgie.
INTRODUCTION
Le jeûne préopératoire, qui se définit comme une restriction de la prise de nourriture et de liquides pendant les quelques heures précédant une anesthésie générale ou une sédation, est l’une des mesures de sécurité les plus importantes. L’induction de l’anesthésie générale atténue les réflexes nauséeux, de déglutition et de toux qui protègent normalement les voies respiratoires, mettant le patient à risque d’aspiration pulmonaire, de pneumonie ou même de mort en cas de régurgitation ou de vomissement du contenu gastrique1-3. L’aspiration de lait maternel ou de formule en particulier peuvent causer des dommages pulmonaires sévères2.
Les patients sont gardés à jeun avant la chirurgie pour permettre la vidange gastrique, ce qui réduit le risque d’aspiration4. Cependant, une période de jeûne prolongée peut entraîner de l’angoisse, de la fatigue, de l’irritabilité, de la déshydratation et des débalancements biochimiques oumétaboliques. On a récemment observé qu’une diminution de la période de jeûne préopératoire n’est pas seulement sécuritaire, mais améliore en plus la compliance, la collaboration et le bien-être général du patient1.
La quantité et le genre de nourriture ou de liquide dont les enfants ont besoin en préopératoire varient avec l’âge. Le nouveau-né (bébé de moins d’un mois) a besoin d’être fréquemment nourri avec du lait (maternel, non-humain ou formule) pour prévenir la faim, la soif et l’hypoglycémie alors que les besoins physiologiques l’adolescent (12 à 18 ans) sont semblables à ceux de l’adulte. Les enfants sont habituellement à jeun pour les liquides et les solides afin de diminuer les risques d’aspiration durant l’anesthésie2.
FACTEURS DE RISQUE POUR L’ASPIRATION PULMONAIRE
Les mécanismes par lesquels la consommation de liquides et de solides augmentent le risque d’aspiration pulmonaire chez le patient en bonne santé devant subir une chirurgie élective sont :
- l’augmentation du volume gastrique résiduel
- la diminution du pH gastrique
- la diminution du tonus du sphincter oesophagien
Le jeûne vise à contrôler ces trois facteurs5. Cependant, le volume et le pH gastrique à cibler ne sont pas clairement établis. En se basant sur des études chez les primates, on a défini arbitrairement comme valeurs critiques un pH plus grand que 2,5 et un volume plus petit que 0,4 ml/kg. Ces valeurs sont contestées, certains chercheurs soutenant que l’acidité gastrique est plus pertinente que volume2, alors que d’autres continuent de considérer le volume comme standard. La vidange gastrique est un processus de nature exponentielle, semblable à l’élimination des médicaments, ce qui veut dire que l’estomac ne sera jamais totalement vide. Donc, le volume gastrique n’est peut-être pas un facteur clé dans l’aspiration pulmonaire5. On a plutôt suggéré que les 3 plus importants facteurs de risque pour l’aspiration sont :
- la chirurgie d’urgence
- une anesthésie légère ou une réponse inattendue à un stimulus
- une pathologie intestinale haute ou basse5
Les enfants de moins de 6 mois ont une pression intragastrique plus haute et un tonus du sphincter oesophagien inférieur plus bas, ce qui les rend la régurgitation très fréquente. Le risque de régurgitation est encore plus grand durant l’induction par inhalation parce que les réflexes de protection des voies respiratoires sont moins actifs, augmentant d’autant plus les risques d’aspiration pulmonaire5. Chez les enfants plus vieux cependant, les risques de régurgitation et l’incidence de pneumonie d’aspiration sont bas2.
AVANTAGES D’UNE RÉDUCTION DE LA PÉRIODE DE JEÛNE
Chez l’enfant, mais surtout chez le nourisson, le jeûne prolongé peut entraîner la déshydratation, l’hypoglycémie, l’hypovolémie, l’hypotension et d’autres complications métaboliques4. Les nourissons ont une réserve énergétique limitée6, et les enfants deviennent irritables après un jeûne prolongé5. Comme les patients sont souvent à jeun pour des périodes beaucoup plus longues que celles recommandées, des débats ont récemment émergé sur la pertinence et l’utilité du jeûne prolongé4. Idéalement, les enfants ne devraient pas être à jeun pour des périodes plus longues que ce qui est absolument nécessaire. Les guides de pratique devraient spécifier quand l’enfant peut boire ou manger plutôt que de définir une période minimum de jeûne. Ceci est particulièrement important pour les liquides.
En se basant sur les observations actuelles, l’enfant subissant une chirurgie élective devrait pouvoir prendre des liquides clairs jusqu’à 2 heures avant la chirurgie, quoique certains centres aient même une approche encore plus permissive pour les liquides clairs (voir tableau 1) 5-7.
Les lignes directrices consensuelles 2007 sur la gestion des liquides periopératoires chez l’enfant de la ”Association of Paediatric Anaesthetists of Great Britain and Ireland” (APAGBI) recommandent la règle du “2-4-6” pour les enfants, ce qui se traduit par une période de jeûne de 2 heures pour les liquides clairs, 4 heures pour le lait maternel et 6 heures pour le lait formule et solides pour les enfants en bas de 6 mois. Les bonbons sucrés et les suçons sont considérés comme des solides, cependant les suçons glacés faits avec du jus clair ou de l’eau sont considérés comme des liquides clairs 5. Dans certains centres, on peut envisager chez les bébés de moins de 6 mois une période de jeûne encore plus courte en fonction des guides que l’on décidera de suivre.
La réduction du temps de jeûne a de nombreux avantages. Un jeûne plus court n’entraîne pas une augmentation du volume gastrique résiduel ou une diminution du pH gastrique6. On a démontré qu’une telle mesure était sécuritaire, avec une amélioration du bien-être de l’enfant, une réduction des nausées et vomissements postopératoires1 et du risque d’hypoglycémie et d’hypovolémie8 et une induction de l’anesthésie plus douce6. Des études ont démontré que les enfants à qui l’on avait permis de prendre des liquides clairs jusqu’à 2 heures avant la chirurgie avaient moins soif et moins faim, étaient plus coopératifs et plus confortables comparés à ceux qui étaient à jeun depuis plus de 6 heures8. Finalement, on peut éliminer l’administation de liquides intraveineux préopératoires et diminuer les coûts des soins aux patients 7.
Les temps de jeûne recommandés pour le lait maternel et la formule sont plus longs que pour les liquides clairs – 4 heures pour le lait maternel et 6 heures pour la formule8. Le lait est une émulsion liquidienne, mais se comporte plus comme un solide car il forme des aggrégats dans l’estomac après sa consommation2. Les bébés allaités au sein aux 2-3 heures doivent jeûner 4 heures parce que le lait maternel contient une quantité considérable de gras qui prolonge la vidange gastrique7. Le temps de vidange gastrique est encore plus long pour la formule et le lait non-humain8. La plus grande inquietude est le dommage pulmonaire résultant de l’aspiration de lait maternel ou de formule7.
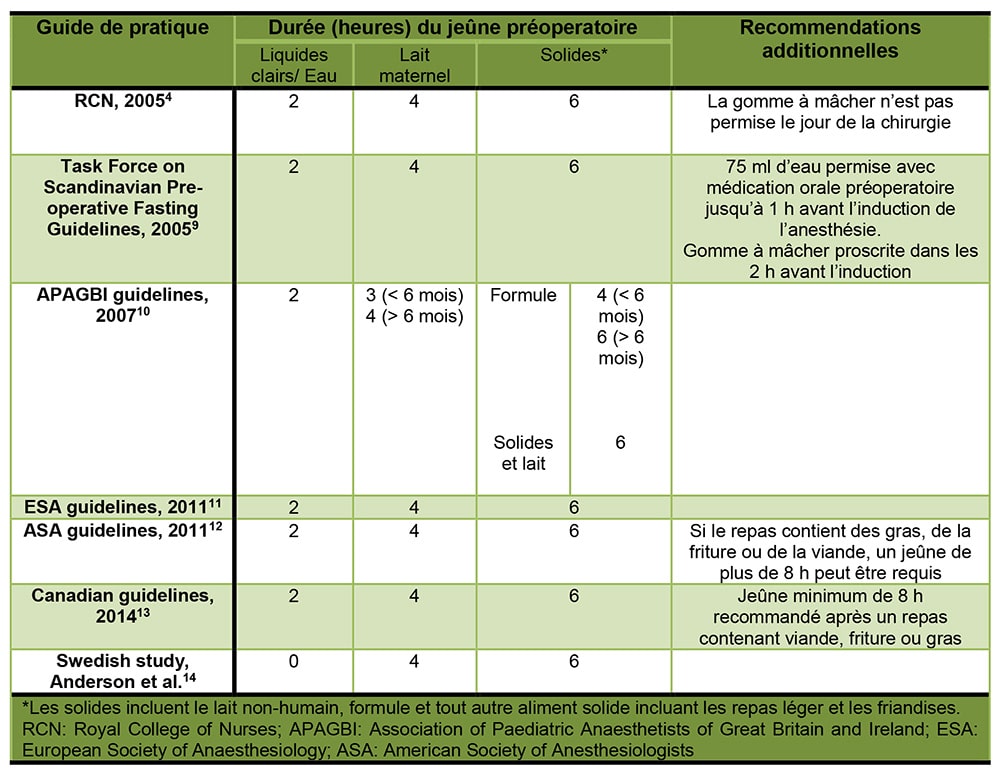
Tableau 1: Résumé des recommandations sur le jeûne préopératoire en pédiatrie
NOUVELLES ÉVIDENCES
Dans une étude suédoise récente, Anderson et al. montrait qu’on pouvait laisser boire les enfants jusqu’à l’heure de la chirurgie, et que cette pratique n’augmentait pas le risque d’aspiration pulmonaire. Il a revu de façon rétrospective plus de 10,000 cas de chirurgies pédiatriques électives sous anesthésie entre 2008 à 2013. Seulement 3 patients ont montré des évidences d’aspiration pulmonaire. De plus, aucun de ces cas n’a nécessité une cancellation de la chirurgie, un support ventilatoire ou une admission aux soins intensifs. Les auteurs recommandent un régime 0-4-6 plutôt qu’un régime 2-4-6 pour le jeûne périopératoire des patients pédiatriques13. Ils suggèrent que les avantages d’un tel régime sont14-15:
- Un enfant heureux qui n’est plus à risque de déshydratation ou d’hypoglycémie
- Un patient plus coopératif et compliant
- Une élimination de la nécessité de gérer précisément la durée du jeûne liée aux changements de la cédule opératoire, car l’enfant peut boire jusqu`à l’heure de la chirurgie.
INCOHÉRENCES DANS LA PRATIQUE COURANTE
Malgré la publication de guides de pratique sur le jeûne préopératoire par plusieurs sociétés savantes, l’adoption de nouvelles pratiques cliniques est lente3. Dans un sondage par Emerson, on apprenait que seulement environ 75% des anesthésistes pédiatriques permettaient aux enfants de boire des liquides clairs jusqu’à 2 heures avant la chirurgie. En ce qui concerne le lait maternel, la formule et autres aliments solides, la pratique était encore plus variée16. Quelques fois, les anesthésistes permettaient la consommation de lait plus près de l’heure de la chirurgie que ce que le prescrivent les recommandations17. Ces observations mettent en lumière un manque d’uniformité dans les pratiques liées au jeûne préopératoire. En réalité, les enfants jeûnent beaucoup plus que ce qui est recommandé.
EN RÉSUMÉ
Certains défis de notre pratique peuvent être éliminés par le développement de politiques locales basées sur les résultats de recherche publiés et les consensus d’opinion des anesthésistes locaux et des infirmières. Une approche basée sur les études factuelles et centrée sur le patient est importante et doit prévoir des audits périodiques pour mettre en évidence les choses à corriger. Le régime 0-4-6 pour le jeûne préopératoire pourrait être prometteur chez les enfants en chirurgie élective, mais il nécessite d’être soumis à un audit local pour s’assurer que l’introduction de cette approche plus permissive dans la pratique n’ait pas de conséquence malheureuse.
RÉPONSES AUX QUESTIONS
- La prise de nourriture chez le patient sain devant subir une chirurgie élective augmente le risque d’aspiration pulmonaire par:
- Vrai
- Vrai
- Faux: Augmentation de la vidange gastrique diminue le volume gastrique et réduit le risque d’aspiration pulmonaire
- Vrai
- Vrai
- Parmi les avantages d’une diminution de la durée du jeûne on retrouve:
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Les substances suivantes sont considérées comme liquide clair:
- Vrai
- Vrai
- Vrai
- Faux: Le lait, une émulsion, se comporte plus comme un solide après consommation. Il forme des aggrégats dans l’estomac
- Vrai
RÉFÉRENCES ET AUTRES LECTURES
- Hamid S. Pre-operative fasting- a patient centered approach.BMJ Qual Improv Report. 2014; 2.
- Brady MC, Kinn S, Ness V, O’Rourke K, Randhawa N, Stuart P. Preoperative fasting for preventing perioperative complications in children. Cochrane Database of Systematic Reviews 2009, Issue 4. Art. No.: CD005285. DOI: 10.1002/14651858.CD005285.pub2.
- Arun BG, Korula G. Preoperative fasting in children: An audit and its implications in a tertiary care hospital. J Anaesthesiol Clin Pharmacol. 2013;29:88-91.
- Perioperative fasting in adults and children. An RCN guideline for the multidisciplinary team. 2005.
- Andersson H, Zaren B, Frykholm P. Low incidence of pulmonary aspiration in children allowed intake of clear fluids until called to operating suite. Pediatric Anesthesia . 2015;25(8): 770-777.
- Levy DM. Pre-operative fasting—60 years on from Mendelson. Contin Educ Anaesth Crit Care Pain. 2006;6(6):215-218.
- Meurling S. Paediatric aspects: no fasting in children? Scand J Nutr. 2004;48(2):83.
- Crowley M. Preoperative fasting guidelines. 2015. Available at: http://www.uptodate.com/contents/preoperative-fasting-guidelines. Accessed on October 28, 2015.
- Søreide E, Eriksson LI, Hirlekar G, Eriksson H, Henneberg SW, Sandin R, Raeder J; (Task Force on Scandinavian Pre-operative Fasting Guidelines, Clinical Practice Committee Scandinavian Society of Anaesthesiology and Intensive Care Medicine). Pre-operative fasting guidelines: an update. Acta Anaesthesiol Scand. 2005 Sep;49(8):1041-7.
- APA consensus guideline on perioperative fluid management in children: V 1.1 September 2007.
- Smith I, Kranke P, Murat I, Smith A, O’Sullivan G, Søreide E, Spies C, in’t Veld B; European Society of Anaesthesiology. Perioperative fasting in adults and children: guidelines from the European Society of Anaesthesiology. Eur J Anaesthesiol. 2011 Aug;28(8):556-69.
- An Updated Report by the American Society of Anesthesiologists Committee on Standards and Practice Parameters: Practice Guidelines for Preoperative Fasting and the Use of Pharmacologic Agents to Reduce the Risk of Pulmonary Aspiration: Application to Healthy Patients Undergoing Elective Procedures. Anesthesiology. 2011;114(3):495-511.
- Merchant R, Chartrand D, Dain S, et al. Guidelines to the Practice of Anesthesia–Revised Edition 2014. Can J Anaesth 2014; 61:46-71.
- Anderson H, Zaren B, Frykholm P. low incidence of pulmonary aspiration in children allowed intake of clear fluids until called to the operating suite. Paediatr Anaesth. 2015 Aug;25(8):770-7.
- Ragg P. Let them drink! Paediatr aanesth. 2015 Aug;25(8):762-3.doi: 1111/pan.12710
- Emerson BM, Wrigley SR, Newton M. Pre-operative fasting for paediatric anaesthesia. A survey of current practice. Anaesthesia 1998;53(4):326-30.
- Hofer C, Tucci M, van Gessel E, Alon E, Zollinger A. Is traditional preoperative fasting policy changing? Results of a Swiss survey on current practice. European Society of Anaesthetists Proceedings. 2001:8-9 (A30).



