Intensive Care Medicine
PUNTOS CLAVE
La encefalitis infecciosa es una emergencia médica donde el diagnóstico y tratamiento tempranos mejoran dramáticamente la tasa de supervivencia sin discapacidad neurológica. Se necesita un bajo índice de sospecha. Aciclovir intravenoso debe ser administrado en forma empírica dentro de las 6 horas subsiguientes a la sospecha diagnóstica, ya que es efectivo contra los patógenos causantes más frecuentes: virus herpes simplex y virus varicella zoster.
Los pacientes pueden ser referidos a cuidado crítico para manejo subsiguiente si necesitan soporte orgánico o fisiológico como resultado de la disfunción orgánica producto de este proceso infeccioso. El cuidado crítico también tiene un rol previniendo o limitando la injuria cerebral secundaria que puede surgir de esta infección neurológica.
INTRODUCCIÓN
La encefalitis infecciosa es la inflamación aguda del parénquima cerebral como resultado de un proceso infeccioso. La infección usualmente es viral, pero pueden estar implicadas infecciones bacterianas, fúngicas o parasíticas. Una minoría de pacientes desarrollarán una manifestación severa de la encefalitis infecciosa y pueden deteriorarse y requerir soporte orgánico, a menudo antes que el diagnóstico sea confirmado. Un bajo índice de sospecha clínica y un pronto (a menudo empírico) tratamiento antimicrobiano es crucial para un mejor chance de una recuperación sin discapacidad. El manejo en el área de cuidados críticos se enfoca en tratar la patología primaria al tiempo que se previene la injuria cerebral secundaria.
EPIDEMIOLOGÍA
La incidencia de encefalitis infecciosa varía ampliamente según la región geográfica. A nivel mundial, la incidencia se estima en 1.5 a 7 casos/100,000 habitantes/año.1 Los niños, los ancianos, y los inmunocomprometidos son más vulnerables a la encefalitis viral.
Una gran proporción de la población mundial ha sido expuesta al virus del herpes simplex (VHS), con una tasa del 80%-90% de seropositividad y la encefalitis por el virus del herpes simplex (EHS/VHS) se mantiene como el patógeno más comúnmente implicado en las naciones industrializadas, siendo responsable de hasta el 50% de los casos en donde una causa es identificada2,3,4 La mayoría de la EHS es causada por el VHS-1, aunque el VHS-2 causa el 10% de las infecciones, usualmente en neonatos y en los inmunocomprometidos.5 Puede ser causado por infección primaria o por reactivación del virus. Es importante notar que 37% a 70% de los casos de encefalitis no tienen una causa identificada.2 (Los organismos comúnmente implicados están enumerados en la tabla 1).
Las tasas de Mortalidad y Morbilidad varían de acuerdo al organismo causal. Sin tratamiento antivírico, la mortalidad por VHS es al menos 70% con menos del 3% de los supervivientes retornando a su función basal. 6 Aún con tratamiento, la mortalidad puede permanecer tan alta como 30%.6
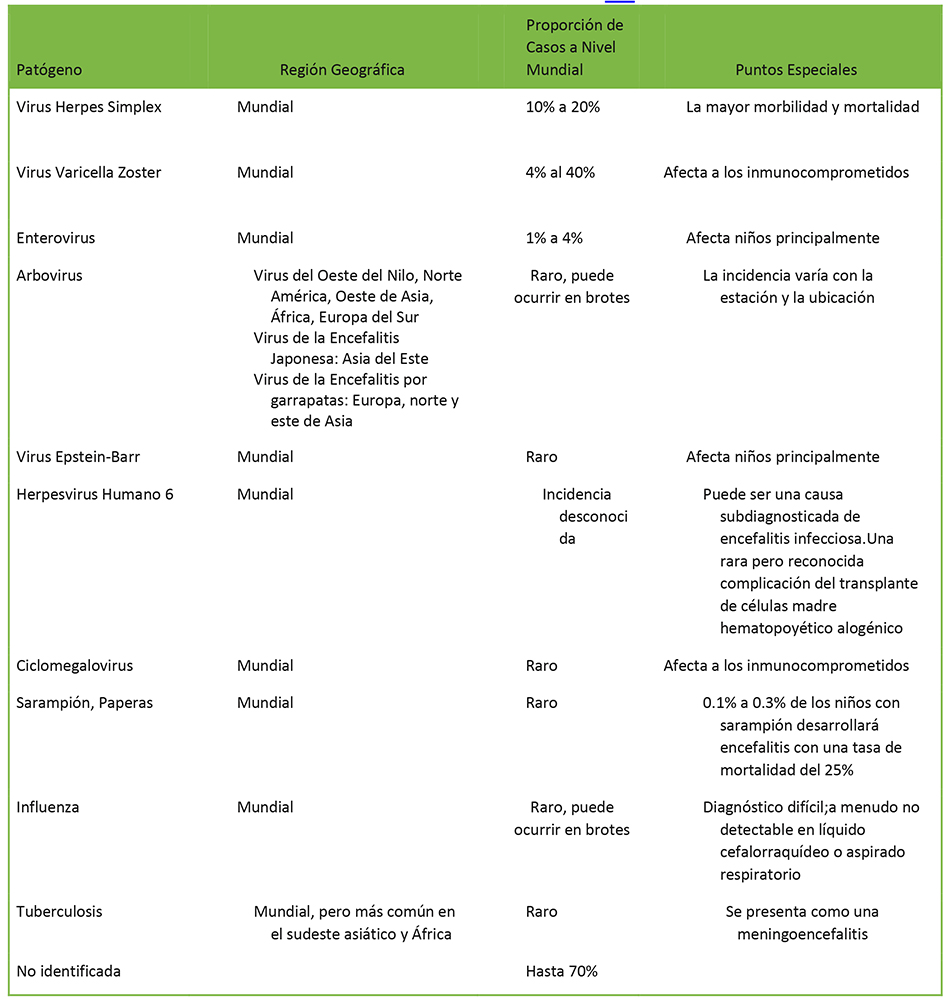
Tabla 1. Etiología de la encefalitis infecciosa2,8
En los sobrevivientes, secuelas debilitantes pueden incluir fatiga crónica, cefaleas, epilepsia, y problemas con el balance y la coordinación.7
PATOFISIOLOGÍA
Los virus típicamente acceden al sistema nervioso central (SNC) por diseminación hematógena desde el sitio de una injuria (eg la picadura de un mosquito o la mordedura de un animal) o infección de membranas mucosas. En el caso de reactivación de VHS, se piensa que el virus permanece latente en el ganglio del trigémino y, al reactivarse viaja a lo largo del tracto olfatorio hacia el cerebro.9 Una viremia transitoria es seguida de siembra dentro del parénquima cerebral, principalmente en la materia gris. La infección puede afectar el tejido cerebral en forma difusa o puede limitarse a un foco. Hay infiltración perivascular linfocítica y disrupción de la barrera hematoencefálica lo que puede llevar a edema cerebral con deterioro neurológico subsecuente.9 Pueden ocurrir desplazamiento cerebral y herniación tentorial también y están asociados con una alta mortalidad.
La meningitis viral es usualmente leve y auto-limitada. En contraste, la encefalitis viral es una emergencia médica que amerita pronta intervención. Puede haber ambigüedad diagnóstica inicial ya que hay traslape en los signos clínicos y las características histopatológicas (y ambas pueden existir simultáneamente como una meningoencefalitis) pero, si hay sospecha clínica, la encefalitis viral debe ser tratada con antivirales hasta que el diagnóstico sea excluído.7,9
CARACTERÍSTICAS CLÍNICAS
Las características clínicas clásicas son cefalea, estado mental alterado, y fiebre. Pirexia al ingreso al hospital puede estar ausente en hasta el 10% de los pacientes con EHS así que cualquier historia de enfermedad febril reciente en los días y semanas previos debe ser obtenida.10
Dependiendo de la etiología, otros signos neurológicos pueden incluir los siguientes:
- Convulsiones, generalizadas o parciales
- Alteraciones conductuales
- Alteraciones de memoria y desorientación

Tabla 2. Diagnósticos diferenciales de encefalitis infecciosa. Favor notar que esta lista no es exhaustiva
- Alucinaciones de diferentes modalidades sensoriales
- Signos Focales tales como hemiparesias, parálisis de nervios craneales, disfasia, y afasia
Cualquier paciente inmunocomprometido o viajes recientes al exterior deberían alertar a los clínicos sobre la posibilidad de patógenos causales atípicos alternativos.
Diagnósticos Diferenciales
Un amplio rango de diagnósticos diferenciales puede volver difícil el diagnóstico inicial de encefalitis infecciosa. (Tabla 2) Si se piensa que es una infección la responsable en un paciente inmunocomprometido, la lista de organismos causales se vuelve aún mayor.
Adicionalmente, un tipo particular de encefalitis post-infecciosa mediada inmunológicamente, (también conocida como encefalomielitis diseminada aguda) puede ocurrir después de una infección viral.
Similaridad en la presentación entre estos diagnósticos diferenciales puede llevar a retraso en la sospecha y tratamiento de la encefalitis infecciosa.
Una presentación más subaguda, con un predominio de cambios conductuales y signos extrapiramidales que involucran cara y brazos, sugieren una encefalitis autoinmune.10
Encefalitis por virus Herpes simplex
EHS merece una mención específica como la causa más común de encefalitis infecciosa en los países desarollados. La infección usualmente está localizada a los lóbulos frontal inferior y temporal. La respuesta inmune causa liberación de citoquinas que llevan a inflamación y apoptosis de las células neuronales.
Estos pacientes se presentarán típicamente dentro de las 24 a 48 horas de cefalea que empeora gradualmente, fiebre y confusión. Alucinaciones olfatorias o gustativas, disfagia, pérdida de memoria, alteraciones de conducta, convulsiones parciales complejas, y afasia pueden ocurrir también.9,11
INVESTIGACIÓN
Las características de presentación pueden no apuntar hacia un diagnóstico claro de encefalitis infecciosa por lo que debe haber un bajo umbral para iniciar tratamiento empírico para infección de SNC mientras se llevan a cabo los estudios. Este índice de sospecha debe disminuir aún más en los pacientes inmunocomprometidos, en los que la encefalitis puede presentarse en una forma subaguda (en el transcurso de semanas o meses) con estado mental alterado pero pocas características clínicas más.
El algoritmo en la Figura 1 brinda una orientación sobre el manejo necesario en el evento de sospecha de encefalitis infecciosa y esto guía la investigación y tratamiento simultáneos.
Después de obtener una historia exhaustiva, incluyendo detalles tales como historia de viajes al extranjero, contacto con animales, y cerciorarse si el paciente está inmunosuprimido, las investigaciones específicas claves pueden ser divididas como sigue:
- Neuroimagenología
- Análisis de líquido cefalorraquídeo
- Estudio de Sepsis
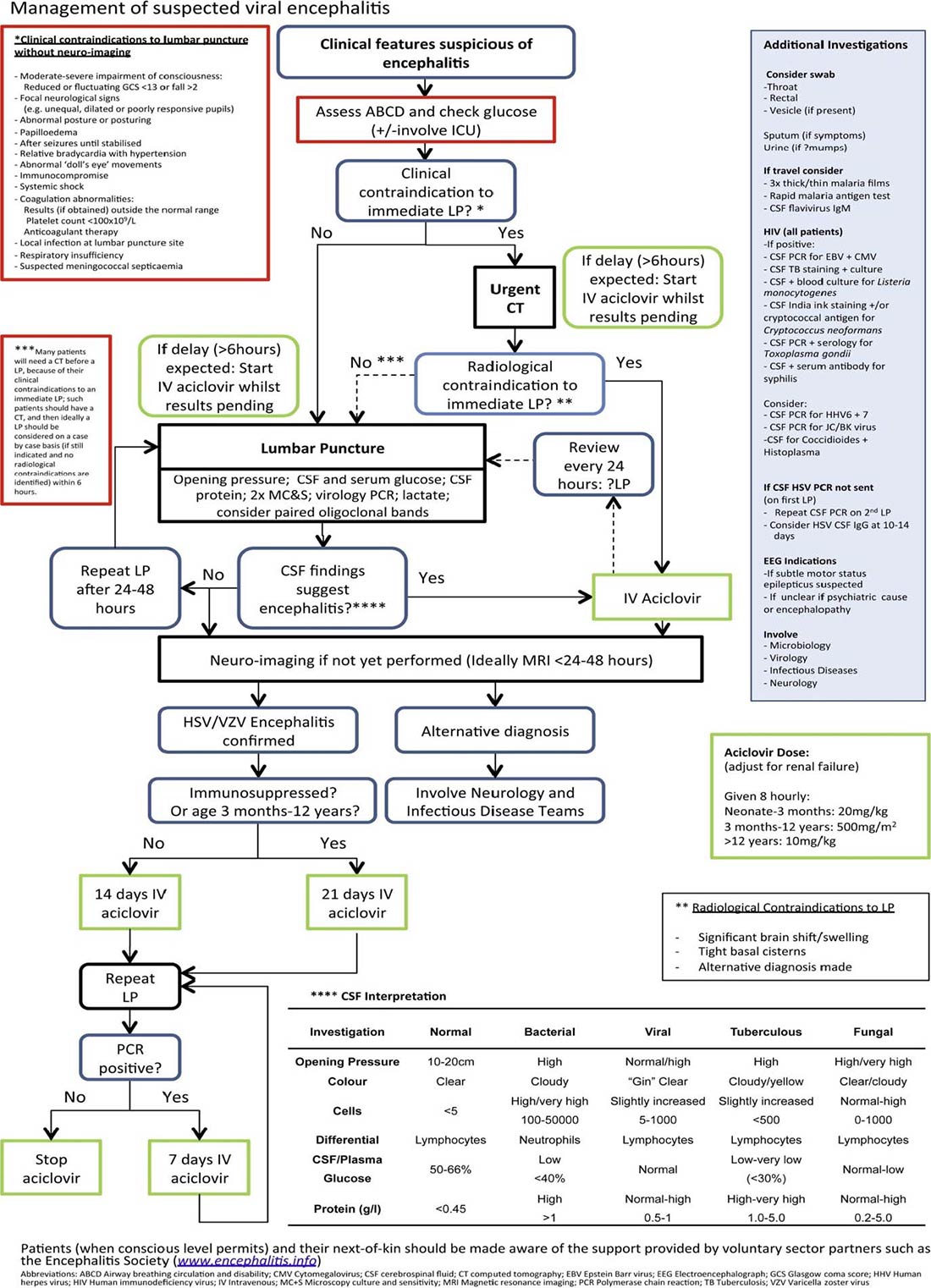
Figura 1. Algoritmo de Manejo para sospecha de encefalitis infecciosa (reproducido con permiso de Journal of Infection).4
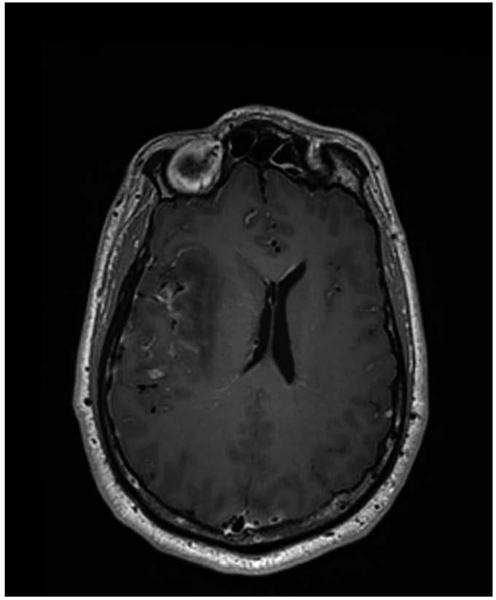
Figura 2. Encefalitis por Herpes que afecta el lóbulo temporal derecho, causando edema y desviación de la línea media. Imagen facilitada por The Walton Centre NHS Foundation Trust, Liverpool, Reino Unido.
Neuroimagenología
Una tomografía computarizada del cerebro ayuda a descartar otra patología intracraneal y muestra características radiológicas de presión intracraneal elevada (que puede influir en la decisión de llevar a cabo una punción lumbar). Una tomografía computarizada puede realizarse rápida y fácilmente en la mayoría de centros de cuidados médicos agudos.
Una resonancia magnética de difusión puede ser considerada si está disponible (Figura 2). En la encefalitis temprana esta es una modalidad de imagenología mucho más sensible que la tomografía y puede resaltar el patrón de cambios focales característico, cuya configuración depende del organismo causal. En la EHS, las lesiones son visibles en el 90% de los casos. Puede también propiciar un cambio temprano del diagnóstico en curso si se ven cambios focales sutiles, por ejemplo, aquellos que distinguen la encefalitis viral de la encefalitis postinfecciosa.10 Se recomienda la opinión temprana del neuroradiólogo. Los problemas logísticos de llevar a cabo una RM en pacientes con estados de consciencia alterados y/o aquellos que necesitan un estudio fuera del horario convencional puede imposibilitar este análisis en muchos centros, ciertamente en una etapa temprana.
Análisis de Líquido Cefalorraquídeo
La punción lumbar (PL) para análisis de líquido cefalorraquídeo (LCR) debería ser llevado a cabo de manera urgente si no hay contraindicaciones (eg anticoagulación, coagulopatía patológica, o presión intracraneana aumentada). Antimicrobianos intravenosos pueden ser iniciados antes de la PL si estas cuestiones causan un retraso.
Los estudios del LCR deberían incluir presión inicial, cuenta de glóbulos blancos total y diferencial, cuenta de glóbulos rojos, glucosa, proteína, microscopía, cultivo y sensibilidad bacteriana. Los resultados iniciales ayudan en el diagnóstico de meningitis bacteriana, pero pueden ser menos concluyentes en la encefalitis viral.
Típicamente, la cuenta de glóbulos blancos es 10 a 100 3 106/L y principalmente linfocítico. Sin embargo, la cuenta de glóbulos blancos puede ser normal o muy alta (sugiriendo meningitis bacteriana) en la encefalitis viral temprana y puede también ser difícil de interpretar en el inmunocomprometido. La glucosa en el LCR puede ser normal o baja, y la proteína está ya sea levemente elevada o normal.9 Si la PL inicial no es diagnóstica, una segunda debería realizarse 24 a 48 horas después.5
Una muestra de LCR debería guardarse para estudios virológicos u otros posteriores. La reacción en cadena de la polimerasa (PCR) vírica puede ser negativa en la encefalitis temprana pero puede volverse positiva a medida que la enfermedad progresa, aunque la sensibilidad puede decaer posterior a la terapia antiviral empírica.
Pruebas iniciales para virus deberían buscar VHS-1, VHS-2, virus de varicella zoster, y enterovirus. Pruebas adicionales en pacientes inmunocomprometidos deberían incluir los siguientes:
- PCR en LCR para virus de Epstein-Barr y ciclomegalovirus
- Tinción para bacilos ácidorresistentes en LCR y cultivo para Mycobacterium tuberculosis
- Cultivo en LCR y sangre para Listeria monocytogenes
- Tinción con tinta china y/o pruebas de antígeno de criptococo para Cryptococcus neoformans
- Pruebas de anticuerpos—y si son positivas, PCR en LCR para Toxoplasma gondii
- Pruebas de anticuerpos en suero—y si son positivas, LCR para sífilis5
Estudios de Sepsis
Cultivos adicionales, tales como hemocultivos, pueden también ayudar a identificar infecciones bacterianas y fúngicas. Cultivos de otros sitios, guiados por los hallazgos al examen clínico, también deben ser tomados.
Hisopados de garganta y rectales para estudios de enterovirus deberían ser considerados y tomar hisopados de vesículas, si las hay, en todos los pacientes con sospecha de encefalitis viral.5 Cuando hay una infección de tracto respiratorio concomitante o reciente, debe tomarse muestras de esputo, lavado bronquial, o hisopados de nariz y garganta. Una PCR en LCR debería realizarse para paperas si hay alguna sospecha de ello; hisopados bucales o del ducto de la glándula parótida deberían tomarse también para cultivos de virus o PCR.5
Las Guías Nacionales del Reino Unido recomiendan pruebas del virus de inmunodeficiencia humano para todos los pacientes con sospecha de encefalitis independientemente de la interpretación de los factores de riesgo.5,12
Investigación Adicional
En los pacientes con sospecha de encefalitis en quienes no se ha hecho diagnóstico luego de la primera semana, debería considerarse biopsia cerebral estereotáctica, especialmente si hay anormalidades focales en la imagenología. Si la imgenología no indica anormalidades focales, una biopsia abierta del lóbulo frontal no-dominante puede ser realizada.5
MANEJO Manejo Inmediato
Si la terapia antivírica empírica no ha sido aún iniciada, debería comenzarse una vez que se haya realizado una PL. 5 Esto usualmente será aciclovir intravenoso (10 mg/kg TDS, reducido en pacientes con daño renal) que inhibe la síntesis de DNA viral y es relativamente no-tóxico.
Los pacientes inmunocomprometidos o aquellos con una historia reciente de viaje al extranjero, deberían ser discutidos en forma temprana con el equipo médico de microbiología ya que podría ser prudente cubrir un rango más amplio de patógenos en forma empírica. Deberían ser aislados de la sala principal y atendidos con precauciones de barrera incluyendo mascarilla, gabachón, guantes, y un estricto lavado de manos.
Antibióticos de amplio espectro apropiados para infección del SNC deberían también ser iniciados para cubrir una causa bacteriana de encefalitis.
La transferencia a una unidad neurológica terciaria puede ser apropiada para permitir el acceso a la revisión regular de un especialista neurológico y a instalaciones de RM y electroencefalografía (EEG), igual cuando hay un retraso significativo en el diagnóstico, este no es concluyente, o el paciente no responde al tratamiento inicial.5,10 La guía de manejo de la Sociedad de Encefalitis recomienda que los pacientes con sospecha de encefalitis aguda tengan acceso inmediato a la opinión de un especialista neurológico y sean manejados en un escenario donde pueda obtenerse una revisión neurológica clínica lo más rápido posible, y definitivamente dentro de las 24 horas de haber sido referido.9
Manejo en Cuidado Crítico
Una proporción de pacientes con encefalitis infecciosa se deteriorarán y necesitarán admisión a cuidado crítico, típicamente debido a lo siguiente:
- Nivel de consciencia disminuído que requiere protección de la vía aérea.
- Falla respiratoria secundaria a nivel de consciencia disminuído, aspiración, o atelectasias debido a una parálisis polio-like2
- Convulsiones que pueden ser refractarias al manejo anticonvulsivante inicial y requerir sedación profunda
Los principios de manejo en cuidados críticos son proveer soporte orgánico y fisiológico según sea necesario y manejo para prevenir o limitar la injuria cerebral secundaria.
Soporte de Órganos
El soporte a sistemas de órganos se provee usando mecanismos invasivos o no-invasivos como en cualquier otra enfermedad crítica. Los pacientes con alteraciones de consciencia pueden necesitar observación y cuidados más cercanos y pueden también necesitar intervenciones para proteger o mantener la vía aérea. Tales pacientes pueden también necesitar un grado de soporte respiratorio si su ventilación o su oxigenación se ve comprometida por su nivel de consciencia reducido. Esto puede incluir sedación, intubación, y y ventilación.
Neuroprotección
Mientras que la encefalitis infecciosa y sus efectos pueden llevar a una injuria cerebral primaria, el cuidado crítico apunta a reducir o prevenir la injuria cerebral secundaria adhiriéndose a los siguientes parámetros neuroprotectores con el objetivo de optimizar la presión de perfusión y la oxigenación cerebrales:
- Mantenimiento de la presión arterial media, 80 mmHg (o dirigida a mantener la presión de perfusión cerebral 60 mmHg si la presión intracraneal [PIC] está siendo monitoreada)
- PO2 . 13 kPa
- Normocapnia, PCO2 4.5 a 5.3 kPa
- Normotermia, lograda con antipiréticos y/o enfriamiento activo de ser necesario
- Normoglicemia, lograda con infusión de insulina según sea necesario
- Concentración de Hemoglobina de al menos 80 g/dL, particularmente en edema cerebral significativo. A pesar que las concentraciones de hemoglobina tan bajas como 70 g/L son bien toleradas en la mayoría de pacientes de cuidado crítico, este grado de anemia puede ser considerado como dañino en pacientes de injuria cerebral 2,13
- Evitar la congestión venosa cerebral con un respaldo a la cabeza de 30 grados hacia arriba y evitar las ligaduras del tubo endotraqueal.
- Evitar el edema cerebral asociado a hiponatremia
- Monitoreo y tratamiento de la actividad convulsiva (ver abajo)
Monitoreo de la PIC
El monitoreo de la PIC no se utiliza rutinariamente pero puede ser considerado si hay signos clínicos o radiológicos de efecto de masa. Deben hacerse esfuerzos por mantener la PIC 20 mmHg a través del mantenimiento de los parámetros de neuroprotección detallados arriba, con opciones de tratamiento escalonado incluyendo profundización de la sedación, parálisis y osmoterapia. Si la PIC permanece refractaria al tratamiento médico, una craneotomía descompresiva puede ser considerada.
Manejo de las Convulsiones
Mientras que la actividad convulsiva puede ser clínicamente aparente, debe recordarse que la encefalitis es una de las causas más comunes de status epilépticas no convulsivo.10 Las convulsiones deben ser controladas con anticonvulsivantes o, si son refractarias, infusión de sedantes. No hay evidencia que apoye el uso de profilaxis primaria.10,13 La droga recomendada inicialmente es lorazepam intravenoso en incrementos de 2 mg cada 1 a 2 minutos hasta una dosis acumulativa máxima de 0.1 mg/kg2.
El EEG tiene un papel para determinar si el paciente sedado está teniendo convulsiones (para informar si la terapia anticonvulsivante existente es efectiva o si es necesaria una terapia alternativa o adicional, más si una pausa en la sedación es apropiada). Es también útil en la investigación del paciente que no despierta de la sedación. En los pacientes con cambios conductuales leves e incertidumbre diagnóstica, un EEG puede realizarse para buscar cambios encefalopáticos.
Papel de los Corticosteroides
La utilidad de los corticosteroides en el tratamiento de la encefalitis infecciosa aguda no está claro, aunque se teoriza que pueden modular los procesos inflamatorios que causan el daño celular en la EHS. En vista de la falta de evidencia de beneficio, los corticosteroides pueden ser utilizados bajo instrucción y supervisión del especialista en casos seleccionados donde hay un edema vasogénico significativo y efecto de masa.2,5 En la encefalitis con un componente de vasculopatía inflamatoria (eg, virus varicella zoster), hay una base mejor definida para el uso de costicosteroides aunque el regimen de dosificación óptima es desconocido.2,5
Tratamiento Antiviral Continuado
En los pacientes adultos inmunocompetentes con EHS demostrada, el aciclovir intravenoso debe continuarse por 14 días y realizar una nueva PL en este momento para confirmar que el LCR está negativo a VHS por PCR. Si el LCR permanece positivo, el aciclovir debe continuar con PCR semanal hasta que se vuelva negativo.5
Los pacientes inmunocomprometidos o pediátricos con EHS deben ser tratados con aciclovir intravenoso por al menos 21 días, después de lo cual una nueva PCR del LCR para VHS debe ser tomada. Aciclovir oral de largo plazo debe ser considerada hasta que la cuenta de CD4 del paciente sea . 200 3 106/L.5 La Encefalitis por Cyclomegalovirus debe ser tratada con ganciclovir, foscarnet, o cidofovir .5
En los pacientes inmuncompetentes con sospecha de encefalitis que tienen una PCR VHS negativa, el aciclovir profiláctico puede ser suspendido si una alternativa diagnóstica se ha realizado;
PCR VHS LCR es negativo en 2 ocasiones 24–48 horas aparte, y la RM no es característica de encefalitis por VHS;
PCR VHS LCR es negativa más de 72 horas después del inicio de los síntomas neurológicos, con consciencia inalterada, RM normal (llevada a cabo 72 horas después del inicio de los síntomas); y Cuenta de glóbulos blancos en LCR es menor a 5/mm.3,5
Encefalitis Infecciosa en Niños
En naciones industrializadas, la incidencia de encefalitis infecciosa en niños es 10.5 a 13.8 por 100,000.8 VHS es el patógeno más común en la encefalitis infecciosa en la niñez. Una historia de vacunación debe ser obtenida ya que el sarampión puede complicarse con una encefalitis concurrente.
Los principios de manejo general son los mismos que aquellos descritos para los pacientes adultos.
La dosis de aciclovir intravenoso para el tratamiento inicial de la EHS sospechada o confirmada en niños debe ser como sigue:
- 3 meses a 12 años: 500 mg/m2 cada 8 horas
- 12 años: 10 mg/kg cada 8 horas5
Los niños con sospecha de encefalitis deben tener el involucramiento adicional de los pediatras, neuroradiólogos pediatras y, donde esté indicado, neurocirujanos pediatras.
RESUMEN
Los clínicos de cuidados intensivos deben mantener un bajo índice de sospecha con respecto al diagnóstico de encefalitis infecciosa, ya que los retrasos en el tratamiento están asociados con una mortalidad aumentada y secuelas neurológicas de largo plazo en los sobrevivientes. Un diagnóstico erróneo como encefalopatía es una razón común para dicho retraso. Un tratamiento antimicrobiano raudo, involucramiento temprano de los neurólogos, y estrategias de tratamiento para manejar y prevenir las complicaciones son claves para alcanzar los mejores resultados posibles en estos pacientes.
REFERENCIAS
- Boucher A, Hermann JL, Morand P et al, Epidemiology of infectious encephalitis causes in 2016, Med Maladies Infect´. 2017;47(3):221–235.
- Kramer AH. Viral encephalitis in the ICU. Crit Care Clin. 2013;29(3):621-649.
- Whitley RJ. Herpes simplex encephalitis: adolescents and adults. Antiviral Res. 2006;71:141-148.
- Steiner I, Kennedy PG, Pachner AR. The neurotropic herpes viruses: herpes simplex and varicella-zoster. Lancet Neurol 2007;6(11):1015–28.
- Solomon T, Michael BD, Smith PE et al, Management of suspected viral encephalitis in adults; Association of British Neurologists and British Infection Association National Guidelines, Journal of Infection 2012; 64(4):347–73.
- Kennedy PGE, Chaudhuri A. Herpes Simplex Encephalitis. Journal of Neurology, Neurosurgery & Psychiatry, 2002;73(3):237–238.
- Ellington A, Encephalitis Society. Physical difficulties after encephalitis. https://www.encephalitis.info/physical-difficultiesafter-encephalitis. (accessed on 30/10/2019).
- Jmor F, Emsley HCA, Fischer M et al. The incidence of acute encephalitis syndrome in Western industrialised and tropical countries. Virol J 2008;5:134. https://doi:10.1186/1743-422X-5-134
- Ropper AH, Gress DR, Diringer MN et al. Neurological and Neurosurgical Intensive Care, 4th edition. Philadelphia, Lippincott, Williams and Wilkins 2004.
- Stoeter DJ, Michael BD, Solomon T et al. Managing acute central nervous system infections in the UK adult intensive care unit. J Intensive Care Soc 2015;16(4):330–338.
- Michael BD, and Solomon T. Seizures and encephalitis: clinical features, management and potential pathophysiologic mechanisms. Epilepsia 2012; 53(s4): 63–71.
- British HIV Association. UK National Guidelines for HIV Testing 2008. https://www.bhiva.org/HIV-testing-guidelines. (accessed on 30/10/2019)
- Kramer AH, Zygun DA. Anemia and red blood cell transfusion in neurocritical care. Crit Care 2009;13:R89.



