Paediatric Anaesthesia
PUNTOS CLAVE:
- Varios organismos nacionales (Sociedad Americana de Anestesiología, Sociedad de Vía Aérea Difícil (UK), Colegio de Anestesiólogos de Australia y Nueva Zelanda, Colegio Médico Real Canadiense, Asociación India para la Vía aérea Difícil, y otros) han establecido guías de manejo para adultos con vía aérea difícil.
- Aunque limitadas, las guías de manejo pediátricas también existen. (Asociación India para la Vía aérea Difícil,, Sociedad Polaca de Anestesiología y Cuidado Intensivo, Sociedad Polaca de Neonatología, Asociación de Anestesiólogos Pediátricos de Gran Bretaña e Irlanda).
- A pesar de la existencia de estas guías, la disponibilidad de equipos para vías aéreas difíciles, no es universal y varía entre diferentes instituciones, según sus posibilidades económicas; con altos o bajos recursos.
- Los factores económicos suelen determinar la disponibilidad y frecuencia de su uso.
- Se deben establecer los protocolos apropiados según los recursos disponibles. El equipo necesario, como el carro de vía aérea difícil, debería estar disponible en los lugares donde se provea anestesia.
- A pesar de las diferencias de recursos entre instituciones, los principios de manejo y sus objetivos deben permanecer homogéneos.
INTRODUCCIÓN
Mientras que existe información publicada sobre la vía aérea difícil en adultos, los datos clínicos acerca de la vía aérea difícil pediátrica, incluyendo incidencia y manejo óptimo, son escasos. Muchas de las recomendaciones son extrapoladas de la de los adultos. Afortunadamente, la incidencia de vía aérea difícil pediátrica es menor que la de los adultos; aún así, las consecuencias de un manejo precario de esta son más serias.1 La vía aérea difícil pediátrica ha sido tradicionalmente anticipada al realizar una cuidadosa valoración preoperatoria, pero datos recientes sugieren que el 23.8% de las vías aéreas difíciles pediátricas son no anticipadas.1 Estos datos sugieren una incidencia de laringoscopia difícil alta en mayores de un año (0.24%- 4.7% en menores de un año, 0.07%-0.7% para mayores de un año de edad).1,2

Tabla 1. Desafíos en el manejo de la vía aérea pediátrica Comparada con el adulto3
El manejo de la vía aérea pediátrica presenta muchos retos para el anestesiólogo por varias causas (Tabla 1). Estas contribuyen a tener una reserva de oxígeno escasa y a una desaturación más rápida que en los adultos. La exacerbación de estos factores es la causa por la cual se dificulta que se logre en niños una preoxigenación despierto, predisponiéndolos a la desaturación. Una hipoxia súbita puede llevar rápidamente a bradicardia, asistolia y paro cardiopulmonar. Además el incremento de la sensibilidad laríngea puede producir episodios severos de laringoespasmo que pueden ser resistentes a tratamientos de primera línea.
Comparado con adultos, la laringoscopia e intubación difícil son más comunes que la ventilación difícil con máscara facial en niños. Muchos factores de riesgo contribuyen con la laringoscopia difícil en ellos (Tabla 2). La valoración preanestésica preoperatoria debe incluir una revisión de los registros anestésicos previos. Si se documentan dificultades anteriores en el manejo de la vía aérea, los proveedores involucrados, de ser posible, deben ser entrevistados. En pacientes con historia clínica anterior sugestiva de apnea del sueño o polisomnografías (si se pueden consultar), estas pueden ser muy útiles para demostrar desaturaciones frecuentes o eventos obstructivos y pueden ayudar a revelar una patología severa oculta. Esta información es crítica para planear la intubación, ya que el abordaje despierto o sedado utilizado en adultos con vía aérea difícil no suele ser aplicable a niños. Independientemente de éste, Las prioridades durante el manejo deberían enfocarse en un plan sistemático acordado previamente, haciendo énfasis en ventilación y oxigenación, mientras se evitan traumas a la vía aérea.
Los anestesiólogos son llamados frecuentemente para colaborar con el manejo de vía aérea difícil anticipada y no anticipada fuera de quirófano así como en urgencias y unidades de cuidado intensivo. Esto es particularmente demandante para ellos, debido a que se encuentran lejos de la comodidad que se da en salas de cirugía. La vigilancia de éstos escenarios haciendo énfasis en un enfoque sistemático para el manejo de la vía aérea es de vital importancia.
El propósito de este tutorial es describir las guías suministradas por las sociedades nacionales para el manejo de la vía aérea pediátrica, y comparar los carros de vía aérea difícil en 2 instituciones con diferentes presupuestos.
SOCIEDADES PARA MANEJO DE LA VÍA AÉREA
Las siguientes sociedades nacionales y multinacionales de anestesiología han establecido guías de manejo en vía aérea para todos los pacientes:
- American Society of Anesthesiologists’ Practice Guidelines for Management of the Difficult Airway5
- Australia and New Zealand College of Anaesthetists PS56 20126
- Canadian Airway Focus Group7
- Difficult Airway Society (United Kingdom), disponibles en aplicación para iOS8
- Scandinavian Society for Anaesthesiology and Intensive Care Medicine9
Además las siguientes sociedades suministran guías de manejo específicas para vía aérea pediátrica:
- All India Difficult Airway Association (AIDAA) 20163

Tabla 2. Factores de riesgo para laringoscopia difícil en niños
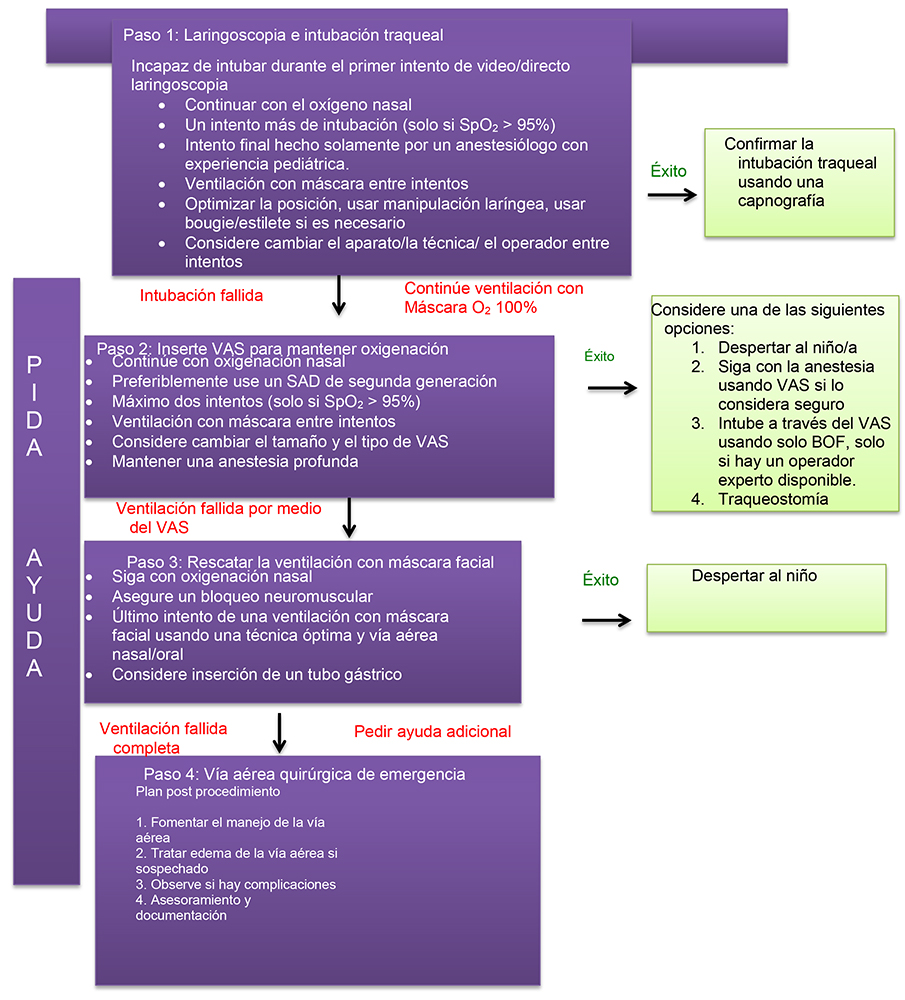

Figura 1. Guías de la Asociación India de Vía Aérea Difícil (AIDAA) Para manejo de la intubación difícil no anticipada en pediatría (reproducido con permiso de la AIDAA).8
- Asociación de anestesiólogos pediatras Gran Bretaña e Irlanda 201510
- Propuesta de Weiss y Engelhardt para el manejo de vía aérea difícil inesperada pediátrica (Switzerland)11 Departamento de Anestesiología pediátrica, cuidado intensivo y manejo de la vía aérea Sociedad Polaca de Anestesiología Terapia intensiva y Sociedad Polaca de Neonatología
GUÍAS PARA MANEJO DE LA VÍA AÉREA DIFÍCIL
Estas recomendaciones de las sociedades para el manejo de la vía aérea difícil pediátrica son muy similares y están resumidas en las guías de la AIDAA 3 (Figura 1).

Tabla 3. Principios de manejo para vía aérea pediátrica,10,11,12 Abreviaturas: AAGBI, Asociación de Anestesiólogos de Gran Bretaña e Irlanda; AIDAA, Asociación India de Vía aérea Difícil
Aunque las recomendaciones para la vía aérea pediátrica difícil han sido en su mayoría extrapoladas de las de los adultos, existen algunas diferencias notables. Estas son: (1) Se hace gran énfasis en el mantenimiento constante de la oxigenación, lo cual es un factor clave en la prevención de la hipoxia súbita y subsecuente bradicardia con paro cardiopulmonar y (2) Solicitar la asistencia a un anestesiólogo más experimentado tras una intubación fallida. La última modificación refleja la importancia de reducir intentos infructuosos para reducir trauma potencial y el subsecuente edema, el cual resultará en obstrucción significativa en pequeñas vías aéreas. Otra notable diferencia en el algoritmo de AIDAA se encuentra en el último paso, pues existen diferencias determinadas por la edad en las vías aéreas quirúrgicas. Este punto resalta el escaso éxito de la vía aérea quirúrgica en niños pequeños cuando se intenta por personal sin entrenamiento quirúrgico.
A pesar de estas importantes diferencias, el enfoque escalonado a la vía aérea pediátrica difícil se encuentra comparado con algoritmos adultos a nivel mundial.
La Asociación de anestesiólogos de Gran Bretaña e Irlanda suministra guías similares,10 con algoritmos separados para los siguientes 3 escenarios en niños de 1 a 8 años:
- Ventilación difícil con máscara durante inducción de la anestesia
- Intubación endotraqueal difícil no anticipada tras inducción de la anestesia
- No intubación no ventilación en niño anestesiado y con bloqueo neuromuscular
No importa cuál algoritmo de manejo en vía aérea pediátrica se siga, todos enfatizan en la anticipación y adecuada preparación como claves para evitar morbilidad y mortalidad y guiar la preparación y manejo.
Estos puntos se resumen en la Tabla 3.
Cuando se considera el abordaje quirúrgico de la vía aérea, existen diferencias con el adulto. En pacientes menores de 8 años, la traqueostomía es el procedimiento de elección mientras que la cricotiroidotomía puede ser de alto riesgo. Las experiencias con intubación retrógrada en niños son limitadas. Además , en muchos casos, los dispositivos con evidencia de éxito para adultos son “versiones adaptadas” para niños y no aumentan la oportunidad de éxito. Una revisión sistemática no demostró clara ventaja entre catéter sobre aguja, bisturí u otras técnicas quirúrgicas, para la vía aérea pediátrica de emergencia, asociadas todas con una alta rata de complicaciones.13
CARROS DE VÍA AÉREA
La sociedad para la Vía Aérea Difícil (UK) recomienda que el equipo necesario para el manejo de la vía aérea difícil sea depositado en un Carro de Vía Aérea Difícil (CVAD). exclusivo para éste fin.3,5 Debe ser un equipo de alta calidad, seleccionado teniendo en cuenta evidencia favorable, familiaridad y disponibilidad. Cada institución debe determinar el número necesario de carros y su ubicación. Este equipo esencial para vía aérea debe estar disponible dentro de 60 segundos de una potencial situación de “no intubación-no ventilación”.3 El personal debe estar familiarizado con el contenido y localización. Un entrenamiento periódico debe estar enfocado a mejorar la familiaridad con el contenido del carro. Además incluir la simulación de su uso fuera de salas de cirugía en sitios como urgencias y cuidado intensivo. El contenido del mismo, debe ser rutinariamente revisado y hacer reposición del inventario luego de cada uso por el personal de anestesia o colaboradores.
Aunque Weiss y Cols sugieren el contenido mínimo del CVAD,11 este se hace mejor con base en un algoritmo definido localmente. Este grupo sugiere la colocación de los elementos en compartimentos de menor a mayor invasividad desde el superior a el inferior. (Sobrecargar los carros con equipo extra puede dificultar la accesibilidad a los materiales, en vez de esto, se recomienda colocar los dispositivos de preferencia personal en un carrito adicional.)
Características del CVAD:
- Superficie de trabajo superior
- 4 o 5 gavetas que sigan la secuencia del algoritmo de vía aérea difícil
- Movilidad
- Construcción robusta
- Rótulos claros, preferiblemente con fotos
- Aseo fácil
- Reproducible
- Documentación adjunta:
- lgoritmo de la vía aérea difícil
- Lista de chequeo para reposición de material
- Libro para registro de chequeo diario
CONTENIDOS DEL CVAD
Contenido y organización de 3 CAVD´s se ilustran a continuación en las tablas 4, 5, and 6:
- Carro ideal propuesto por la Sociedad de Vía Aérea Difícil (UK): Tabla 4
- Ejemplo de CVAD en institución con escasos recursos (Harare Children’s Hospital, Zimbabwe): Tabla 5
- Ejemplo de CVAD en institución con suficientes recursos (Boston Children’s Hospital, USA): Table 6
El CVAD en el Hospital Infantil de Bostón se diferencia de aquél en el Hospital Infantil de Harare y del propuesto por la Sociedad para Vías Aéreas Difíciles. Todos se mantiene según la práctica de la institución y las expectativas.
En el Hospital Infantil de Boston, cada quirófano está rutinariamente equipado con vías aéreas orofaríngeas de varios tamaños, 2 tipos de dispositivos supraglóticos en todas las medidas, tubos endotraqueales con y sin balón neumotaponador, guías, y dispositivos de ventilación bolsa-máscara. El contenido del CVAD solo incluye equipo adicional en las salas de cirugía. El equipo de emergencia para la vía aérea quirúrgica y traqueostomía se mantienen en un área bien determinada del corredor de salas de cirugía. Esto permite la disponibilidad del equipo para manejo de la vía aérea en todas las salas por si ocurre un evento no anticipado durante los casos programados. Esto trae como desventaja, el aumento de costos de recursos y mano de obra para surtir continuamente varias salas con esta dotación.
En contraste, el Hospital Infantil de Harare, con recursos limitados, solo tiene un CVAD que se comparte entre todas las salas; trasladándolo a la sala que lo requiera. Cuando se programa un paciente con vía aérea difícil anticipada, se solicita un videolaringoscopio de otro hospital universitario. El broncoscopio fibroóptico se utiliza solo ocasionalmente, resaltando la importancia de tener en cuenta los costos de mantenimiento además del precio de compra de este equipo.
Ya que los costos deben ser tenidos en cuenta cuando se escoge equipos para un CVAD, el AirTraq (Prodol Meditec S.A., Vizcaya,España) es un ejemplo de dispositivo económico para sitios con recursos limitados.

Tabla 4. Ejemplo de los contenidos de un carro de vía aérea difícil de la Sociedad de Vía Aérea Difícil3 .

Tabla 5. Contenidos de Carro de Vía Aérea Difícil en el Hospital Infantil de Harare, Zimbabue Abreviatura: VAS, Vía Aérea Supraglótica.

Tabla 6. Contenidos de un carro de Vía Aérea Difícil en el Hospital Infantil de Boston, EE.UU
Es importante resaltar que aun cuando el CVAD (carro vía aérea difícil) se puede organizar de manera diferente y contener otros equipos, el objetivo de proveer una anestesia segura en un entorno de urgencias debe lograrse. Calder et al12 sugieren que el CVAD debería modificarse a las necesidades específicas de la institución. Los kits pre empacados basados en el peso son una consideración adicional para la inclusión del CVAD. Lo anterior da la ventaja de un rápido acceso a un equipo de un tamaño apropiado. Dada la rara situación en la que 2 vías aéreas pediátricas difíciles sucedan simultáneamente, y solo haya 1 CVAD disponible, se pueden tomar los paquetes del tamaño adecuado al mismo tiempo. Sin importar la configuración de recursos, un cirujano experto en traqueostomías pediátricas debería estar disponible e incluso dentro de la sala con un set para traqueostomías adecuado para vías aéreas difíciles.
MANEJO DE RECURSOS
Los equipos de vías aéreas suelen ser costosos pues estos deben cumplir con altos estándares de calidad para su uso medico. Los artículos desechables deben ser reabastecidos, y la ausencia de tan solo 1 pieza, como la hoja, puede convertir a el resto del equipo, como un video laringoscopio, en inútil. El equipo no desechable debe limpiarse constantemente después de cada uso y las reparaciones pueden llegar a ser costosas y limitadas dependiendo de la disponibilidad de personal experto. Una institución toma la decisión de abastecerse de materiales desechables o no desechables. Donde existen ambas opciones (como las hojas de un laringoscopio), dependiendo del costo, facilidad de facturación, limpieza, y la eficacia del aparato. La mayoría de los equipos implementados tanto en el Hospital Infantil de Boston como en el Hospital Infantil Harare son reutilizables.

Figura 2. El carro para vías aéreas difíciles en el Hospital Infantil de Harare (Harare, Zimbabue).
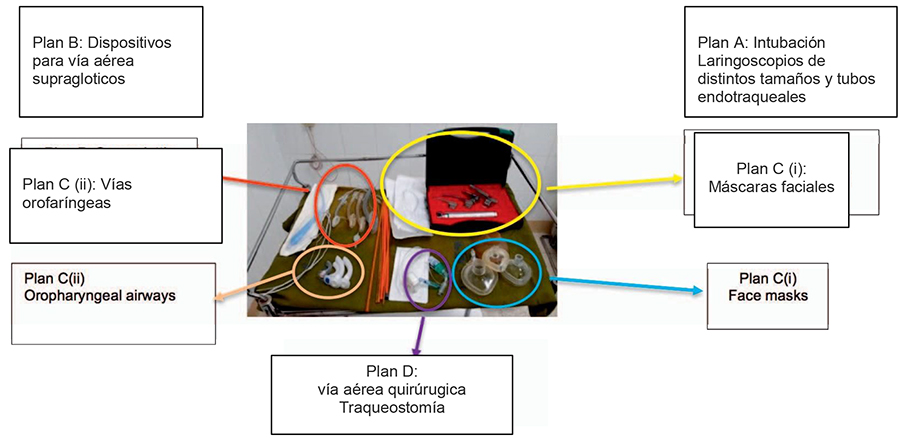
Figura 3. Primer estante de carro para vía aérea en el Hospital Infantil de Harare. Un video laringoscopio está disponible solicitándolo prestado a hospitales cercanos para vía aérea difícil anticipada.

Figura 4. El carro para vía aérea difícil (CVAD) en el Hospital Infantil de Boston adecuado por Olympus (Shinjuku, Japón).
El broncoscoscopio de fibra óptica contiene una fuente de luz para ésta, al igual que un monitor y cables para proyectar a los monitores de la sala de operaciones. La caja azul y una gaveta contienen equipo de fibra óptica especializada adjunta a los equipos de vía aérea. Como se discutió, el resto del equipo típico de un CAVD clásico está disponible en cada lugar donde se provee anestesia como parte del carro estándar, proporcionando un diferente modelo institucional y reflejando la adapatabilidad del CVAD institucional.

Figura 5. El carro para la vía aérea difícil en el Hospital Infantil de Boston adaptado para su uso por Storz (Tuttlingen, Germany) hojas de laringoscopio C-Mac y un video broncoscopio. El monitor es más pequeño a comparación del de la Figura 4. La ventaja de este carro es su tamaño. Adicionalmente, las hojas de video laringoscopio o video broncoscopio pueden intercambiarse, a diferencia del carro de la Figura 4, el cual está reservado para broncoscopias hechas con fibra óptica. Ambos CVAD pueden usarse para broncoscopios adecuados al tamaño del paciente.
En lugares con recursos limitados, se pueden obtener equipos que pueden llegar a ser costosos pero con muchos beneficios y ventajas. Compartiendo recursos con otras instituciones, se pueden prestar video laringoscopios antes de una dificultad anticipada. Los equipos que dependen de una constante presión alta de oxígeno, como una ventilación jet, pueden llegar a remplazarse por una ventilación jet manual. La toma de oxígeno en la pared rara vez está disponible y una ventilación jet manual puede suministrar una presión similar utilizando un cilindro de oxígeno.
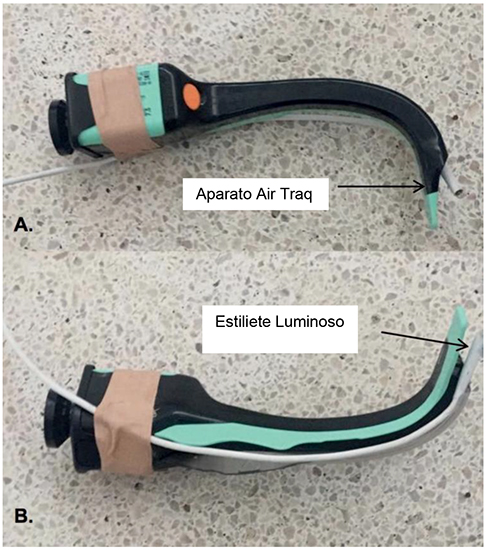
Figura 6. AirTraq (Prodol Meditec S.A., Vizcaya, Spain) Este equipo depende de baterías de un solo uso en lugar de energía. EL ejemplo de la ésta figura ha sido adaptado con un estilete luminoso (Vital Signs, Totwa, NJ, USA) .
Este dispositivo equipado con un estilete luminoso (debido a que la fuente de luz no funcionaba) en el Hospital Infantil de Harare. La vara es un estilete luminoso que está diseñado para verificar correctamente la intubación endotraqueal y se ha adaptado para proveer una fuente luz para el equipo AirTraq.
Resumen
- Varios cuerpos nacionales han establecido guías para el manejo de Vía Aérea Difícil, incluyendo guías específicas pediátricas.
- La Vía Aérea Difícil pediátrica tiene consideraciones y retos diferentes comparada con la del adulto, y quien provea la anestesia debe estar familiarizado con estos conceptos.
- Los contenidos y la organización de los CVAD varían según la institución, y la disponibilidad de equipos para Vía Aérea difícil sigue siendo un reto en lugares de bajos recursos.
- Los factores económicos suelen determinar la disponibilidad y frecuencia del uso de los equipos.
- Deberían establecerse protocolos institucionales según los recursos apropiados y un CVAD disponible en lugares donde se provea anestesia.
- Elementos claves sobre la configuración de un CDAV deben presentarse en etiquetas en las gavetas del carro, seguido de un algoritmo de Vía aérea difícil.
- A pesar de diferencias institucionales y de recursos, deben seguirse normas estándar.
REFERENCIAS
- Heinrich S, Birkholz T, Ihmsen H, et al. Incidence and predictors of difficult laryngoscopy in 11,219 pediatric anesthesia procedures. Paediatr Anaesth. 2012;22:729-736.
- Murat I, Constant I, Maud’huy H. Perioperative anaesthetic morbidity in children: a database of 24,165 anaesthetics over a 30-month period. Paediatr Anaesth. 2004;14:158-166.
- Pawar DK, Doctor JR, Raveendra US, et al. All India Difficult Airway Association 2016 guidelines for the management of unanticipated difficult tracheal intubation in paediatrics. Indian J Anaesth. 2016;60(12):906-914.
- Walas W, Aleksandrowicz D, Borszewska-Kornacka M, et al. Unanticipated difficult airway management in children—the consensus statement of the Paediatric Anaesthesiology and Intensive Care Section and the Airway Management Section of the Polish Society of Anaesthesiology and Intensive Therapy and the Polish So. Anaesthesiol Intensive Ther. 2017;49(5):336-349.
- Apfelbaum JL, Hagberg CA, Caplan RA, et al.; American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Practice guidelines for management of the difficult airway: an updated report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology. 2013;118(2):251-270.
- Baker PA, Flanagan BT, Greenland KB, et al. Equipment to manage a difficult airway during anaesthesia. Anaesth Intensive Care. 2011;39(1):16-34.
- Law JA, Broemling N, Cooper RM, et al; Canadian Airway Focus Group. The difficult airway with recommendations for management—part 2—the anticipated difficult airway. Can J Anaesth. 2013;60(11):1119-1138.
- Frerk C, Mitchell VS, McNarry AF, et al. Difficult Airway Society intubation guidelines working group. Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults. Br J Anaesth. 2015;115(6):827-848.
- Berlac P, Hyldmo PK, Kongstad P, et al. Pre-hospital airway management: guidelines from a task force from the Scandinavian Society for Anaesthesiology and Intensive Care Medicine. Acta Anaesthesiol Scand. 2008;52(7):897-907.
- Black AE, Flynn PER, Smith HL, et al. Development of a guideline for the management of the unanticipated difficult airway in pediatric practice. Paediatr Anaesth. 2015;25(4):346-62.
- Weiss M, Engelhardt T. Proposal for the management of the unexpected difficult pediatric airway. Paediatr Anaesth. 2010;20(5):454-464.
- Calder A, Hegarty M, Davies K, von Ungern-Sternberg BS. The difficult airway trolley in pediatric anesthesia: an international survey of experience and training. Paediatr Anaesth. 2012;22(12):1150-1154.
- Koers L, Janjatovic D, Stevens MF, Preckel B. The emergency paediatric surgical airway: a systematic review. Eur J Anaesthesiol. 2018;35(8):558-565.



