PONTOS-CHAVE
- O despertar intraoperatório é uma complicação angustiante da anestesia geral associada ao transtorno de estresse pós-traumático.
- Os valores do Indice Bispectral (BIS, na sigla em inglês) são gerados a partir de um algoritmo derivado empiricamente e devem refletir o nível hipnótico de um(a) paciente durante anestesia geral.
- A confiabilidade de valores BIS é influenciada pela idade, impedância elétrica, interferência elétrica, atividade eletromiográfica, e o uso de cetamina e óxido nitroso.
- Um protocolo orientado por BIS tem um desempenho tão bom quanto um protocolo orientado por concentrações finais de gás anestésico expirado (ETAG, na sigla em inglês), que incorpora alarmes para valores BIS/ETAG fora de uma faixa pré-especificada.
- O monitoramento de BIS provavelmente diminui a incidência de despertar intraoperatório quando comparado a monitoramento para sinais clínicos apenas, e pode ser relevante durante casos de anestesia intravenosa total.
- A anestesia orientada por BIS pode reduzir o tempo de recuperação pós-operatória e o consumo de drogas anestésicas.
INTRODUÇÃO
O despertar intraoperatório com memória , embora raro, é uma complicação angustiante da anestesia geral que está associada a graves sequelas psicológicas.
Desde a introdução do curare e outras drogas bloqueadoras neuromusculares, o despertar intraoperatório se tornou uma significativa preocupação anestésica. Como se tornou um importante desafio, várias metodologias e dispositivos têm sido implementados durante a anestesia geral, na esperança de prevenir o desenvolvimento desta preocupante complicação. Essas metodologias variam desde o monitoramento de sinais clínicos sugestivos de consciência (isto é, taquicardia, hipertensão, lacrimação e sudorese ) até o uso de monitores de eletroencefalografia (EEG) para medir a atividade cerebral.
Este tutorial resume os dados e controvérsias atuais acerca do uso do Índice Bispectral (BIS; Medtronic, Minneapolis, MN, EUA) — um dos dispositivos de EEG processado mais comumente usados — e fornece recomendações sobre o uso apropriado dessa tecnologia na anestesia geral para prevenir o despertar.

Tabela 1. Questionário Brice Modificado2
DEFINIÇÃO DE DESPERTAR INTRAOPERATÓRIO
O despertar intraoperatório com memória se refere à consciência intraoperatória, em casos onde se esperava inconsciência, e ocorreu memória explicita dos eventos cirúrgicos . Embora seja uma complicação rara, pode ser potencialmente devastadora. Isso deve ser diferenciado do despertar intraoperatório sem lembrança/memória. Altas doses anestésicas são geralmente necessárias para induzir a inconsciência em comparação com a indução de amnésia. Estudos usando a técnica de antebraço isolado demonstraram que é possível que pacientes respondam a comandos intraoperatoriamente, mas não lembrem essas experiências.1Quando há uma preocupação com possível despertar intraoperatório, o questionário Brice modificado (v. Tabela 1) é útil na caracterização do evento, e se mostrou mais sensível para detectar o despertar intraoperatório com recordação em comparação com outros métodos.1,2
Implicações do Despertar
Há aproximadamente 1 a 2 casos de despertar intraoperatório a cada 1.000 administrações de anestésico geral, e, entre aqueles com despertar intraoperatório com lembrança/memória, 43% desenvolvem transtorno de estresse pós-traumático.3,4 O principal fator contribuinte para o despertar intraoperatório está relacionado a dosagens inadequadas de anestésico para determinado procedimento. Isso pode ocorrer quando:
- o sistema administrador de anestesia não fornece o anestésico em doses adequadas;
- o(a)s pacientes que têm necessidades anestésicas elevadas, não são previamente conhecidas;
- o(a)s pacientes são doentes graves para tolerar níveis adequados de anestesia (isto é, pacientes das categorias ASA III- V segundo a Sociedade Americana de Anestesiologistas ou de cirurgias de emergência); ou
- o sistema de administração de anestesia não funciona corretamente.4,5
INFORMAÇÕES BÁSICAS DO EEG
Antes de discutir os mecanismos de monitoramento de BIS, é importante rever informações básicas de EEG. O monitoramento de EEG envolve a colocação de múltiplos eletrodos na cabeça do paciente para medir a atividade elétrica do cérebro, como mostrado na Figura 1.
Esta atividade elétrica é retratada por formas de onda com frequências e amplitudes variadas. É, então, decodificada via transformada de Fourier nas formas de onda comumente reconhecidas com faixas de frequência distintas: α, β, θ, e δ (Tabela 2).
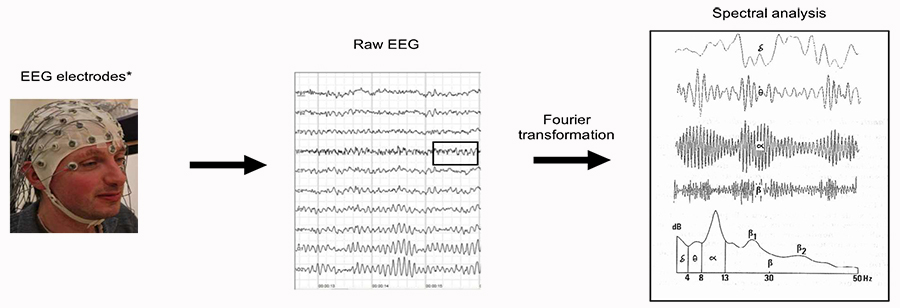
Figura 1. Representação de monitoramento de EEG básico. (Imagens reproduzidas com permissão a partir de Wikimedia e Flickr.) * Isso representa uma montagem completa de EEG, tipicamente em anestesia, usamos uma montagem abreviada com 2, 4, 6 ou 8 eletrodos.
Na figura onde 1 deve ser colocado na sequência da direita para esquerda :
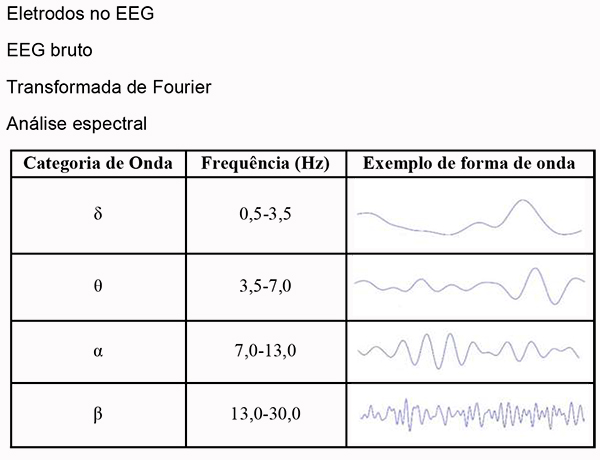
Tabela 2. Caracterização de ondas de EEG por Frequência6 (Imagens Reproduzidas com Permissão da Wikimedia)
Essas formas de onda estão associadas a diferentes níveis de vigília. Por exemplo, as ondas β observadas nos eletrodos frontais estão associados a um estado de vigília, e as ondas δ nos mesmos eletrodos estão associadas ao não-movimento rápido dos olhos, sono no estágio 3 ou a anestesia geral.
Análises quantitativas são comumente empregadas para orientar a interpretação do EEG. Esses cálculos podem ser agrupados em análises de domínio de tempo e domínio de frequência.
- As análises no domínio do tempo descrevem como o padrão de uma forma de onda muda com o passar do tempo.
- A taxa de surto-supressão é calculada como a proporção de tempo em que a atividade do EEG é suprimida durante determinado intervalo. A surto-supressão é mais comum nos cenários de hipóxia, trauma cerebral, ou enquanto se administra altas doses de medicamento anestésico.6,7
- A análise no domínio da frequência descreve o sinal de EEG como uma função da frequência.
- A densidade espectral de potência é uma representação gráfica da transformada de Fourier do EEG bruto, com a frequência de cada componente da onda plotada no eixo X e sua potência correspondente (amplitude ao quadrado) plotada no eixo Y.7
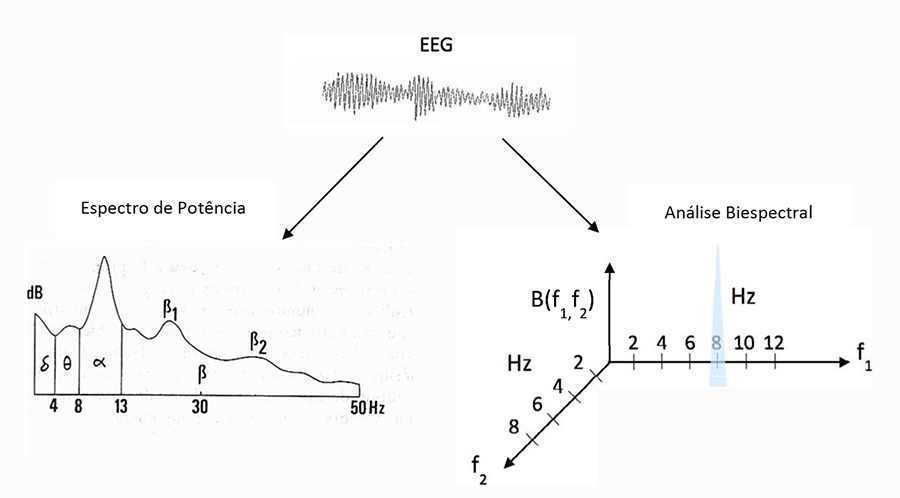
Figura 2. Análises no domínio da frequência: densidade espectral de potência e análise biespectral.8 (Imagens reproduzidas com permissão a partir de Wikimedia) * A análise biespectral incorpora informações da potência e da forma dos componentes da onda em 2 frequências (f1 e f2), e um componente de modulação f1 + f2. B(f1,f2), o valor biespectral é definido como o produto dos valores espectrais em f1, f2 e f1 + f2. Esse valor é alto quando as formas dos componentes da onda estão bem alinhadas e têm grandes amplitudes em determinadas frequências, f1 e f2 (como mostrado acima em f1 = 8 e f2 = 2), e o valor biespectral é baixo quando as formas de onda não estão alinhadas ou têm amplitudes pequenas em determinadas frequências. Nesta figura, Hz = Hertz.
* Este gráfico representa um monitor de 4 canais da Medtronic, que fornece dados para ambos os hemisférios do cérebro.
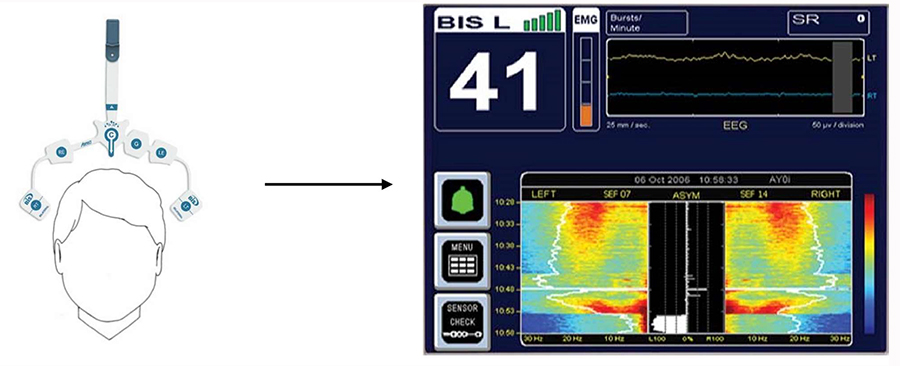
Figura 3. Monitor de BIS. (Imagens reproduzidas com permissão de Medtronic. Esta imagem/conteúdo não está coberto pelos termos da licença Creative Commons desta publicação. Para permissão de reuso, por favor, entre em contato com o detentor dos direitos.)
-
- A análise biespectral é uma análise no domínio da frequência de ondas da mais alta ordem, como mostrado na Figura 2. Ela quantifica a relação entre aquelas formas dos componentes da onda geradas pela transformada de Fourier. Faz isso comparando a amplitude e os ângulos de fase das diferentes formas de onda em frequências variadas.8
INTRODUÇÃO AO MONITORAMENTO DE BIS
Há vários monitores de função cerebral que usam algoritmos individuais para processar dados de EEG brutos e fornecer aos anestesiologistas um valor que pretende representar a “profundidade” da anestesia em pacientes. Além do Monitor de BIS (Medtronic; Figura 3), outros monitores incluem o Narcotrend (MonitorTechnik, Bad Bramstedt, Alemanha), M-Entropy (GE Healthcare, Helsinque, Finlândia), e o SEDline (Masimo, Irvine, CA, EUA), com o BIS sendo o mais amplamente usado.9
O algoritmo BIS interpreta dados brutos de EEG reunidos de eletrodos na testa e fornece aos anestesiologistas um valor BIS sem dimensão variando de 0 a 100. Este algoritmo individual e complexo foi derivado empiricamente e iterativamente usando- se uma base de dados de EEG e escalas comportamentais entre sujeitos expostos a diferentes protocolos anestésicos.
Depois de remover o ruído e artefatos de uma variedade de fontes (p.ex.: eletrocardiografia, eletromiografia de atividades musculares faciais, estimuladores de nervos periféricos, eletrocautério etc.), ele depois combina os seguintes parâmetros descritos na Tabela 3: taxa de surto-supressão, supressão QUAZI, potência β (razão β relativa), e sincronização de atividade de baixa frequência (SynchFastSlow) para gerar um único valor BIS.8
Um valor BIS de 0 representa atividade de EEG persistentemente suprimida, e 100 indica o estado completamente consciente. Uma faixa-alvo entre 40 e 60 é a faixa proposta na qual o(a)s pacientes têm um risco mais baixo de vivenciarem um despertar intraoperatório com memória durante a anestesia geral. Dependendo do tipo de monitor BIS, o anestesiologista também pode notar valores adicionais no monitor, como mostrado na Tabela 4.
Fatores que Afetam a Confiabilidade do BIS
Há vários fatores que influenciam a confiabilidade de valores brutos de EEG e BIS.
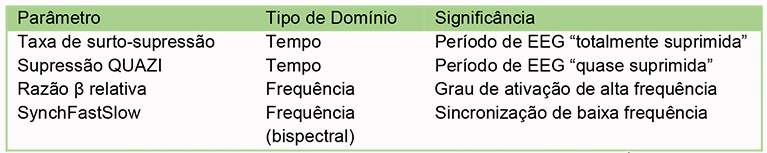
Tabela 3. Parâmetros Usados para se Determinar o Valor BIS8

Tabela 4. Dados Adicionais Relatados no Monitor de BIS Medtronic de 4 Canais.
- Colocação errada ou aderência diminuída dos eletrodos de EEG pode diminuir a sua impedância e levar a valores BIS falsamente elevados.
- A atividade eletromiográfica (EMG) facial e certos dispositivos elétricos (p.ex.: lâminas elétricas e marca-passos) podem introduzir artefatos de sinal de alta frequência e falsamente elevar os valores BIS. Embora os bloqueadores neuromusculares possam reduzir a interferência na EMG, é importante também observar que o seu uso pode eliminar quaisquer movimentos do(a) paciente relacionado ao despertar, que são sinais de alerta úteis de dosagem insuficiente de anestésico geral.10 Relaxantes musculares por si sós podem causar valores BIS falsamente baixos, e devem ser usado com cuidado.11
- O óxido nitroso pode preservar as ondas α enquanto suprime ondas δ de baixa frequência, e é a supressão das ondas δ de baixa frequência que contribui para os valores BIS falsamente elevados calculados a partir dos dados brutos da EEG.12
- O uso de cetamina durante a anestesia pode levar a uma distribuição mais uniforme de altas frequências e dessincronização nos padrões de EEG, resultando em uma elevação dos valores BIS calculados.13
VALOR DE PREVISÃO DO BIS COMO MONITOR DE CONSCIÊNCIA
Desde a implementação do monitoramento de BIS, tem havido um número significativo de controvérsias acerca da sua utilidade no monitoramento de consciência durante anestesia geral.
- O “B-Aware” foi um dos primeiros ensaios de controle randômico multicentros (ECR) que avaliaram o valor de previsão de BIS unilateral como monitor de consciência durante anestesia geral.9 Dois (0,17%) pacientes no grupo de monitoramento de BIS, comparados a 11 (0,91%) pacientes no grupo de terapia de rotina vivenciaram despertar intraoperatório. Os autores concluíram que o monitoramento de BIS podia prevenir de maneira confiável a consciência intraoperatória e estimaram que custo de prevenir 1 caso de despertar intraoperatório era de US% 2.200.9
- O estudo “B-Aware” comparou a eficácia do protocolo orientado por BIS contra um protocolo orientado por concentrações finais de gás anestésico expirado (ETAG).14 O ETAG é representado como uma fração da concentração alveolar mínima (MAC). No grupo orientado por BIS, um alarme audível foi definido para indicar quando o valor BIS estivesse fora da faixa de 40-60, e, no grupo orientado por ETAG, um alarme audível foi definido para alertar o clínico se a concentração de ETAG saísse da faixa de 0,7-1,3 MAC. O estudo descobriu que ocorreram 2 casos de despertar intraoperatório tanto no grupo BIS quanto no ETAG. Além disso, no despertar mais definitivo/possível durante a anestesia, os valores BIS relatados foram inferiores a 60 durante o período em que se estima que o despertar tenha ocorrido. Dados esses achados, os autores concluíram que não houve benefício adicional de se usar um protocolo orientado por BIS em comparação a um protocolo orientado por ETAG com a única finalidade de prevenir o despertar intraoperatório.
- O “BAG-RECALL,” um ECR multicêntrico que incluiu mais de 5.000 pacientes , foi realizado posteriormente.15 Uma taxa de aumento não-significativa de despertar intraoperatório foi encontrada no grupo de protocolo orientado por BIS, em comparação ao grupo de protocolo orientado por ETAG.
- O Estudo de Controle de Despertar de Michigan foi projetado para estudar o valor de previsão do BIS como monitor de consciência durante anestesia geral na população geral. Por causa da incidência mais baixa de despertar intraoperatório na população geral quando comparada a pacientes de alto risco, ~20.000 pacientes foram recrutados neste estudo. O estudo não descobriu nenhuma diferença significativa na incidência de despertar entre esses 2 grupos. Contudo, 36% dos pacientes atribuídos ao protocolo de monitoramento de BIS não tiveram os dados de BIS registrados. Uma análise post hoc subsequente mostrou taxas reduzidas de despertar intraoperatório entre o(a)s pacientes que foram de fato monitorado(a)s com BIS em comparação com aquele(a)s sem qualquer monitoramento de despertar intraoperatório.16
- Uma revisão do Cochrane recentemente atualizada combinou dados de 8 ensaios clínicos diferentes e descobriu que, quando comparado a monitoramento de sinais clínicos, o monitoramento de BIS reduziu o risco de despertar. Entretanto, quando comparado com um protocolo baseado em EATG, o monitoramento de BIS não conseguiu reduzir o risco de despertar.17
Um resumo de ECRs seminais que estudaram o valor de previsão do BIS como monitor de despertar intraoperatório é mostrado na Tabela 5.
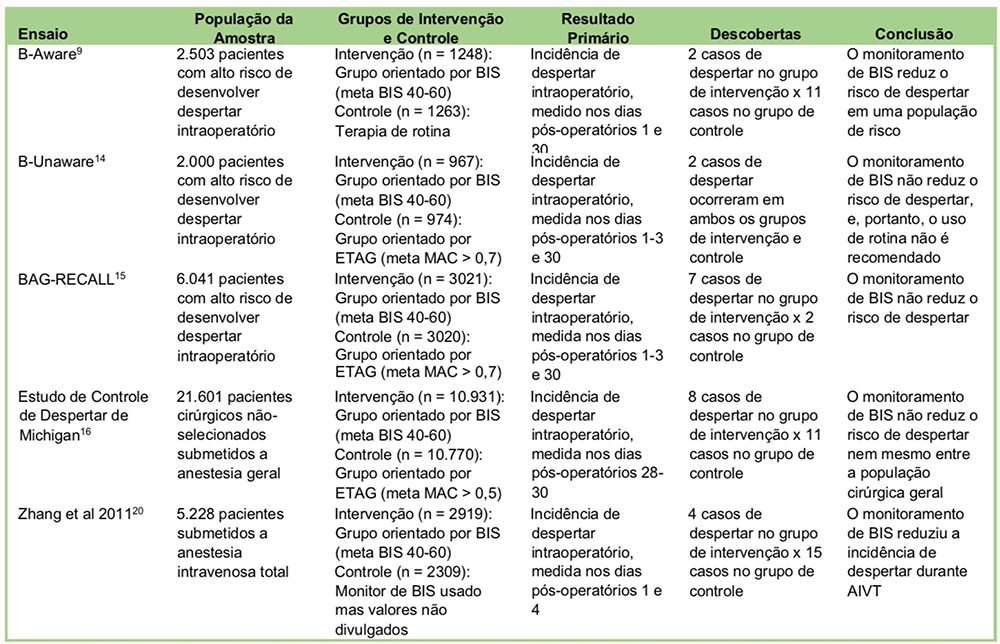
Tabela 5 – Resumo de importantes ECRs que estudaram o Valor de Previsão do BIS como Monitor de Despertar
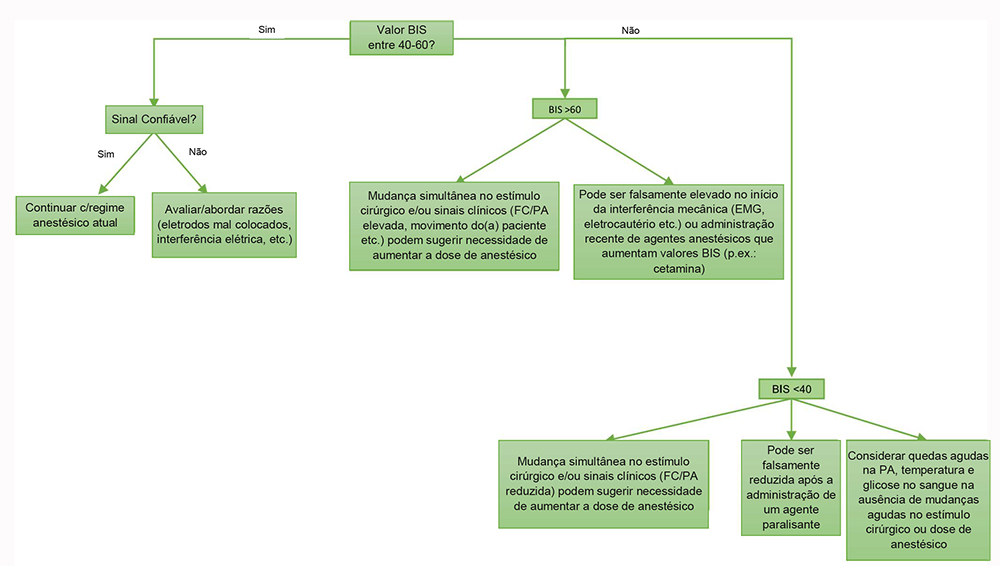
Figura 4. Guia para se usar BIS durante a fase de manutenção da AIVT.
MONITORAMENTO DE BIS DURANTE ANESTESIA INTRAVENOSA TOTAL
Durante casos de anestesia intravenosa total (AIVT), os anestesiologistas não podem contar com o monitor de medições de ETAG para monitorar a consciência intraoperatória. Embora seja possível ajustar as doses de anestésicos intravenosos (IV) usando infusões alvo-controladas, esta tecnologia não é rotineiramente usada de forma universal, e há variações interindividuais significativas na dosagem de anestésicos IV requeridas para a perda de consciência. Isso pode contribuir para aumentar as taxas de despertar durante esses casos anestésicos. Os resultados do 5° Projeto de Auditoria Nacional (NAP5) no Reino Unido mostrou uma super representação significativa da AIVT entre todos os casos de despertar intraoperatório.18 Similarmente, na China, as taxas de despertar intraoperatório durante anestesia geral entre a população geral foram de 0,4%, com AIVT sendo um fator de risco para despertar intraoperatório.19
Devido à nossa inabilidade de monitorar o nível de plasma de agentes hipnóticos intravenosos com a técnica AIVT, os métodos orientados por EEG como o monitoramento de BIS pode ser excepcionalmente adequado para medir a profundidade anestésica durante esses casos. Um ECR conduzido na China que estudou a utilidade de BIS como monitor de consciência durante casos de AIVT descobriu que houve uma redução de 78% na incidência de despertar entre o grupo monitorado por BIS em comparação ao grupo de controle.20 Embora tranquilizadoras, esses resultados ainda têm que ser reproduzidos em ECRs adicionais.
Uma abordagem prática quanto ao uso de BIS durante a fase de manutenção da AIVT é mostrada na Figura 4.
APLICAÇÕES CLÍNICAS DO BIS NÃO RELACIONADAS A CONSCIÊNCIA
Alguns estudos sugeriram que o uso de um monitor de BIS pode ter benefícios não relacionados a consciência, relevantes tanto para o(a) paciente quanto para gastos com saúde.
Em uma revisão do Cochrane recentemente atualizada, descobriu-se que pacientes que foram monitorado(a)s usando-se BIS tiveram tempos de recuperação significativamente mais curtos em comparação com pacientes que foram monitorados clinicamente. Isso incluiu um tempo aproximadamente 2 a 3 minutos menor para abrir os olhos, responder a comandos, extubação e orientação. De maneira semelhante, a revisão descobriu uma redução significativa de aproximadamente 7 minutos no tempo de permanência na sala de cuidados pós-anestésica. O monitoramento com o BIS de rotina também foi associado a diminuições no consumo de propofol, sevoflurano e desflurano.17 Uma revisão sistemática independente e uma meta-análise descobriram uma redução significativa na incidência de náusea e vômito pós-operatórios entre pacientes com monitoramento de BIS de rotina, provavelmente secundária à menor exposição anestésica.21
Pela diminuição da exposição aos anestésicos, a anestesia guiada por BIS diminui a disfunção cognitiva pós-operatória, particularmente entre pacientes de risco (isto é, pacientes idosos submetidos a cirurgia de grande porte); contudo, os dados são conflitantes.22,23
O monitoramento de BIS pode ser valioso na identificação de pacientes de alto risco. Um estudo de cerca de 24.000 pacientes de cirurgia não-cardíaca descobriu que a ocorrência de queda da pressão arterial média (<75 mm Hg) concomitantemente com baixos valores de MAC (<0,80) e BIS (<45) estava associado a um risco significativamente mais alto de mortalidade em 30 dias.24 Mais estudos são necessários para esclarecer e caracterizar a atual ambiguidade acerca da associação entre este estado “de triple-low” e maior mortalidade pós-operatória.25
RESUMO
O despertar intraoperatório, embora raro, é uma complicação angustiante que está associada a sequelas psicológicas. Vários métodos baseados em EEG foram implementados para monitorar e prevenir o despertar intraoperatório, e o monitor de BIS é um dos mais estudados. O BIS pode fornecer informações importantes se o(a) anestesiologista interpretar adequadamente os valores em vários contextos clínicos. Vários fatores, incluindo interferência elétrica, impedância, atividade EMG e uso de cetamina/óxido nitroso, influenciam a confiabilidade de valores BIS.
Estudos sugerem que manter um valor BIS entre 40 e 60 é mais efetivo na prevenção de despertar intraoperatório em comparação ao monitoramento de sinais clínicos, e pode ser particularmente eficaz em casos operados sob AIVT sem infusões alvo-controladas. Todavia, quando uma anestesia balanceada com base em voláteis é usada, o BIS não mostrou ser mais efetivo do que um protocolo de monitoramento de ETAG estabelecido na prevenção de despertar intraoperatório. Assim, o uso rotineiro do monitoramento de BIS com a única finalidade de prevenir o despertar intraoperatório continua
controverso.
A literatura atual sugere que o monitoramento de BIS pode ter outros benefícios potenciais, como promover uma recuperação anestésica mais rápida, diminuir o consumo de drogas anestésicas, reduzir a disfunção cognitiva pós-operatória e oferecer uma estratificação do risco perioperatório. Em última instância, estudos adicionais são necessários para se apreciar e confirmar o potencial completo de uso rotineiro de BIS na anestesia geral.
REFERÊNCIAS
- Mashour GA, Avidan MS. Intraoperative awareness: controversies and non-controversies. Br J Anaesth. 2015;115:i20i26.
- Pandit JJ, Andrade J, Bogod DG, et al. 5th National Audit Project (NAP5) on accidental awareness during general anaesthesia: summary of main findings and risk factors. Br J Anaesth. 2014;113:549-559.
- Whitlock EL, Rodebaugh TL, Hassett AL, et al. Psychological sequelae of surgery in a prospective cohort of patients from three intraoperative awareness prevention trials. Anesth Analg. 2015;120:87-95.
- Sebel PS, Bowdle TA, Ghoneim MM, et al. The incidence of awareness during anesthesia: a multicenter United States study. Anesth Analg. 2004;99:833-839.
- Ghoneim MM, Block RI, Haffarnan M, Mathews MJ. Awareness during anesthesia: risk factors, causes, and sequelae: a review of reported cases in the literature. Anesth Analg. 2009;108:527-535.
- Bennett C, Voss LJ, Barnard JPM, et al. Practical use of the raw electroencephalogram waveform during general anesthesia: the art and science. Anesth Analg. 2009;109:539-550.
- Hajat Z, Ahmad N, Andrzejowski J. The role and limitations of EEG-based depth of anaesthesia monitoring in theatres and intensive care. Anaesthesia. 2017;72:38-47.
- Rampil IJ. A primer for EEG signal processing in anesthesia. Anesthesiology. 1998;89:980-1002.
- Myles PS, Leslie K, McNeil J, et al. Bispectral index monitoring to prevent awareness during anaesthesia: the B-Aware randomized trial. Lancet. 2004;363:1767-1763.
- Duarte LTD, Saraiva RA. When the bispectral index can give false results. Rev Bras Anestesiol. 2009;59:99-109.
- Schuller PJ, Newell S, Strickland PA, et al. Response of bispectral index to neuromuscular block in awake volunteers. Br J Anaesth. 2015;115(suppl 1):i95-i105.
- Foster BL, Liley DTJ. Nitrous oxide paradoxically modulates slow electroencephalogram oscillations: implications for anesthesia monitoring. Anesth Analg. 2011;113:758-765.
- Hans P, Dewandre PY, Brichant JF, et al. Comparative effects of ketamine on bispectral index and entropy of the electroencephalogram under sevoflurane anesthesia. Br J Anaesth. 2004;94:336-340.
- Avidan MS, Zhang L, Burnside BA, et al. Anesthesia awareness and the bispectral index. N Engl J Med. 2008;358:10971108.
- Avidan MS, Jacobsohn E, Glick D, et al. Prevention of intraoperative awareness in a high-risk surgical population. N Engl J Med. 2011;365:591-600.
- Mashour GA, Shanks A, Tremper KK, et al. Prevention of intraoperative awareness with explicit recall in an unselected surgical population: a randomized comparative effective trial. Anesthesiology. 2012;117:717-725.
- Punjasawadwong Y, Phongchiewboon A, Bunchungmongkol N. Bispectral index for improving anesthetic delivery and post-operative recovery. Cochrane Database Sys Rev. 2014;17(6):CD003843.
- Irwin MG, Schraag S. NAP5 and depth of anesthesia monitoring. Anaesthesia. 2013;68:973-974.
- Xu L, Wu AS, Yue Y. The incidence of intra-operative awareness during general anesthesia in China: a multi-center observational study. Acta Anesthesiol Scand. 2009;58:873-882.
- Zhang C, Liang X, Ya-qun M, et al. Bispectral index monitoring prevent awareness during total intravenous anesthesia: a prospective, randomized, double-blinded, multi-center controlled trial. Chin Med J. 2011;124:3664-3669.
- Liu SS. Effects of bispectral index monitoring on ambulatory anesthesia: a meta-analysis of randomized controlled trials and cost analysis. Anesthesiology. 2004;101:311-315.
- Chan MT, Cheng BC, Lee TM, et al. BIS-guided anesthesia decreases post-operative delirium and cognitive decline. J Neurosurg Anesthesiol. 2013;25:33-42.
- Wildes TS, Mickle AM, Abdallah B. Effect of electroencephalography-guided anesthetic administration on post-operative delirium among older adults undergoing major surgery: the ENGAGES randomized clinical trial. JAMA. 2019;321:473483.
- Sessler DI, Sigl JC, Kelley SD, et al. Hospital stay and mortality are increased in patients having a ‘‘triple low’’ of blood pressure, low bispectral index, and low minimum alveolar concentration of general anesthesia. Anesthesiology. 2012;116:1195-1203.
- Short TG, Leslie K, Chan MT, et al. Rationale and design of the BALANCED anesthesia study: a prospective randomised clinical trial of two levels of anaesthetic depth on patient outcome after major surgery. Anesth Analg. 2015;121:357-365.



