Paediatric Anaesthesia
PUNTOS CLAVES
- El pilar de la terapia para los niños con enfermedades graves debido a la infección por SARS-CoV-2 son los cuidados de apoyo en la unidad de cuidados intensivos pediátricos con participación multidisciplinaria de especialistas.
- La enfermedad crítica resultante de la infección por SARS-CoV-2 en niños tiene una baja mortalidad pese a que ésta suele requerir niveles significativos de terapia en el momento de la presentación y durante la estadía en cuidados intensivos.
- En los niños que presentan síntomas principalmente respiratorios, la adherencia a las guías para el manejo del síndrome de dificultad respiratoria aguda pediátrica y la ventilación temprana en decúbito prono parecen las estrategias más efectivas.
- Los niños que presentan un shock vasopléjico comúnmente requieren múltiples vasopresores y muestran una marcada inestabilidad cardiovascular. Existe una tendencia emergente para el uso de inmunoglobulina intravenosa en estos pacientes.
- Los casos que cumplen los criterios del síndrome inflamatorio multisistémico pediátrico corren el riesgo de desarrollar disfunción cardíaca y coronaria de forma aguda.
INTRODUCCIÓN
Desde su aparición a finales de 2019, el SARS-CoV-2 ha provocado más de 111 millones de infecciones y más de 2,45 millones de muertes en todo el mundo.1 En los adultos, la presentación clínica predominante es la dificultad respiratoria e insuficiencia. Aproximadamente del 5% al 16% 2 de los pacientes adultos hospitalizados requieren ingreso en la unidad de cuidados intensivos (UCI) con una tasa de mortalidad en la UCI del 41,6%.3,4 Los datos de población disponibles sugieren que los niños tienen una frecuencia y gravedad de la enfermedad comparativamente reducidas; sin embargo, varios brotes a nivel nacional han visto grupos sustanciales de niños que presentan una enfermedad grave y desafíos clínicos diferentes a los observados en adultos.5 Este tutorial tiene como objetivo describir la presentación de la enfermedad crítica del SARS-CoV-2 en niños y proporcionar un marco de referencia para guiar la atención clínica.
TERMINOLOGÍA para COVID-19
La enfermedad por coronavirus 2019 (COVID-19) es la enfermedad clínica causada por el virus SARS-CoV-2. La definición de caso de la OMS se proporciona en la Figura 1.
Síndrome inflamatorio multisistémico pediátrico asociado temporalmente al SARS-CoV-2 (PIMS-TS), cuya definición ha sido elaborada por el Royal College for Paediatrics and Child Health: 6
- Un niño que presenta fiebre persistente, inflamación y disfunción de uno o varios órganos.
- Exclusión de cualquier otra causa microbiana.
- Prueba de reacción en cadena de la polimerasa SARS-CoV-2 positiva o negativa.

Figura 1. Definición de caso COVID-19. Reproducido de la Organización Mundial de la Salud (OMS) Licencia: CC BY-NC-SA 3.0 IGO.
DEMOGRAFÍA
Si bien se ha notificado el SARS-CoV-2 en niños de edades comprendidas entre los recién nacidos prematuros y los 18 años, la mayoría de los ingresos a la UCI han sido de niños en edades entre los 5 y 15 años. En el Reino Unido, los pacientes de origen negro, asiático y de minorías étnicas aparecen desproporcionadamente sobrerrepresentados, y los pacientes no caucásicos representan alrededor de dos tercios de los ingresos a la UCI.5,7
CARACTERÍSTICAS PRESENTES
Los niños con COVID-19 presentan un grado variable de enfermedad. Es probable que esto dependa de la cantidad de inoculación viral y de la respuesta inmune del paciente, con respuestas que van desde una infección asintomática hasta una falla multiorgánica (Figura 2). La fiebre alta es casi universal.5,7 Las fiebres superiores a 40 °C no son infrecuentes. La hipertermia tiende a ser refractaria al enfriamiento de la superficie corporal y a antipiréticos como el paracetamol. Las fiebres a menudo solo se resuelven después de comenzar a tomar corticosteroides u otra inmunosupresión. Otros síntomas de presentación comúnmente incluyen dolor abdominal, diarrea o vómitos, erupción cutánea y conjuntivitis. Los motivos más frecuentes de derivación a cuidados intensivos son el shock vasoplégico seguido de insuficiencia respiratoria hipóxica. Los niños que se presentan con insuficiencia respiratoria hipóxica han tenido con frecuencia una tos previa o episodios de apnea infantil. 5,7
Cuando la historia clínica y el examen sugieren infección por COVID-19, las recomendaciones actuales8,9 incluyen la obtención de un hemograma completo inicial, proteína C reactiva, urea, creatinina, electrolitos y pruebas de función hepática. En la enfermedad grave, se justifica un cribado séptico y pruebas de gasometría, lactato, fibrinógeno, ferritina, dímero D, troponina, péptido natriurético de tipo N-terminal pro-B y lactato deshidrogenasa para evaluar las complicaciones y estratificar la gravedad de la enfermedad.
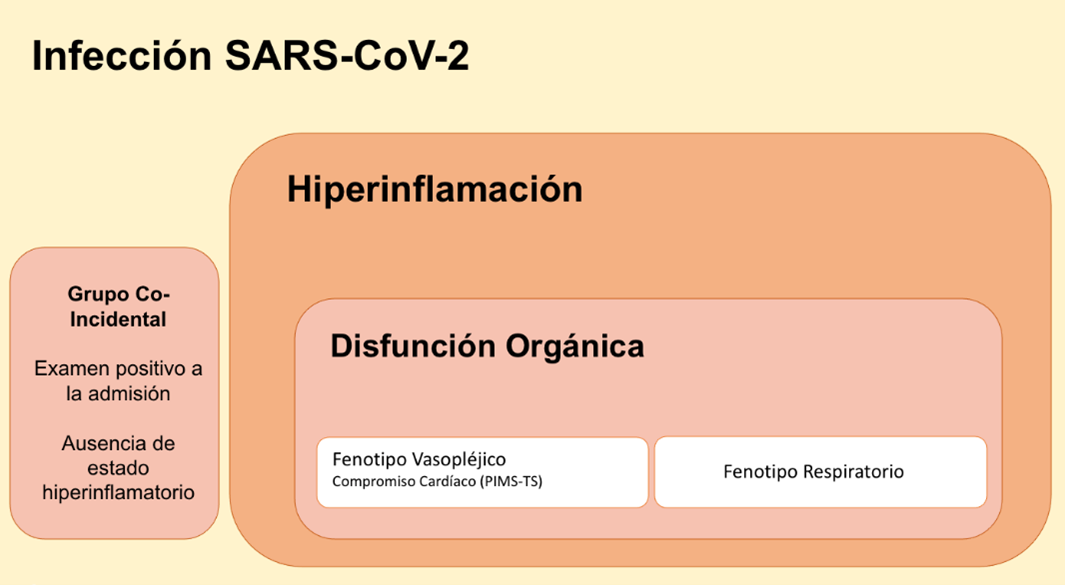
Figura 2. Conceptualización de la progression de la Infección por SARS-CoV-2.
FENOTIPOS
La presentación puede clasificarse en una de las siguientes:
- Choque cardiovascular caracterizado por vasoplejía marcada,
- Insuficiencia respiratoria hipóxica, o
- Hallazgo coincidente de SARs-CoV-2 al ingreso (patología alterna que requiere ingreso en UCI pediátrica).
En los dos fenotipos de COVID-19 hay una inflamación sistémica marcada, evidenciada por un recuento elevado de glóbulos blancos (predominantemente neutrofilia) y un aumento de ferritina, lactato deshidrogenasa, proteína C reactiva, dímero D y creatincinasa. Los criterios sugeridos para plantear la sospecha clínica de estos fenotipos se enumeran en la Tabla 1.
En el grupo coincidente, no hay inflamación sistémica marcada, aunque puede haber fiebre. Esta cohorte puede representar un grupo más leve de infecciones que se reconocen como un hallazgo incidental en las pruebas de SARS-CoV-2 durante la admisión a la UCI por otras afecciones.
En el grupo de insuficiencia respiratoria, las características de presentación son las del síndrome de dificultad respiratoria aguda pediátrica (pSDRA). Esto se caracteriza por una mala oxigenación y una baja compliancia. Se debe considerar la posibilidad de escalar a las unidades de derivación apropiadas al comienzo de la enfermedad grave. La mayoría de estos pacientes requerirán intubación y el tratamiento debe guiarse apegándose a los principios de manejo del pSDRA(tabla 2).10,11 La ventilación en decúbito prono, en particular, parece ser eficaz en este grupo y debe instaurarse temprano en la enfermedad grave. La posición en decúbito prono se ha utilizado con éxito en niños que reciben oxígeno nasal de alto flujo o ventilación no invasiva. La ventilación oscilatoria de alta frecuencia y la oxigenación por membrana extracorpórea (ECMO) se han utilizado como estrategias de rescate. El grupo de insuficiencia respiratoria generalmente requiere un apoyo vasopresor mínimo, excepto para contrarrestar los efectos de la sedación o en el contexto de una sobreinfección bacteriana.En el grupo de choque vaspléjico, la hipotensión tiende a ser refractaria a los bolos de líquidos. Se recomienda precaución con la reanimación agresiva con líquidos, ya que existe una tendencia a desarrollar edema pulmonar, particularmente en aquellos niños con PIMS-TS. La terapia principal en este grupo son los vasopresores.
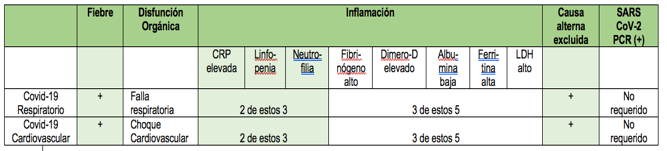
Tabla 1. Criterios sugeridos para sospecha de Infección por la COVID-19. CRP indica proteina C-reactiva; LDH, lactato deshidrogenasa; PCR, reacción en cadena de la polimerasa.
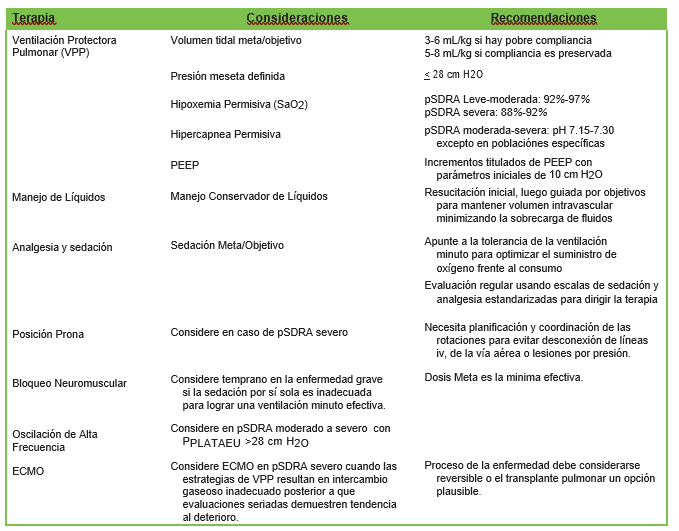
Tabla 2. Resumen de las recomendaciones de la Conferencia de Consenso sobre Lesiones Pulmonares Agudas Pediátricas para el Síndrome de Dificultad Respiratoria Aguda Pediátrico (pARDS). PEEP indica presión positiva al final de la espiración; ECMO, oxigenación por membrana extracorpórea.
Se prefiere la noradrenalina a la adrenalina como tratamiento de primera línea. Se debe tener cuidado con el inicio y los ajustes de las perfusiones vasoactivas, ya que estos pacientes son extremadamente sensibles. Puede producirse inestabilidad hemodinámica incluso con el movimiento del paciente. Muchos de estos pacientes cumplirán los criterios para PIMS-TS y, por lo tanto, el tratamiento debe seguir las recomendaciones en evolución para esta afección.
En el PIMS-TS, un tercio de los pacientes desarrollará disfunción cardíaca o anomalías coronarias. Se han utilizado niveles seriados de troponina y péptido natriurético de tipo pro-B para cuantificar el grado de afectación cardíaca. Se recomienda un ecocardiograma en el momento del diagnóstico y de forma secuencial en consulta con un cardiólogo pediátrico para rastrear los cambios. Tanto la adrenalina como la milrinona se han utilizado en el contexto de disfunción cardíaca y la elección debe guiarse por la familiaridad y normas institucionales. Aproximadamente la mitad de los ingresos a la UCIP de PIMS-TS en el Reino Unido requirieron ventilación mecánica, generalmente para facilitar la colocación de la vía o para soporte cardíaco. La insuficiencia respiratoria primaria es poco común en este grupo. Aproximadamente el 4% de los niños con PIMS-TS ingresados en la UCI en el Reino Unido presentaban una disfunción cardíaca grave y progresaron al soporte de ECMO.5
MANEJO CLÍNICO
La base de la atención para los niños con infección crítica por SARS-CoV-2 es la terapia de apoyo en cuidados intensivos pediátricos (Tabla 3).8 Dada la naturaleza multisistémica de la enfermedad, la participación de expertos multidisciplinarios es esencial. Esto incluye especialistas en enfermedades infecciosas, cuidados respiratorios, cardiología, hematología, cuidados intensivos y fisioterapia.9 En escenarios de brotes, son necesarias las reuniones periódicas con representantes de todos estos grupos y presididas por un médico líder en SARS-CoV-2 para dirigir la atención y brindar atención oportuna. El asesoramiento al equipo clínico de cabecera es fundamental. A los niños que cumplan con los criterios para los ensayos de investigación en curso, incluido el ensayo 12 o RECOVERY (evaluación aleatoria de la terapia COVID-19), se les debe ofrecer la inscripción.
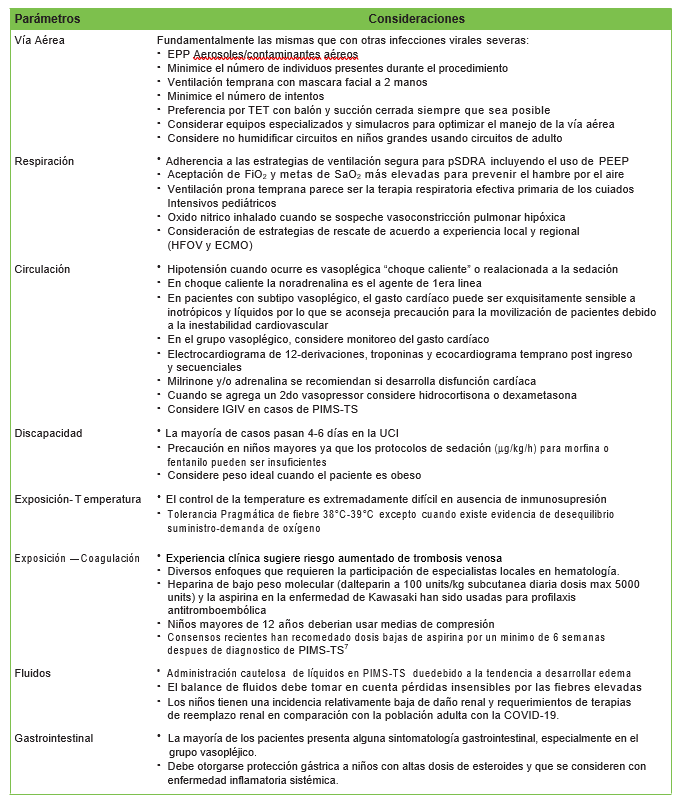
Tabla 3. Consideraciones específicas en el manejo de la infección pediátrica por SARS-CoV-2. PPE indica equipo de protección personal; PEEP: presión positiva al final de la espiración; pARDS, síndrome de dificultad respiratoria aguda pediátrica; VOAF, ventilación oscilatoria de alta frecuencia; ECMO, oxigenación por membrana extracorpórea; IVIG, inmunoglobulina intravenosa; PIMS-TS, síndrome multisistémico inflamatorio pediátrico- temporalmente asociado al SARS-Cov2.
Aunque los antibióticos no tienen ningún efecto contra el virus SARS-CoV-2, la presentación inicial de muchos niños con COVID-19 imita la de la sepsis. Los antibióticos de amplio espectro deben iniciarse en la presentación inicial con posterior racionalización o cese del régimen antimicrobiano según el cuadro clínico y los resultados del cultivo. Se debe prestar especial atención a la tromboprofilaxis debido a la naturaleza hiperinflamatoria de la infección por SARS-CoV-2 y particularmente PIMS-TS, que deja a los niños en un estado protrombótico.
TERAPIAS ESPECÍFICAS
La evidencia de terapias específicas en pacientes pediátricos sigue siendo escasa. La mayoría de las pruebas se extrapolan de ensayos realizados en adultos y deben interpretarse con precaución.
Glucocorticoides: Dexametasona o Hidrocortisona
El reclutamiento en el ensayo RECOVERY está en curso para pacientes pediátricos. En la cohorte de adultos, el uso de dexametasona se asoció con una reducción de la mortalidad por todas las causas en un tercio en los pacientes que requerían ventilación mecánica y una reducción de un quinto en los que solo recibieron oxígeno13,14. Actualmente se cree que los pacientes pediátricos que presentan cuadros clínicos con insuficiencia respiratoria similares al de los adultos responderán de manera similar a la terapia con dexametasona.
En los niños que presentan hipotensión, los esteroides se han usado típicamente para el choque refractario a vasopresor5, siendo la hidrocortisona el agente más común. No se ha comparado la eficacia de la hidrocortisona y la dexametasona en la infección por SARS-CoV-2. Es importante destacar que la falta de un cribado infeccioso negativo inicial, no es una contraindicación para el inicio de esteroides en una enfermedad grave.
Remdesivir
Para los adultos, la terapia con remdesivir parece ser superior al placebo14 en la reducción del tiempo para la recuperación; sin embargo, el efecto sobre la mortalidad general parece incierto y debe interpretarse con cautela. Dada la falta de datos pediátricos, parece prudente, en este momento, restringir su uso a pacientes involucrados en estudios de investigación clínica o donde se obtenga consenso a través de la ética local y reuniones multidisciplinarias.
Inmunoglobulina Intravenosa para PIMS-TS
Tres cuartas partes de los pacientes del Reino Unido que cumplían los criterios de PIMS-TS recibieron inmunoglobulina intravenosa (IGIV).5 Esto se basa en las similitudes con la enfermedad de Kawasaki y la experiencia en el síndrome de choque tóxico y el tratamiento con IGIV aceptado para ambos. La experiencia local y anecdótica apunta a una reducción temporal de la necesidad de vasopresores y una mejoría en la condición clínica del paciente, aunque hay una ausencia de datos aleatorizados que apoyen esto.
Ha habido un movimiento reciente para dividir la clasificación de PIMS-TS en niños que cumplen con los criterios para la enfermedad de Kawasaki (completos o incompletos) y aquellos que no cumplen con los criterios de Kawasaki pero cumplen con PIMS-TS (denominados “inespecíficos”).9 Esta clasificación determina otros niveles de terapia, resumidos en la Figura 3.
En todos los niños con respuesta nula o parcial a una dosis inicial de IGIV, se puede considerar una 2da dosis. Si hay una falta de mejoría o resolución de la fiebre 24 horas después de la administración de IGIV, está indicado considerar el tratamiento de 2da línea con metilprednisolona. La terapia de 3era línea es con agentes biológicos y debe decidirse a nivel multidisciplinario.
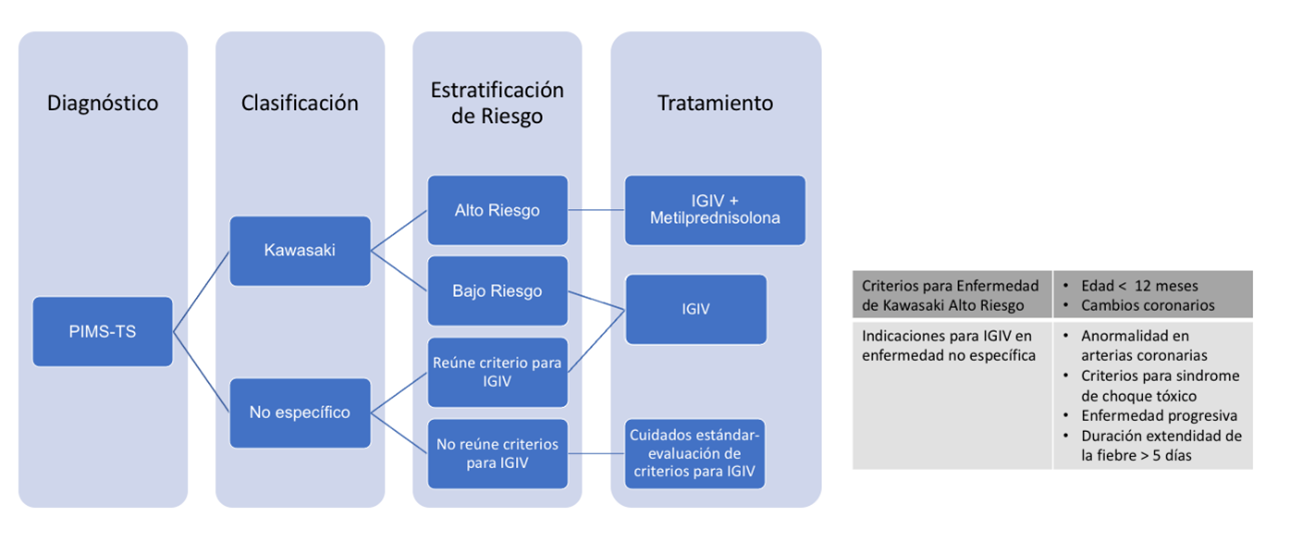
Figura 3. Resumen de las Guías para terapias específicas para PIMS-TS.7
LECCIONES APRENDIDAS DE LA PANDEMIA EN LONDON
Equipo de Protección Personal
El equipo de protección personal (EPP) funciona si se usa correctamente, pero debe reconocerse que ninguna protección es perfecta. El PPE es incómodo y perjudica el movimiento y la comunicación: los procedimientos y la actividad requieren más tiempo, la dotación de personal debe tener en cuenta los descansos y la rotación del personal. Durante una pandemia, la garantía de un suministro de equipo sostenible es fundamental.
Bienestar del Personal y Gestión de la Información
Las situaciones de pandemia son dinámicas con prácticas laborales cambiantes y ciencia y tratamientos en evolución. Es fundamental recopilar y condensar información para que el personal clínico reduzca la fatiga. Las actualizaciones en vivo de los protocolos y los resúmenes quincenales de los puntos clave pueden ayudar en esto y deben evitarse múltiples anuncios en todo el hospital de diferentes fuentes.
Cuidado Multidisciplinario
Ésta es una verdadera enfermedad multisistémica y necesita apoyo de múltiples especialidades. Las reuniones multidisciplinarias (idealmente virtuales) ayudan a impulsar la gestión y se pueden llevar a cabo fuera de la UCI con las decisiones concluyentes transmitidas a los médicos que se enfrentan a los pacientes.
Cuidado Multicéntrico
Los sistemas de salud deberían buscar trasladar los hospitales distritales de nivel general o secundario a centros más grandes. Los equipos de transporte dedicados y la coordinación de la recuperación son esenciales, especialmente dadas las dificultades para mantener el EPI adecuado en un entorno de transporte.
Apoyo Psicológico
El personal, las familias y los niños críticamente enfermos necesitarán apoyo psicológico y emocional durante la estadía en la UCI. Las consideraciones de control de infecciones pueden afectar las estrategias de afrontamiento habituales, incluidas las visitas familiares, el juego y la interacción del personal. Además, las restricciones tanto en el hospital como en la comunidad actúan para reducir la capacidad del personal para hacer frente a la carga emocional de cuidar a un gran número de pacientes en condiciones difíciles. Ambos factores se ven agravados por la incertidumbre de lidiar con una nueva condición y su ciencia en evolución.
Mantenimiento
En la tensión de un entorno de alta carga de trabajo exacerbado por la incomodidad del EPP, la tendencia será que los estándares de una buena atención se desvanezcan. Las listas de verificación como FAST HUGS BID15 son ayudas útiles para garantizar que no se pasen por alto los aspectos básicos de la atención de alta calidad en los cuidados críticos.
[FAST HUGS BID significa Alimentación / Fluidos, Analgesia, Sedación, Tromboprofilaxis, Posición de la cabeza erguida, Profilaxis de úlceras, Control glucémico, Prueba de respiración espontánea, Cuidado intestinal, Retirada del catéter permanente, Desescalada de antibióticos]
CONCLUSIÓN
A pesar del alto grado de enfermedad en el momento de la presentación y durante el ingreso a la UCI, la mortalidad por el SARS-CoV-2 crítico en paciente pediátrico es baja.
El pilar del manejo son los cuidados/terapias de apoyo de alta calidad en cuidados intensivos pediátricos con algunas modificaciones debido a la naturaleza del SARS-CoV-2. La participación de especialistas multidisciplinarios es esencial para brindar una atención óptima.
REFERENCIAS
- Max Roser, Hannah Ritchie, Esteban Ortiz-Ospina and Joe Hasell Coronavirus pandemic (covid-19). 2020. Accesado Febrero 21, 2021. https://ourworldindata.org/coronavirus
- Grasselli G, Pesenti A, Cecconi 2020. Critical care utilization for the covid-19 outbreak in Lombardy, Italy: Early experience and forecast during an emergency response. JAMA. 323(16):1545-1546.
- Armstrong RA, Kane AD, Cook 2020. Outcomes from intensive care in patients with covid-19: a systematic review and meta-analysis of observational studies. Anaesthesia. 75(10):1340-1349.
- Garg S, Kim L, Whitaker M, et al. 2020. Hospitalization rates and characteristics of patients hospitalized with laboratory- confirmed coronavirus disease 2019—covid-net, 14 states, March 1-30, Morb Mortal Wkly Rep. 69(15):458-464.
- Davies P, Evans C, Kanthimathinathan HK, et 2020. Intensive care admissions of children with paediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2 (PIMS-TS) in the UK: a multicentre observational study. Lancet Child Adolesc Health. 4(9):669-677.
- Royal College of Paediatrics and Child 2020. Guidance: paediatric multisystem inflammatory syndrome temporally associated with COVID-19. Accesado Julio 15, 2020. https://www.rcpch.ac.uk/sites/default/files/2020-05/COVID-19-Pae diatric-multisystem-%20inflammatory%20syndrome-20200501.pdf
- Lanyon N, du Pre´ P, Thiruchelvam T, Ray S, Johnson M, Peters MJ. 2020. Critical paediatric COVID-19: varied presentations but good Arch Dis Child. 106:e10
- Paediatric Intensive Care Society. 2020. Paediatric inflammatory multi-system syndrome—temporally associated with SARS-CoV 2 (PIMS-TS): critical care guidance. Accesado Octubre 14, 2020. https://pccsociety.uk/wp-content/uploads/ 2020/05/PIMS-TS-Critical-Care-Clinical-Guidance-v4.pdf
- Harwood R, Allin B, Jones CE, et al. 2020. A national consensus management pathway for paediatric inflammatory multisystem syndrome temporally associated with COVID-19 (PIMS-TS): results of a national Delphi process. Lancet Child Adolesc Health. 5(2) 133-141
- Orloff KE, Turner DA, Rehder 2019. The current state of pediatric acute respiratory distress syndrome. Pediatr Allergy Immunol Pulmonol. 32(2):35-44.
- Kneyber M, Medina A, Modesto i Alapont V, et al. 2020. Practice recommendations for the management of children with suspected or proven COVID-19 infections from the paediatric mechanical ventilation consensus conference (PEMVECC) and the section respiratory failure from the European Society for Paediatric and Neonatal Intensive Care (ESPNIC)—a consensus European Society for Paediatric and Neonatal Intensive Care (ESPNIC) – COVID-19 recommendations. Accesado Octubre 14, 2020. https://espnic-online.org/News/Latest-News/Practice-recommenda tions-for-managing-children-with-proven-or-suspected-COVID-19
- A randomised trial of treatments to prevent death in patients hospitalised with COVID-19. ISRCTN registry. Actualizado Febrero 25, 2021. Accesado Marzo 13, 2021. http://www.isrctn.com/ISRCTN50189673
- Horby P, Lim WS, Emberson JR, et 2020. Dexamethasone in hospitalized patients with COVID-19—preliminary report. N Engl J Med 2021. 384:693-704
- Siemieniuk RA, Bartoszko JJ, Ge L, Zeraatkar D, Izcovich A, Kum E, Pardo-Hernandez H, Rochwerg B, Lamontagne F, Han MA et 2020. Drug treatments for COVID-19: living systematic review and network meta-analysis. BMJ. 370:m2980.
- Vincent WR, Hatton KW. 2009. Critically ill patients need ‘‘FAST HUGS BID’’ (an updated mnemonic). Crit Care Med. 37(7):2326-2327; respuesta del autor
WFSA Descargo de Responsabilidad
El material y el contenido proporcionado se ha establecido de buena fe con fines informativos y educativos únicamente y no pretende sustituir la participación activa y el juicio del personal médico y técnico profesional apropiado. Ni nosotros, los autores ni otras partes involucradas en su producción hacemos ninguna declaración o damos ninguna garantía con respecto a su precisión, aplicabilidad o integridad, ni se acepta ninguna responsabilidad por los efectos adversos que surjan como resultado de su lectura o visualización. este material y contenido. Cualquier y toda responsabilidad que surja directa o indirectamente del uso de este material y contenido se rechaza sin reservas.



