General Topics
PONTOS-CHAVE:
- O delirium pós-operatório é uma causa comum e potencialmente prevenível de morbidade. Pode se manifestar como subtipos hipoativo, hiperativo, ou misto.
- O delirium pós-operatório aumenta o tempo de permanência hospitalar, reduz a qualidade de vida, e aumenta a dependência em atividades básicas do dia a dia.
- Os fatores de risco associados ao delirium incluem idade, comorbidades complexas, deficiência cognitiva prévia, distúrbio do sono, e tipo de cirurgia.
- A previsão pré-operatória e o reconhecimento perioperatório precoce de pacientes de alto risco permitem rápido diagnóstico e tratamento, que podem reduzir a duração do delirium. Tem havido evidências crescentes acerca de estratégias anestésicas preventivas para o delirium operatório, incluindo o acompanhamento da profundidade anestésica e drogas anestésicas específicas.
- A disfunção cognitiva pós-operatória é uma condição separada que se refere a um declínio na função cognitiva após a cirurgia, avaliada por testes neuropsicológicos. Houve trabalhos significativos recentes para se redefinir esta condição para se alinhar com a pesquisa geriátrica.
INTRODUCÃO
A frequência de pacientes idosos que se apresentam para cirurgia de emergência e eletiva continua a aumentar.
O aumento da idade tem sido implicado no desenvolvimento do delirium e disfunção cognitiva pós-operatória; portanto, entender essas condições é importante para oferecer uma atenção perioperatória segura a uma população que envelhece. O delirium tem sido associado a tempo de permanência hospitalar mais longo e maior morbidade, incluindo quedas, lesões em área de pressão, e maior dependência funcional.¹ A intervenção precoce é crucial para minimizar as sequelas do delirium.
Este tutorial discutirá as características clínicas, incidência, diagnóstico, apresentação, prevenção, e o tratamento do delirium e também abrangerá fatores de risco e etiologias propostas para a disfunção cognitiva pós-operatória.

Tabela 1. Sintomas associados ao delirium. *Sintomas hipoativos. Reimpresso do Painel de Especialistas em Delirium Pós-Operatório em Idosos da Sociedade Americana de Geriatria. Delirium pós-operatório em idosos: declaração de melhor prática pela Sociedade Americana de Geriatria. J Am Coll Surg. 2015;220:136-148, com permissão de Elsevier.
DELIRIUM PÓS-OPERATÓRIO
Características Clínicas e Incidência
O delirium é uma condição neuroinflamatória caracterizada por desatenção e um nível instável de consciência. O delirium pós-operatório pode ocorrer até 30 dias após o procedimento. O delirium é comum pacientes hospitalizados, com incidência variando desde 14% em enfermarias médicas gerais até 82% em unidades de terapia intensiva. As cirurgias fortemente associadas ao delirium incluem cirurgias vasculares, ortopédicas e cardíacas, com a condição ocorrendo em até 50% dos pacientes após a operação.¹
O delirium pode ser diagnosticado clinicamente usando-se o Manual Diagnóstico e Estatístico de Transtornos Mentais, quinta edição (DSM-V). O DSM-V descreve os principais componentes do delirium como uma alteração no nível de consciência ou distúrbios de atenção que se desenvolvem em um curto período de tempo. Essas alterações geralmente variam ao longo do dia e podem estar associadas a distúrbios cognitivos adicionais, que podem incluir déficit de memória ou desorientação.²
O delirium ainda pode ser categorizado nos subtipos hipoativo, hiperativo ou misto. Dos pacientes com delirium, 71% têm o subtipo hipoativo.³ Pacientes hiperativos são geralmente agitados, agressivos e combativos. Pacientes hipoativos podem ter anedonia e um menor estado de alerta. O subtipo hipoativo de delirium pode ser particularmente difícil de diagnosticar, levando a oportunidade perdidas de tratamento. Ver Tabela 1.
O exame de indivíduos sob risco pode aumentar o diagnóstico do subtipo hipoativo de delirium, permitindo uma intervenção precoce. A intervenção precoce tem o potencial de reduzir a duração e as complicações do delirium pós-operatório.¹ Para que uma ferramenta de exame possa ser utilizada clinicamente, ela deve ser validada para a população pretendida e ser utilizável por não-especialistas. Exemplos de ferramentas de exame validadas para o diagnóstico de delirium em enfermaria médica são as ferramentas 3D CAM e 4AT.4,5 Na nossa instituição, usamos o 4AT, que envolve 4 testes incluindo uma avaliação do estado de alerta, 2 breves testes cognitivos, e uma avaliação da acuidade das alterações observadas no estado mental. O 3D CAM é um teste à beira do leito baseado no algoritmo do método de avaliação da confusão. O CAM-ICU foi validado para o ambiente de terapia intensiva.6
Causas e Fatores de Risco
Um modelo multifatorial do delirium foi descrito, no qual pacientes com variadas suscetibilidade ou vulnerabilidade ao delirium são expostos a 1 ou mais fatores precipitantes, que podem então levar ao desenvolvimento do delirium (Figura 1).1,2
Os pacientes de casas de repouso com deficiências cognitivas pré-existentes estão sob alto risco de desenvolver delirium. Esses pacientes podem desenvolvê-lo após um dano menor, como uma infecção do trato urinário. Por outro lado, os pacientes com baixa vulnerabilidade podem exigir um dano maior, como uma septicemia devastadora, antes de desenvolver o delirium.
Há evidências emergentes acerca da etiologia neuroinflamatória do delirium. A teoria sugere que os estados inflamatórios subclínicos preparam o sistema nervoso ativando o tecido neuronal incluindo micróglia e astrócitos. Quando expostos aos estímulos nocivos, esses tecidos neuronais preparados liberam uma cascata de citocinas e mediadores inflamatórios, resultando em lesão neuronal, o que pode incluir dano à barreira hematoencefálica.7 Esse dano à barreira hematoencefálica e a produção de mediadores inflamatórios pode culminar em delirium pós-operatório.
Os fatores de risco, incluindo fatores precipitantes e predisponentes, como mostrado na Tabela 2.
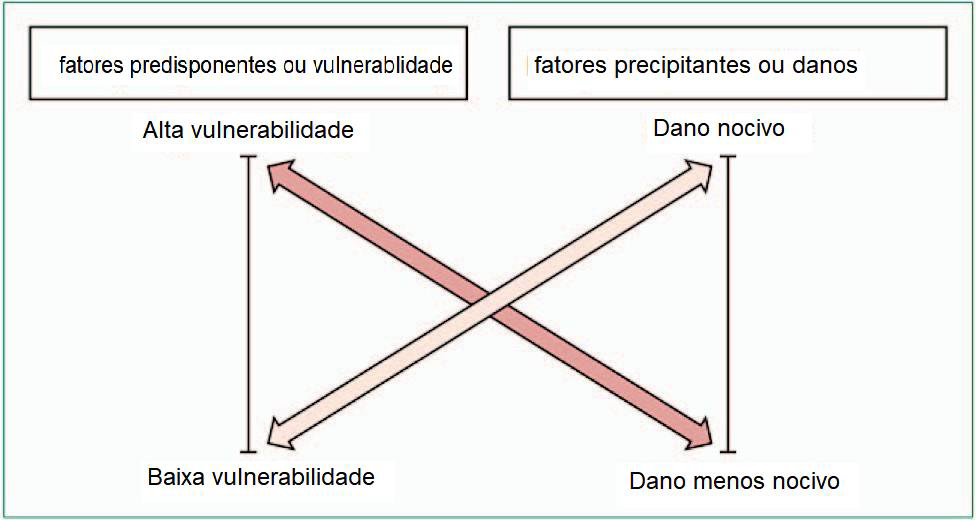
Figura 1. Modelo multifatorial de delirium. Reimpresso de Inouye S, Westendorp R, Saczynski J. Delirium in elderly people. Lancet. 2015;383:911-922, com permissão de Elsevier.

Tabela 2. Fatores de risco para o delirium
Prevenção e Tratamento
A identificação de pacientes sob risco e a prevenção pretendida podem reduzir a incidência e gravidade do delirium. A Sociedade Americana de Geriatria descreve os passos para esta intervenção preventiva em termos de prioridades de tratamento comportamental e não-farmacológico. Esses passos são focados em minimizar o impacto dos fatores precipitantes que podem levar ao delirium.8
- Questões médicas graves devem ser tratadas imediatamente.
- Deve-se empregar estratégias de reorientação, e os membros da família devem estar envolvidos, se disponíveis.
- A mobilidade deve ser estimulada quando for apropriado, e descanso estrito de leito deve ser evitado.
- A gestão da medicação é um aspecto importante do tratamento do delirium, e deve incluir evitar ou reduzir os benzodiazepínicos e anticolinérgicos.
- Deve-se otimizar a nutrição e a terapia de fluidos.
As instituições que implementaram essas estratégias com múltiplos componentes usando equipes interdisciplinares foram capazes de demonstrar uma redução significativa nas incidências de delirium (proteção cognitiva perioperatória; v. Tabela 3).

Tabela 3. Estratégias comportamentais e não-farmacológicas para a prevenção do delirium. Reimpresso do Painel de especialistas em delirium pós-operatório em idosos da Sociedade Americana de Geriatria. Postoperative delirium in older adults: best practice statement from the American Geriatric Society J Am Coll Surg. 2015;220:136-148, com permissão de Elsevier.
Técnica de Anestesia
A anestesia tem sido implicada na patogênese do delirium.
Não está claro se a escolha do agente anestésico tem um papel significativo no desenvolvimento do delirium. Isso inclui escolher entre anestesia geral, sedação consciente, e anestesia regional. A Sociedade Europeia de Anestesiologia descobriu que havia evidências insuficientes para se fazer uma recomendação acerca da escolha do agente anestésico usado durante a operação.9
As evidências sugerem que o cuidado anestésico guiado por índice biespectral (BIS) está associado à redução da incidência do delirium pós-operatório.10 O BIS é derivado da análise do eletroencefalograma, com valores entre 0 e 100. O monitor de BIS é usado para guiar a titulação de drogas anestésicas. Um valor-alvo entre 40 e 60 para anestesia geral é considerado ideal, evitando assim uma anestesia excessivamente profunda. Dois testes randomizados controlados demonstraram que, no grupo randomizado para o cuidado guiado com BIS (entre 40 e 60), houve uma redução do propofol ou agente volátil e a incidência do delirium pós-operatório em comparação a cuidados rotineiros.10,11 Isso sugere que evitar a profundidade excessiva da anestesia é uma importante estratégia de prevenção para o delirium. O mecanismo exato que liga a profundidade da anestesia ao delirium pós-operatório continua impreciso.
Os benzodiazepínicos têm sido implicados no desenvolvimento do delirium, com a exposição ao midazolam identificada como um fator de risco para o delirium em pacientes pós-cirúrgicos e de terapia intensiva.12 O uso rotineiro da medicação pré-anestésica com benzodiazepínicos deve ser desestimulado, exceto em casos em que houver ansiedade pré-existente e crise de abstinência de benzodiazepínicos ou álcool.
A cetamina, um antagonista do N-metil-D-aspartato com propriedades psicoativas, mostrou benefícios promissores para a redução do delirium quando dada profilaticamente em um pequeno teste em cirurgia cardíaca, mas isso não foi apoiado por pesquisas maiores de controle randomizado. Doses subanestésicas de cetamina demonstraram reduzir os marcadores pós-operatórios de inflamação, dor, e consumo de opioides, bem como ter um efeito antidepressivo. Um amplo trabalho multicêntrico, que randomizou pacientes em 0,5 mg/kg, 1,0mg/kg ou solução salina normal, não demonstrou uma diferença estatisticamente significativa no delirium, mas houve taxas mais altas de alucinações e pesadelos relatados a cada aumento da dose de cetamina.13
A dexmedetomidina, um agonista alfa-2 adrenérgico, demonstrou reduzir a incidência do delirium em pacientes com mais de 65 anos após cirurgia não-cardíaca quando administrada profilaticamente (0,1 lg/kg/h) a pacientes admitidos em unidade de terapia intensiva.14
Evitar jejum prolongado e manter a hidratação são intervenções importantes que podem reduzir o delirium pós-operatório.9
Como mencionado anteriormente (Tabelas 2 e 3), o controle adequado da dor usando-se um regime multimodal é uma importante estratégia de prevenção para o delirium.
Não está claro se a anestesia neuraxial comparada com a anestesia geral reduz o desenvolvimento do delirium. Uma pesquisa recente em pacientes de cirurgia de fratura do colo do fêmur não foi capaz de demonstrar uma diferença entre pacientes que receberam anestesia raquidiana em comparação com anestesia geral.
DISFUNÇÃO COGNITIVA PÓS-OPERATÓRIA
O declínio cognitivo aumenta com a idade. A deficiência cognitiva também ocorre em pacientes no período pós-operatório, e é objeto de muitas pesquisas contemporâneas.
A disfunção cognitiva pós-operatória (DCPO) refere-se a uma deterioração na cognição temporariamente associada à cirurgia, conforme quantificada por testes neuropsicológicos. Idealmente, esses testes devem ser realizados antes da cirurgia para auxiliar como um ponto de referência. A DCPO ainda não corresponde a um diagnóstico clínico específico.16
Na literatura geriátrica, o termo deficiência cognitiva leve (subtipo amnésico) é usado pelo Instituto Nacional de Envelhecimento e Doença de Alzheimer, e descreve o período provisório entre cognição normal e demência.17 O Manual DSM-V refere-se à deficiência cognitiva leve como um transtorno neurocognitivo, com a demência sendo um transtorno neurocognitivo mais sério.2 Esses termos são usados para pacientes na comunidade, e não em relação à deficiência perioperatória. A nova definição consensual no contexto de anestesia e cirurgia deve ser publicada em breve no British Journal of Anaesthesia.18
Independentemente da natureza em evolução da nomenclatura usada para descrever essa condição, a disfunção cognitiva pós-operatória está associada a resultados adversos, incluindo menor qualidade de vida e maior mortalidade.16,19,20
A incidência de DCPO entre pacientes com mais de 65 anos é aproximadamente 25,8% em 1 semana, e 9,9% em 3 meses após a cirurgia.21
Etiologia e Fatores de Risco para a DCPO
Os fatores de risco para a DCPO consistentemente identificados incluem idade avançada e deficiência cognitiva pré-existente. Níveis de educação mais baixos também foram identificados como um fator de risco.16,21
Supõe-se que a anestesia seja um processo completamente reversível; contudo, tem havido cada vez mais dados sobre animais relacionando a exposição a agentes anestésicos com alterações neurodegenerativas persistentes. A importância clínica desses achados em humanos deve ser considerada com cuidado até que sejam confirmadas por dados da mesma espécie.
Há múltiplas teorias para a etiologia da DCPO que não foram validadas por testes clínicos até este momento, incluindo hipoxemia intraoperatória, hipotensão arterial, e trombos ou êmbolos.
Não houve diferença entre a incidência de DCPO em pacientes submetidos a anestesia regional em comparação à anestesia geral.16,22 Uma hipótese para explicar isso envolve alterações neuronais devidas a estímulos nocivos associados à cirurgia, em vez de um efeito de droga anestésica.
Avaliações de fatores genéticos identificaram a apoproteína E como um potencial mediador em pacientes sob risco de desenvolver DCPO. A apoliproteína E está envolvida na recuperação de lesão do sistema nervoso central, e a presença do alelo E4 é implicada no desenvolvimento da DCPO.16
RESUMO
O delirium é uma condição neuroinflamatória caracterizada por desatenção e nível instável de consciência. O delirium é uma das principais causas de morbidade e mortalidade preveníveis. Exames e diagnóstico precoces têm demostrado reduzir a gravidade e duração do delirium.
Estratégias anestésicas essenciais para a prevenção do delirium incluem evitar ou minimizar a dosagem de medicamentos de alto risco, incluindo os benzodiazepínicos e anticolinérgicos, e minimizar o tempo de jejum de fluidos. Há evidências sugestivas que apoiam o uso de monitoramento da profundidade da anestesia. As evidências atuais não apoiam o uso de drogas anestésicas ou de uma modalidade de anestesia específicas; contudo, há evidências sugestivas acerca do papel da dexmedetomidina.
A disfunção cognitiva pós-operatória refere-se a uma deterioração na cognição temporariamente associada à cirurgia, conforme quantificada por testes neuropsicológicos. A nomenclatura e classificação desta condição continuam a evoluir, e tem havido trabalhos significativos para alinhar as literaturas geriátrica e anestésica acerca desta condição. A idade, deficiência cognitiva pré-existente, baixo nível educacional, e suscetibilidade genética foram identificados como fatores de risco para a DCPO. Há evidências insuficientes para se recomendar técnicas anestésicas específicas para a prevenção desta condição.
REFERÊNCIAS
- Inouye S, Westendorp R, Saczynski J. Delirium in elderly people. Lancet. 2015;383:911-922.
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. 5th ed. Arlington, VA: American Psychiatric Association; 2013.
- Robinson T, Eiseman B. Postoperative delirium in the elderly: diagnosis and management. Clin Interv Aging. 2008:3;351- 355.
- Bellelli G, Morandi A, Davis D, et al. Validation of the 4AT, a new instrument for rapid delirium screening: a study in 234 hospitalised older people. Age Ageing. 2014:44;496-502.
- Marcantonio E, Ngo L, O’Conner M. 3-D CAM: derivation and validation of a 3-minute diagnostic interview for CAM- defined delirium. Ann Intern Med. 2014;161(8):554-561.
- Ely EW, Margolin R, Francis J. Evaluation of delirium in critically ill patients: validation of the Confusion Assessment Method for the Intensive Care Unit (CAM-ICU). Crit Care Med. 2001;29(7):1370-1379.
- Cerejeira J, Firmino H, Vaz-Serra A. The neuroinflammatory hypothesis of delirium. Acta Neuropathol. 2010;119:737-754.
- American Geriatrics Society Expert Panel on Postoperative Delirium in Older Adults. Postoperative delirium in older adults: best practice statement from the American Geriatric Society. J Am Coll Surg. 2015;220:136-148.
- Aldecoa C, Bettelli G, Bilotta F. European Society of Anaesthesiology evidence-based and consensus-based guideline on postoperative delirium. Eur J Anaesthesiol. 2017;34:192-214.
- Radke F, Franck M, Lendner J, et al. Monitoring depth of anaesthesia in a randomized trial decreases the rate of postoperative delirium but not postoperative cognitive dysfunction. Br J Anaesth. 2013;110:98-115.
- Chan M, Cheng B, Lee T. BIS-guided anesthesia decreases postoperative delirium and cognitive decline. J Neurosurg Anesthesiol. 2013;25:33-42.
- Pandharipande P, Cotton B, Shintani A. Prevalence and risk factors for development of delirium in surgical and trauma intensive care patients. J Trauma. 2008;65:34-41.
- Avidan MS. Intraoperative ketamine for prevention of postoperative delirium or pain after major surgery in older adults: an international, multicentre, double-blind, randomised clinical trial. Lancet. 2017;390:267-275.



