区域麻
本文要点:
- 了解晚期肝病患者的复杂病理生理、共患病和多器官并发症是成功的关键。
- 在肝移植手术的不同阶段,麻醉有相应的独特挑战。
- 警惕和事前做好准备是防止术中严重不良事件发生的关键。
简介
原位肝移植是治疗晚期肝病患者的首选治疗方法。在美国,酒精性肝硬化是晚期肝病最常见的病因,而病毒性肝炎(丙型肝炎,其次是乙型肝炎)是最常见的移植指标。 其他移植的适应症包括:肝肿瘤、原发性胆汁性肝硬化、原发性硬化性胆管炎、一些代谢和血管疾病,以及急性肝衰竭(最常见的原因是对乙酰氨基酚的毒性)。主要的肝硬化病因将因地理位置而异。
由于可用于移植的器官数量有限,尸体的供体移植在3个月内根据其死亡风险分配给病人(图1)。 这种风险已经被量化了,使用了终末期肝病(MELD)的模型,它的范围从6到40,从血清胆红素、INR和血清肌酐中计算出来。MELD评分被进一步修改,以考虑患者的低钠血症,这一水平被证明比传统的MELD评分更具有预后价值。 肝细胞癌和肺动脉高压的患者均不能单纯参照该评分。对于有这些症状的病人来说,要想取得成功,他们需要在肝功能恶化之前进行移植。尽管标准的MELD评分较低,但对这组患者的标准的修改增加了他们接受移植的机会。
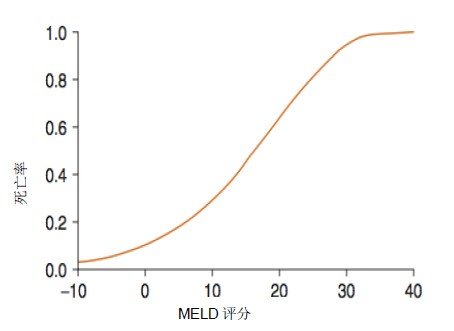
图1:MELD评分和3个月死亡率之间的关系。(Wiesner RH, McDiarmid SV, Kamath PS等人。MELD和PELD:生存模型应用于肝脏分配。肝脏移植手术。2001)
术前注意事项
终末期肝病患者具有复杂的多器官病理生理学,这对麻醉师有许多影响。移植前评估的主要目标是建立患者承受手术压力的能力,这需要一个多学科的团队方法(麻醉医生,外科医生,危重病学专家,肝脏病学专家等)。多学科规划、协调和合作(包括术前、术中和术后)的范围和重要性是肝移植手术的独特和复杂的因素之一。因此,在对这些患者进行术前评估时,基于系统的方法是必不可少的。
神经病学
大量肝硬化患者可能出现肝性脑病。尽管确切的机理尚不清楚,但据信,它与通过功能失调的肝脏进入系统循环的氨水平升高有关。感染、胃肠出血和/或低钠血症可进一步加重脑病的程度。监测和评估病人在意识和认知上的波动可以用 West Haven的标准来评分(图2)。在严重的急性肝衰竭的情况下,病人可能有严重的脑水肿,这需要作为其围手术期管理的一部分。

图2:West Haven精神状态半定量分级标准
(肝脑疾病定义、命名法、诊断和量化:1998年维也纳胃肠病学第11届世界大会工作的最后报告)
血液学
显而易见,患有精神疾病的病人会出现精神错乱。出血量增加是由于凝血因子的数量不足,以及血小板减少症和纤维蛋白原血症。在Von Willebrand的因素中,Ⅷ因子和蛋白C的减少也导致了高凝血状态。由于凝血的复杂紊乱,血栓弹性成像(TEG)或血栓性测定法(ROTEM)是治疗肝移植患者的血液静态复苏和稳定的宝贵的护理工具。 在利用这些技术的中心,对其使用和解释的工作知识至关重要。
在晚期肝病患者中常见的血小板减少症被认为是继发性脾源性和通过血管内凝血来消耗血小板。由于信号转导的缺陷和凝血素和二磷酸腺苷(ADP)的内在缺陷,残留在血液循环中的血小板往往功能失调。
虽然看似违反直觉,但不建议进行术前血小板输血以纠正血小板减少症,因为输血后的血小板也会被隔离在受者的脾脏内,从而产生有限的效果,增加血栓事件的风险。移植后输血将会在肝移植术后进行讨论。
记住:凝血病和血小板减少症的联合紊乱会增加出血和血栓形成的风险。
心脏
肝硬化的心血管变化与败血症相似:心动过速,心脏输出增加,平均动脉压力低,全身血管阻力低。这些生理变化是由于一氧化氮和内源性大麻素等血管扩张物质的增加(或减少肝脏清除)造成的。在肝硬化中看到的门脉高压最终导致了系统性分流和超动态循环的发展,从而增加了静脉负荷。由于心脏并发症在肝移植的围手术期发病率中占很大比例,如果患者有2个以上心脏风险因素,大多数中心通常会进行心功能测试。
硬化病人也可能发展成肺性高血压,其特点是肺动脉高压大于25 mmHg,而肺血管阻力则为240dyn/cm5。 术前超声心动图对评估心肌功能障碍和肺部高血压筛查至关重要。在确诊(或高度怀疑)肺动脉高压的患者中,任何异常都应通过核压力测试或右心导管检查来评估。 右心导管术是区分肺静脉高血压(这是常见的,没有预后意义的)的主要方法。
由于肝移植的显著发病率和肺外高压的患者,任何确诊为肺动脉高压的患者都应进一步评估,并考虑进行最优化的尝试,然后再评估是否适合于原位肝移植(OLT)(图3)。
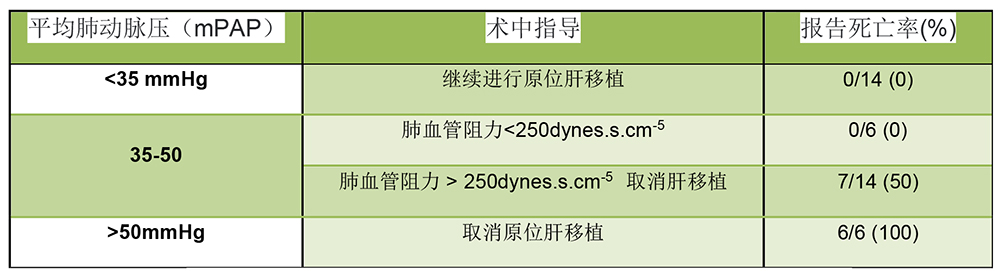
图3 梅奥诊所现行临床中关于肺高血压患者肺血流动力学的指导方针 (Runo, J. “肺动脉高压患者的肝移植术”临床肝病 , 2014年9月)
肺
在肝硬化的患者中,腹水的积累可能会引起更大的横膈压力和限制性的肺生理变化。此外,腹水过多的病人也可能发展出肝水胸(在右侧更常见)。
在低血氧症患者(PaO2<60 mmHg)中,应该怀疑肝肺综合征的诊断,他们没有心脏疾病的证据。肝肺综合征患者往往有明显的肺血管扩张,并有延迟的分流(超声心动图诊断),导致大的肺泡动脉氧梯度(大于15-20mmhg)和呼吸暂停(直立姿势下的呼吸困难,躺下后缓解)。肝移植的唯一权威疗法是肝移植。然而,肝肺综合征的存在降低了肺的储备并进一步增加围手术期发病率。
血管
大多数的肝移植患者至少会有部分门脉高压,被定义为肝静脉门静脉梯度为5 mmHg。这是由于肝内血管阻力增加和门静脉血流量增加引起的,这增加了门静脉和肝静脉之间的压力梯度。通过静脉曲张的抵押将随后形成以减轻这种压力。然而,随着门脉高压恶化,肝脏会产生过多的内源性血管舒张药,导致内脏血管扩张,增加门静脉流量,并进一步加剧门脉高压。
肾脏
晚期肝硬化患者经常出现严重的低血钠血症。低钠血症是增加抗利尿激素(ADH)分泌的副作用,导致腹水和水肿恶化。另一种选择是过度利尿,患者也可能出现低血尿症。随着肝硬化的发展,系统性血管阻力的减少可能导致肾素-血管紧张素系统的补充激活,导致肾低灌注。这种肾脏低灌注可导致肝肾综合征,如图4所示。

图4:肝肾综合征的诊断
与肾前性氮血症患者相比,肝肾综合征患者对1.5 L液体的刺激没有反应。肝肾综合征的唯一权威疗法是肝移植。
术中注意事项
肝移植患者的术中管理是在麻醉学领域中最复杂的一种。在整个手术过程中,患者生理状态极度混乱,加上快速的血流动力学紊乱,需要经过仔细规划和协作。
设备和监护
- 监护 包括标准ASA监护;5导联心电图,脉搏血氧测定,无创血压,和温度监测。
- 有创动脉血压: 许多医疗中心通常使用在2个地点(2个桡动脉,或桡动脉和股动脉)的动脉线,因为需要频繁的抽血和持续的血流动力学监测。
- 中心静脉置管: 中心静脉置管 对于检测右房压进而管理血管活性药物
十分重要。 - 肺动脉置管: 它们的使用因当地的实践而异,但许多中心发现它们在患有肺高血压的病人中是非常重要的。
- 静脉通路: 大量和快速的损失需要确保足够的静脉通道。首选的方法在不同的中心(引体鞘,大口径外周静脉输液设备,快速输液导管等)之间有所不同。 应该特别注意确保有不止一个点的静脉入路,并且避免在横膈膜(股/下肢通道)下使用,因为通过下腔静脉(IVC)的通道可能被夹住或者是出血的来源。

- 经食道心脏超声: 该技术目前被用于更频繁的使用,以帮助评估心肌功能、下腔静脉重建的充足性和体积状态。
- 加温装置: 体温管理的多种模式是必不可少的,有几种暖化装置通常用于防止体温过低。
- 血栓弹力描记法 (TEG):由于在整个手术过程中,由于广泛的凝血功能紊乱,TEG是一种非常宝贵的工具,可以指导有效的血液制品和因子的输注。
- 快速输液:由于这些手术中大量失血,快速输液设备是非常重要的,应该作为护理标准加以利用。
- 血液回收: 大量的失血为使用术中血液回收创造了一个理想的环境。使用血液回收也可以帮助解决与输血有关的高钾血症。即使在肝细胞癌的病例中,也有越来越多的共识认为血液回收和再次输血可以使用。
- EEG监测: 该监测可能在肝移植过程中起作用,但在脑病患者中,大脑活动(EEG)普遍减缓,在提倡常规使用之前需要更多的证据。
麻醉诱导
对于腹水、最近的食物摄入或对胃的怀疑,必须考虑快速的诱导。由于在肺脏中普遍存在的限制性肺生理学,预计功能储备能力(FRC)以及去饱和的时间显著减少。 从药理学上讲,晚期肝病患者的分布更广,但血清蛋白水平降低,肝脏提取减少,肾脏排泄减少。综合起来,这些生理变化使大多数麻醉药物的药动学变得不可预测。
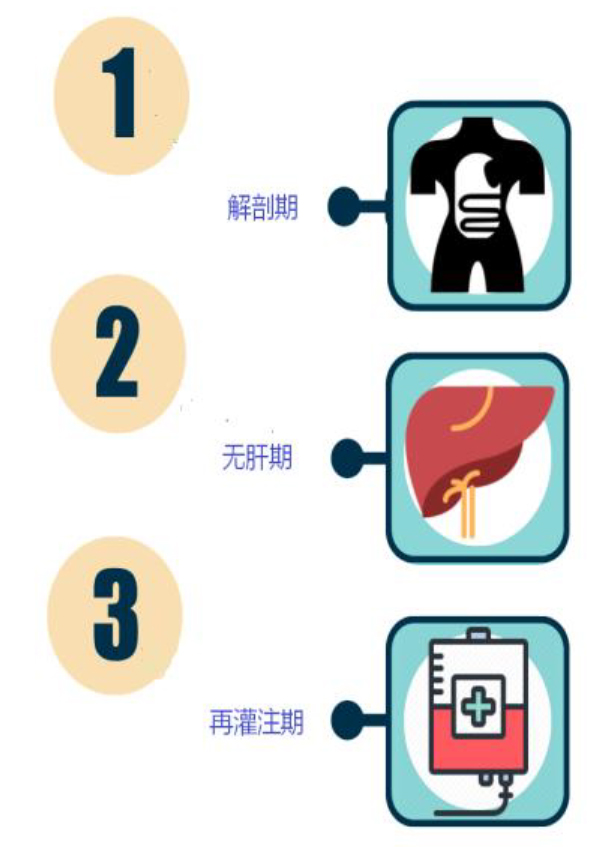
手术阶段
肝移植手术分三个阶段: 解剖期 (外科医生做切口,排出腹水并准备移除不正常的肝脏), 无肝期 (肝血管被阻断直至肝脏移植前), 再灌注期 (随着门静脉吻合术的完成和移植肝的再灌注). 以下将详细描述每个阶段。.
解剖期
手术的这一阶段从切口开始,末端是肝血管的夹紧(肝动脉、门静脉、肝和肝下腔静脉)。在有大量腹水的病人中,排出腹水会导致严重的低血压,需要进行积极的液体复苏。血管张力可以通过晶体、白蛋白和血液制品来实现。应避免需要肝脏代谢的晶体,如乳酸环等。含钾溶液在高钾血症患者中也不是一个好的选择。
在解剖阶段,麻醉的重点是维持血流动力学稳定性,解决凝血病,以及在肝移植阶段的准备过程中管理电解质。在切除本地肝脏之前,患者必须进行血流动力学的优化,以适应肝切除所必需的主要血管夹闭(这与用于重新吻合下腔静脉的技术不同)。
夹闭下腔静脉(IVC)的标准技术导致了前负荷的极度损失,随后出现了低血压。这种夹闭技术的优化需要包括容量负荷、血管活性药物的管理和低钙血症的校正。如果患者不能耐受IVC钳,则可以使用背载技术(图5a和5b)或静脉旁路(图6),这两种方法都能在肝切除术中更好地保存前负荷。
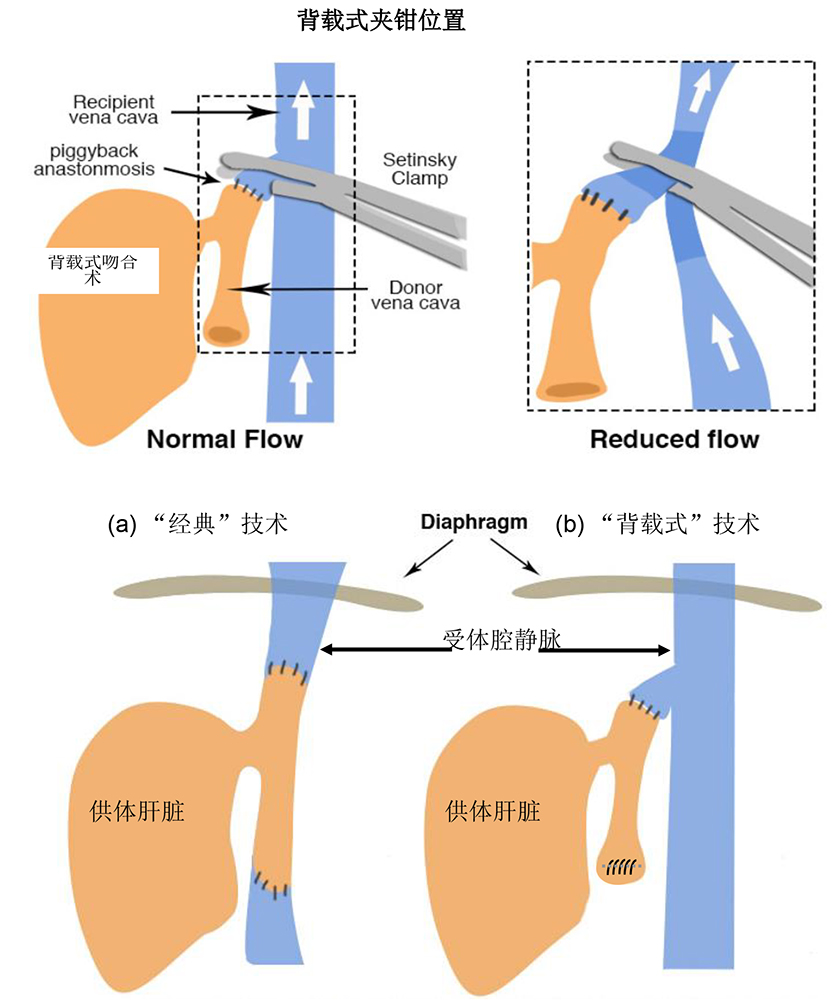
图5B 肝脏移植中常见的吻合变异。(a)传统技术中双腔吻合术。(b)在肝静脉残肢中保存后肝腔静脉和吻合术的背载式技术
无肝期
从手术角度说,无肝期包括切除病损肝脏和解剖重建移植肝脏直至再灌注之前。
在该手术阶段,病人(特别是背载技术或传统的吻合术)本质上是低血容量的,因为通过IVC的静脉回流是部分或完全不存在的。适量的液体复苏可能是必要的,但是管理通常包括用血管加压素和正性肌力药(如去甲肾上腺素)来维持血液动力学。在这个阶段通过过度的液体复苏来解决低血压通常会导致严重的充血,一旦新的肝脏被完善,并且重新建立静脉回流。这种高血容量不仅对心肺功能有不利影响,而且还会导致移植肝的充血。
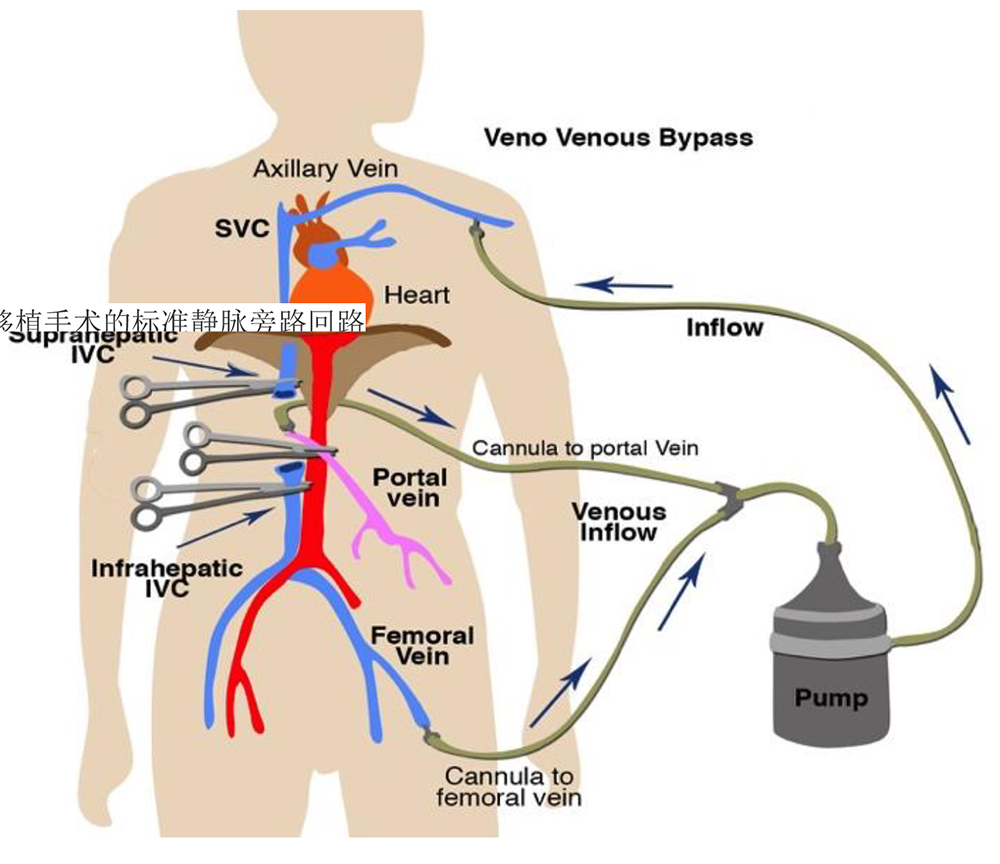
图6肝移植手术的标准静脉旁路回路
一旦所有的血管都被钳住,所有的全身肝脏功能就停止了。虽然在功能上是肝脏,但病人可能会迅速恶化酸中毒和低钙血症(由于缺乏乳酸和柠檬酸代谢)。酸血症和无尿症会导致高钾血症增加,在准备肝再灌注时必须积极治疗。
治疗高钾血症和酸中毒可以在早期开始,使用利尿剂,持续肾脏替代疗法,并尽量减少输血,以及在细胞保护装置中清洗血液制品以减少钾负荷。随着移植肝的再灌注越来越近,短暂的高钾血症可以进一步与胰岛素、葡萄糖和碳酸氢盐的注入相抗衡。急性酸中毒可通过过度通气进一步稳定。
现有的凝血功能异常会逐渐恶化,与无肝期的长度成比例,特别是在有酸中毒、体温过低和电解质失衡的生理紊乱的情况下。
移植肝的血管吻合是肝移植阶段的最后一步。这些血管通常在下列时间序列中连接:肝下腔静脉,基础肝下腔静脉,门静脉,肝动脉,然后胆管。
再灌注期
在移植物再灌注之前,IVC没有夹闭,因此有前负荷能回到心脏。移植肝脏的再灌注从门静脉松开时开始。在不夹紧的情况下,从阻塞的门静脉循环中脱去血液,炎症介质(如白介素-6和TNF α、钾、氢离子和肝内冷液成分),以及不同数量的栓塞材料迅速进入病人的血液循环。这些缺血性成分通常会导致血流动力学不稳定,血压、心率、全身血管阻力和心脏输出突然降低。 这些急性的生理变化会迅速导致肺动脉高压和右心衰的恶化。在再灌注后的前5分钟内,平均动脉血压持续下降30%,持续时间超过1分钟,这被定义为后再灌注综合症(PRS)。随着长期的冷缺血,PRS的风险会相应增加。关于高钾血症,需要特别提及。在这个阶段,钾的快速增长是很常见的,而且很容易导致心脏骤停。对高钾血症的快速治疗是必须的,并且在移植的这一阶段对心电图的改变应当进行密切的监测。
为了预先将后再灌注综合症的风险降到最低,请考虑以下几点:
- 预防性地补充钙以纠正低钙血症 2) 碳酸氢钠或三-羟甲基氨基甲烷(THAM)注入调节pH值
- 应用强心药以及缩血管药物维持循环稳定
在这一阶段,必须保持警惕和与外科医生的密切沟通。应该注意快速诊断和治疗心律失常(很容易导致心脏骤停)和低血压。
新肝期
在再灌注后,其余的血管吻合必须完成,包括肝动脉和胆管。使用通常是类固醇的免疫抑制剂是很重要的。在不同的医疗机构会有所不同,这通常是在肝脏的再灌注之前或刚开始时进行的。
在新肝期,新肝脏的功能是可变的,因此麻醉医生必须仔细监测和适当治疗肝功能恢复时的酸中毒、凝血病和低体温。肝移植的最后一步是吻合胆管,在此之后,腹部被关闭,病人被送往重症监护室(ICU)。拔管通常是在ICU的早期,但这种做法在不同的医疗中心之间是不同的,而且主要取决于患者的病情。
术后注意事项
确定移植肝是有功能的,对于指导病人的康复和确保移植肝脏的正常生理功能是很重要的。移植肝脏发挥功能的早期迹象包括:由于新陈代谢的增加,身体温度的升高,糖原性增强,凝血病正常化,胆汁分泌,以及乳酸盐的清除。超声检查通常在手术后立即进行,以确认肝脏和门静脉血管功能良好。
临床医生必须保持警惕,以监测血管并发症(包括静脉和动脉),因为它们很容易危及移植肝的存活。如果新肝脏的功能不足或缺乏,患者可能需要继续输血和凝血因子,通过肾脏替代疗法纠正酸中毒,以及血管加压素支持。
了解肝移植的复杂生理变化和解剖学变异是所有麻醉医师的宝贵工具,无论他们实际参与了肝移植手术的任何部分。在肝移植的短而密集的时间内发生的复杂的生理变化以及其中的细微差别,是研究和理解各种环境中发生的肝脏生理和病理生理变化的极佳模板。
总结
- 肝移植末期肝病患者具有复杂的生理和代谢紊乱,需要在术前进行量化和优化。
- 术前心脏评估对于风险分层和生理优化至关重要。
参考文献和拓展阅读
- Moitra V. Chapter 16: Liver Transplantation. Yao and Artusio’s Anesthesiology: Problem-Oriented Management Eighth Edition; 369-388
- Wagener G. Liver Anesthesiology and Critical Care Medicine. New York, NY: Springer New York; 2012.
上海交通大学医学院附属瑞金医院
翻译 审校 陆肖坚



