Paediatric Anaesthesia
问题
在开始之前,请尝试回答以下问题。答案在文章末尾可以找到,并且附有解释。请回答是或不是
- 食物消化在健康受试者择期手术中会增加肺部误吸的风险通过:
- 增加胃残留量
- 降低胃pH
- 增加胃排空
- 食管括约肌扩张
- 存在食管裂孔疝
- 缩短禁食持续时间的优点是:
- 胃残留量不增加,胃pH值下降
- 安全和改善患者的健康
- 预防低血糖
- 提高患者依从性
- 减少术后恶心呕吐
- 清饮包括:
- 水
- 没有果肉的果汁
- 清茶和清咖啡
- 牛奶
- 冰棍
关键点
- 术前禁食通过允许胃排空的时间来降低肺部误吸的风险。
- 6个月以下婴儿由于胃内压较高,胃食管括约肌收缩性差,因此喂养后的反流是很常见的。
- APAGBI共识指南目前建议对儿童使用“2-4-6规则”。
- 最近的一项研究表明,在术前服用清饮的儿童,误吸风险较低
介绍
术前禁食,其定义为在全身麻醉或镇静前几小时限制食物和液体摄入,是围手术期患者安全的基石之一。麻醉或镇静通常会导致呼吸道堵塞,咳嗽和吞咽反射的抑制,胃内容物反流或呕吐使患者面临肺部误吸,肺炎甚至死亡的危险1-3。特别是母乳或婴儿配方奶粉的误吸可能会严重损害肺部2。
受试者在手术前禁饮食,以允许胃排空,从而降低肺部误吸的风险4。然而,长时间的禁食可能导致痛苦,疲劳,烦躁,脱水和生化或代谢紊乱。最近观察到,术前禁食持续时间的减少不仅对患者来说是安全的,而且还改善了患者的依从性,合作性和身体状况1。
术前儿童需要的食物和液体的量和种类随年龄不同而变化。新生儿(不到一个月大的婴儿)需要经常喂牛奶(母乳,非母乳或配方),以防止饥饿,口渴和低血糖,而青少年(12至18岁的儿童)的生理需求与成年人相似。手术前儿童通常减少食物和液体,以减少麻醉期间误吸的风险2。
肺部误吸的危险因素
进行择期手术的健康受试者,食物和液体消化可增加肺部误吸的风险的机制是:
- 残余胃容量增加
- 降低胃pH
- 降低食管括约肌的功能
禁食旨在克服这三个方面5。然而,对于胃容量和pH值缺乏清晰的目标。基于灵长类动物研究,主观的将临界值定义为pH大于2.5且体积小于0.4ml/kg,这些指标目前仍在争论,一些研究人员认为胃酸性比胃容量更具有误吸相关性2,而另一些仍然以胃排空为标准。
胃内液体的排空是一种指数消除过程,类似于药物消除,因此胃不会完全排空或充满,胃容积实际上可能不是肺部误吸的关键指标5。相反,误吸的三个最重要的危险因素是:
- 急症手术
- 浅麻醉或未预料的应激反应
- 上消化道或下消化道异常状态5
6个月以下的婴儿胃内压较高,胃食管括约肌功能较低,所以反流很常见。由于保护性气道反射活动较少,吸入诱导期间反流可能性进一步增加,使婴儿患肺部误吸的风险更高5。然而,在年龄较大的儿童中,反流风险和误吸发生率较低2。
减少禁食时间的优点
儿童,特别是婴儿长时间禁食可导致脱水,低血糖,低血容量,低血压和其他一些代谢并发症4。婴幼儿能量储备有限6,长时间禁食后儿童变得烦躁5。近年来,鉴于患者常常饥饿的时间比推荐的时间长得多,这种情况引起了是否需要长时间禁食的必要性争论。
理想情况下,孩子不应该长期处于不必要的饥饿状态,指南应该提示何时应该给予吃东西,而不是最短的饥饿期。这对于进饮尤其重要。
根据目前的观察,择期手术的儿童通常在手术前2小时可以摄入清饮,尽管有些中心对于清饮允许更宽松的空腹时间(见表1)5-7。
英国和爱尔兰儿童麻醉医师协会(APAGBI)2007年度会议给出的指导意见建议对儿童使用“2-4-6规则”,即对于6个月以下的婴儿术前2小时为禁饮时间,术前4小时为母乳摄入,术前6小时为儿童配方奶粉/固体摄入。尽管鲜果汁或水制成的冰棒可以被认为是液体,但甜食和棒棒糖被认为是固体食物,5。一些中心可能对小于6个月的婴儿采用更短的禁食禁饮时间,这取决于遵循哪些指南。
缩短禁饮禁食时间的优点有很多。在禁饮禁食时间缩短的情况下,不增加残余胃容积,也不引起胃pH降低6。现在这已经被证明是安全的,同时能改善患者健康状况,减少手术后恶心呕吐1,降低低血糖和血容量不足的风险8,并且有助于诱导麻醉的平稳6。研究表明,与禁食超过6 h的人相比8,在手术前2 h允许服用液体的儿童可以减少口渴和饥饿的感觉,儿童自身更加舒适也更为配合。最后,避免了术前静脉输液,提高了患者护理的成本效益7。
建议母乳和配方奶的禁饮时间要长于清饮的时间,母乳需要4小时,配方奶需要6小时8。牛奶是液体乳液,但其消化后会在胃中形成凝乳,因而表现得更像固体。母乳喂养每2-3个小时需要禁食更长时间(> 4小时),因为母乳含有大量的脂肪,可延长胃排空7。配方奶或非母乳的胃排空时间更长8。最令人担忧的是,误吸母乳或配方奶将会造成严重的肺损伤7。
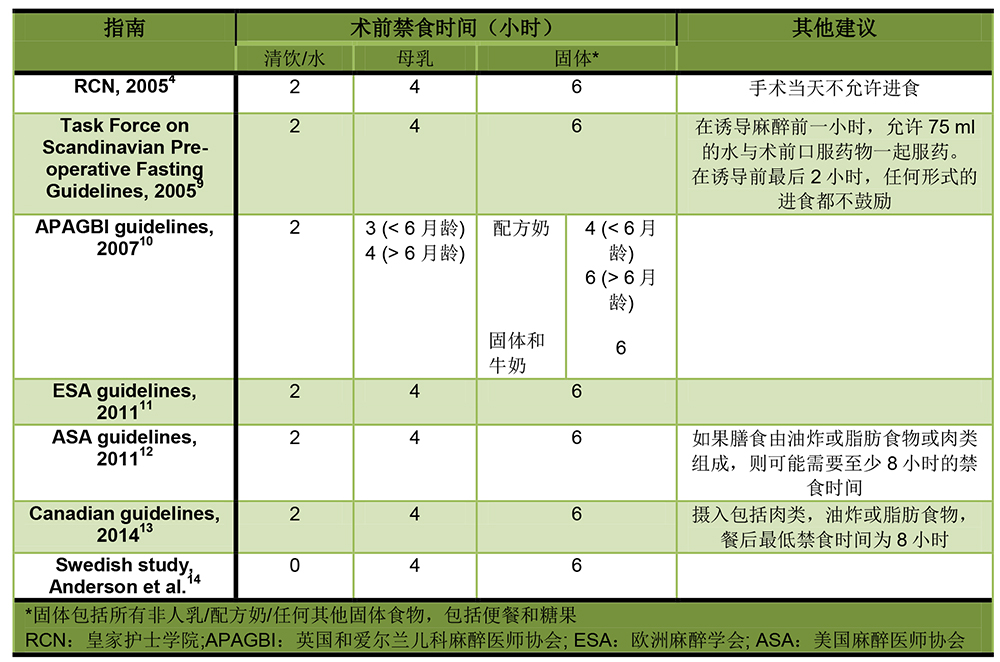
Table 1: 儿科术前禁食建议摘要
新证据
在瑞典最近的一项研究中,Anderson等人证实直到进入手术室前儿童都可以摄入液体,而这种做法并没有增加吸误吸的风险。回顾性评估了2008-2013年的儿科手术,在超过10,000例麻醉病例中,只有3例患者有吸入性肺炎的记录。此外,没有一例需要取消手术,使用呼吸机或进入重症监护室。作者推荐0-4-6治疗方案,而不是2-4-6治疗方案,用于儿科年龄组的术前禁食13。作者认为,这种做法的优点是14-15:
- 正常的孩子不再有脱水和低血糖的风险
- 改善患者合作性和依从性
- 解决了由于频繁变化的手术安排而导致的精确管理禁食时间的困难,这是通过让孩子在手术之前摄入液体来克服的
当前实践中的存在的问题
虽然各团体已经出版了关于术前禁食的指导方针,但临床实践进展缓慢3。在Emerson的一项调查中,只有约75%的儿科麻醉医师允许儿童在术前至少两个小时饮用清饮。而在母乳,配方奶和其他固体食物方面,实践模式更为多样化16。有时候,麻醉医师允许在比准则建议更接近手术时间内摄入牛奶17。这些观察结果表明,术前禁食做法缺乏统一性。实际上,儿童术前禁食时间通常超过建议范围。
总结
实际困难可以通过根据一些公开发表的证据以及当地麻醉医师和病房护士一致意见制定地方政策来克服。以证据为基础和以病人为中心的方法是很重要的,定期审查这些方法及早发现不合适的地方。0-4-6方案可能是常规儿科麻醉实践中术前禁食的有前途的方法,但需要进行本地审核,以确保在引入更自由的方法来解决饥饿问题时不会出现意想不到的后果。
答案
- 食物消化在健康受试者择期手术会增加肺部误吸的风险通过:
- 对
- 对
- 错:胃体积会因为胃排空的加快而缩小,降低误吸的风险
- 对
- 对
- 缩短禁食持续时间的优点是:
- 对
- 对
- 对
- 对
- 对
- 清液包括:
- 对
- 对
- 对
- 错: 牛奶,乳液,通过在胃中形成凝乳,在消化后表现得更像固体
- 对
REFERENCES AND FURTHER READING
- Hamid S. Pre-operative fasting- a patient centered approach.BMJ Qual Improv Report. 2014; 2.
- Brady MC, Kinn S, Ness V, O’Rourke K, Randhawa N, Stuart P. Preoperative fasting for preventing perioperative complications in children. Cochrane Database of Systematic Reviews 2009, Issue 4. Art. No.: CD005285. DOI: 10.1002/14651858.CD005285.pub2.
- Arun BG, Korula G. Preoperative fasting in children: An audit and its implications in a tertiary care hospital. J Anaesthesiol Clin Pharmacol. 2013;29:88-91.
- Perioperative fasting in adults and children. An RCN guideline for the multidisciplinary team. 2005.
- Andersson H, Zaren B, Frykholm P. Low incidence of pulmonary aspiration in children allowed intake of clear fluids until called to operating suite. Pediatric Anesthesia . 2015;25(8): 770-777.
- Levy DM. Pre-operative fasting—60 years on from Mendelson. Contin Educ Anaesth Crit Care Pain. 2006;6(6):215-218.
- Meurling S. Paediatric aspects: no fasting in children? Scand J Nutr. 2004;48(2):83.
- Crowley M. Preoperative fasting guidelines. 2015. Available at: http://www.uptodate.com/contents/preoperativefasting- guidelines. Accessed on October 28, 2015.
- Søreide E, Eriksson LI, Hirlekar G, Eriksson H, Henneberg SW, Sandin R, Raeder J; (Task Force on Scandinavian Pre-operative Fasting Guidelines, Clinical Practice Committee Scandinavian Society of Anaesthesiology and Intensive Care Medicine). Pre-operative fasting guidelines: an update. Acta Anaesthesiol Scand. 2005 Sep;49(8):1041-7.
- APA consensus guideline on perioperative fluid management in children: V 1.1 September 2007.
- Smith I, Kranke P, Murat I, Smith A, O’Sullivan G, Søreide E, Spies C, in’t Veld B; European Society of Anaesthesiology. Perioperative fasting in adults and children: guidelines from the European Society of Anaesthesiology. Eur J Anaesthesiol. 2011 Aug;28(8):556-69.
- An Updated Report by the American Society of Anesthesiologists Committee on Standards and Practice Parameters: Practice Guidelines for Preoperative Fasting and the Use of Pharmacologic Agents to Reduce the Risk of Pulmonary Aspiration: Application to Healthy Patients Undergoing Elective Procedures. Anesthesiology. 2011;114(3):495-511.
- Merchant R, Chartrand D, Dain S, et al. Guidelines to the Practice of Anesthesia–Revised Edition 2014. Can J Anaesth 2014; 61:46-71.
- Anderson H, Zaren B, Frykholm P. low incidence of pulmonary aspiration in children allowed intake of clear fluids until called to the operating suite. Paediatr Anaesth. 2015 Aug;25(8):770-7.
- Ragg P. Let them drink! Paediatr aanesth. 2015 Aug;25(8):762-3.doi: 1111/pan.12710
- Emerson BM, Wrigley SR, Newton M. Pre-operative fasting for paediatric anaesthesia. A survey of current practice. Anaesthesia 1998;53(4):326-30.
- Hofer C, Tucci M, van Gessel E, Alon E, Zollinger A. Is traditional preoperative fasting policy changing? Results of a Swiss survey on current practice. European Society of Anaesthetists Proceedings. 2001:8-9 (A30).



