Obstetric Anaesthesia
问题:
在阅读文章之前,尝试回答下列问题。文章末尾附有问题的答案和解析,请回答“正确”或“错误”:
- 1. 关于脊柱侧凸:
- a.青少年特发性脊柱侧凸是最常见的亚型,10-16岁的青少年中有1-3%受其影响
- b.Cobb角是脊柱侧凸的测量指标
- c.Cobb角的测量基于体格检查
- d.男性比女性更易受其影响
- e.术前早期评估与检查意义重大
- 2.脊柱侧凸患者可能存在的生理学和解剖学改变包括:
- a.阻塞性肺疾病
- b.呼吸道解剖改变
- c.左心室肥厚
- d.肺动脉高压
- e.肺源性心脏病
- 3.关于合并脊柱侧凸病史患者行椎管内麻醉:
- a.由于发生神经损伤风险高,椎管内麻醉为此类患者禁忌
- b.手术矫正脊柱侧凸会带来额外挑战
- c.与单次腰麻相比,硬膜外麻醉在提供充分阻滞方面效果更佳
- d.一般不选用硬膜外镇痛为这类患者实施分娩镇痛
- e.超声引导技术可起到辅助作用
关键点
- 据报道,脊柱侧凸的总体发病率约为2%;青少年特发性脊柱侧凸是最常见的类型
- 合并脊柱侧凸病史的患者需进行全面的麻醉前评估
- 无论是否进行过矫形,脊柱侧凸患者解剖结构的改变会给椎管内操作带来困难,并可能造成麻醉与镇痛效果的不完全
简介
脊柱侧凸(scoliosis)在人群中的总体发病率约为2%,其中女性比例较高。因此对于从事产科麻醉工作的医生来说,熟悉脊柱侧凸的意义并知晓如何在安全的基础上优化麻醉管理至关重要1, 2。本文对脊柱侧凸患者可能合并的独特的解剖学及生理学改变做一概述,分析了合并脊柱侧凸或既往接受过脊柱手术的产妇实施椎管内麻醉的可行性,并讨论了其中可能存在的挑战及并发症。此外,本文阐述了椎管内麻醉的优化方案,包括超声引导技术辅助椎管内麻醉等。
什么是脊柱侧凸?
脊柱侧凸的定义是“脊柱的侧向弯曲”(如图1)。“scoliosis”一词源于希腊语,有弯曲之意。脊柱侧凸可分为原发性和继发性(疾病进展所致),其中青少年特发性脊柱侧凸(adolescent idiopathic scoliosis,AIS)是最常见的亚型,约占所有病例的70%1。AIS在10-16岁的儿童中发病率为1-3%1,主要表现为既往无脊柱畸形病史的青少年在青春期阶段出现脊柱的侧向弯曲1。继发性脊柱侧凸的形成受很多因素影响(如表1)。发病率方面女性高于男性,比例约为3.6:11。

表1. 继发性脊柱侧凸的病因4
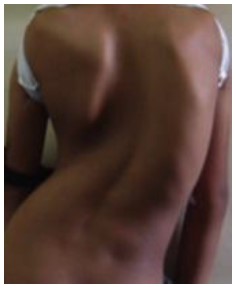
图 1. 脊柱侧凸患者照片3
脊柱侧凸通常根据临床表现进行诊断,但其分级需要借助影像学手段。Cobb角的大小代表着侧方弯曲的程度,通过一张简单的前后位X光片即可测量。Cobb角的测量需要识别脊柱弯曲处以上及以下倾斜最为严重的椎体。过脊柱弯曲上方受影响最重的椎体的上缘和下方受影响最重的椎体下缘各做一平行线,二者相交形成的角即为Cobb角(如图2)。选择保守治疗或是外科手术,需根据弯曲的程度和进展速度判断2,腰椎Cobb角大于40°及胸椎Cobb角大于50°通常符合手术适应症6。脊柱融合术是最常用的手术方式,其可在预防心肺系统并发症,如肺动脉高压和右心室肥厚方面发挥作用。

表 2. 脊柱侧凸引起的心肺系统异常1
无论是否经受过外科矫形,患有严重脊柱侧凸的患者都可能合并显著的肌肉骨骼系统或心肺系统疾病(如表2)。其也许是脊柱侧凸发生的原因(如肌营养不良或脊柱裂引起的继发性脊柱侧凸),或由脊柱侧凸所引起(如颈弯曲受限或限制性肺功能异常)。这些与该疾病相伴的呼吸道及心肺系统合并症也许会随着妊娠期间机体解剖及生理学改变而发生进一步恶化6。
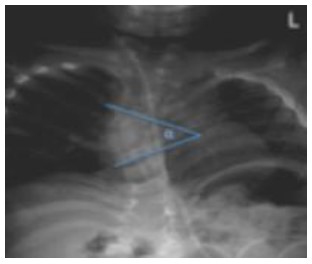
图 2. X光片显示即为Cobb角5
脊柱侧凸患者的全身麻醉
对于脊柱侧凸患者,尽早的术前评估对识别骨骼肌肉系统及心肺系统合并症意义重大。评估内容包括详细询问病史,进行体格检查并参考辅助检查,包括超声心动图及肺功能测试。另外,术前应回顾产妇的脊柱X光片,并与产妇讨论麻醉过程中的注意事项。
由于严重脊柱侧凸会带来显著解剖学及生理学改变,全身麻醉下行剖宫产的孕产妇发病率和病死率高于椎管内麻醉2。但在有些情况下,全身麻醉是更适当的,例如:孕产妇自愿,严重母体心肺系统疾病及椎管内麻醉失败6。
脊柱侧凸患者的椎管内麻醉
脊柱侧凸患者可从硬膜外分娩镇痛中获益,因其在需要手术分娩时可提供麻醉选择。合并脊柱侧凸的产妇手术分娩的风险较高,因头盆不称需行剖腹产或器械助产的概率2.5倍于不合并该病者7。然而,椎管内操作存在潜在技术难题,同时效果可能并不理想。
最近一篇文献综述报道了在103例合并脊柱侧凸的产妇中所做的117次椎管内操作尝试(其中93例经历外科矫形,24例未矫形)2,未矫形组和矫形组硬膜外麻醉的成功率分别为79%和69%。未矫形组主要失败之处在于发生了片状或不对称性阻滞,然而矫形组失败的主要原因是置管困难。总而言之,这项研究显示与不合并脊柱侧凸者相比,为脊柱侧凸患者行椎管内麻醉时虽然可能行更多次尝试或遇到更多难题,但成功率仍较高2。
脊柱侧凸会使定位后正中线(棘突)和椎管内麻醉穿刺间隙(髂棘)2的解剖学标志扭曲。这增加了椎管内操作的困难,延长穿刺时间,增加尝试次数,同时也增加了穿刺失败及并发症的发生率。
在进行任何椎管内操作之前,均应详细询问病史和进行体格检查以了解脊柱侧凸的类型及严重程度。应回顾患者既往影像学检查,若缺乏正规的检查需予以补充。镇痛和/或麻醉的选择及其相关的风险与获益情况应与患者讨论,向其交代椎管内麻醉失败的风险增高是至关重要的,其中包括镇痛不完全,潜在并发症如穿破蛛网膜,高位阻滞和神经损伤的发生率增高等8。
在未进行矫形的患者中,硬膜外腔的中线指向棘突的相对突侧,因此应于弯曲的凸面进针,此处椎体之间空间较大,进针更容易2。
目前已提出以脊柱侧凸程度为基础的,协助指导产妇椎管内麻醉的建议(如表3)。
既往行脊柱手术患者的椎管内麻醉
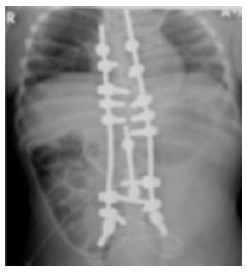
图 3. X光片显示脊柱内固定10
既往行脊柱手术,包括脊柱侧凸矫形手术,并不是椎管内麻醉的禁忌症。然而,由于会带来脊柱解剖结构的改变,脊柱手术会给椎管内麻醉过程带来额外挑战。骨移植物和螺丝钉会引起瘢痕组织和黏连的形成,通往硬膜外腔的径路可能由此变窄或消失。手术也会引起硬膜外间隙扭曲变形,妨碍局麻药物的扩散,引起片状或单侧阻滞2。脊柱融合手术使用的金属棒(如图3.X光片显示脊柱内固定)影响操作前病人体位的摆放,减弱了其脊柱弯曲的程度并阻碍了椎间隙的开放8。在手术部位以上或以下选择间隙进行穿刺可使这些挑战和并发症发生的概率最小化,但仍不能完全排除其可能2。必须根据每位患者的个人情况来评估其是否适合进行椎管内麻醉尝试。
预先存在的神经功能缺失
无论对于已矫形或未矫形的患者,术前已存在的神经功能缺失是椎管内麻醉的相对禁忌症。对合并此类状况的患者实施椎管内麻醉时,穿刺针或导管的放置以及血管升压药引起的神经缺血可能会造成神经的进一步损伤8, 11, 12。如果麻醉医生决定为患者进行椎管内麻醉,那么与患者交代此类风险是很重要的,同时应准确评估和记录操作前已存在的神经功能缺失。实施椎管内麻醉之后,应积极评估和记录神经功能恢复情况,并对任何新发神经功能改变迅速做出反应11。
分娩镇痛
什么是最佳方法?
尽管为合并脊柱侧凸或既往行脊柱手术的产妇行椎管内麻醉是很常见的,但对于选择硬膜外麻醉、腰硬联合麻醉或是单次蛛网膜下腔麻醉仍存争议,目前尚未见对这些技术进行比较的前瞻性随机试验。腰硬联合麻醉或单次蛛网膜下腔麻醉与硬膜外麻醉相比具备一定优势2。脑脊液流出是比阻力消失更可靠的穿刺成功指征。既往的背部手术会形成很多潜在的层次,其会带来虚假的阻力消失感。另外,向脑脊液中注入局麻药物,扩散更为可靠。避开扭曲的硬膜外间隙完全消除了可能引起硬膜外置管失败的因素2, 8。在合并脊柱侧凸的患者中,发生硬膜外置管失败或阻滞不完全时,如果时间允许,单次腰麻甚至蛛网膜下腔置管都是值得考虑的方法。
超声引导下椎管内置管
在脊柱侧凸和既往行脊柱手术的患者中,穿刺前可利用超声技术辅助辨认硬膜外间隙。其优势包括:可用于辨认脊柱中线,估计硬膜外腔深度及预判断进针路径13。成功与否依赖于操作者的技术和经验,所以在用于存在解剖异常的患者之前,在脊柱解剖正常的产妇中加以练习是很重要的。有证据表明超声技术的使用可以提高硬膜外间隙穿刺的成功率,减少尝试次数并提高患者安全性。
硬膜外穿刺困难
为合并脊柱侧凸或既往行脊柱手术的患者行硬膜外麻醉时,最常见的问题是存在片状阻滞或单侧阻滞的可能。若发生此情况,调整患者体位也许比增加局麻药量效果更好2。另一种方法是为患者实施腰硬联合麻醉,在考虑片状阻滞是由既往手术造成的黏连而导致的情况中尤其适用。
硬膜外导管应早期放置,以便在发生紧急情况可能需行剖腹产之前及时调整。
椎管内镇痛替代
众多药物和非药物选择可用于分娩镇痛,但效果均弱于椎管内镇痛。可使用的药物包括吸入N2O/O2(50:50)和快速起效镇痛药如芬太尼或瑞芬太尼(PCA模式)14。也可以使用氯胺酮静脉注射。分娩镇痛的非药物选择包括经皮神经电刺激(TENS)、针灸、穴位按压、分娩球、水浸泡和催眠。这些方法虽不能完全缓解不适感,但可以帮助产妇更好的应对分娩痛。
总结
脊柱侧凸和/或既往接受脊柱手术的患者会给麻醉医生带来显著挑战。术前评估和检查对指导临床决策及识别心血管系统和/或呼吸系统合并症至关重要。虽然存在挑战,但大部分经受或未经受过矫形手术的脊柱侧凸患者依然可以成功实施椎管内麻醉与镇痛。然而尽管做了最大的努力,依然存在无法建立充分区域阻滞而需实施全身麻醉下手术分娩的可能。
问题及回答:
- 关于脊柱侧凸:
- 对:青少年特发性脊柱侧凸(AIS)是最常见的类型,约占全部病例的70%
- 对:Cobb角是脊柱侧凸的测量指标
- 错:Cobb角的测量是基于影像学手段,特别是前后位X光片
- 错:脊柱侧凸在女性中更常见
- 对:考虑相关并发症,尽早术前评估与检查意义重大
- 脊柱侧凸可能存在的生理学和解剖学改变包括:
- 错:严重脊柱侧凸可致限制性肺疾病
- 对:严重脊柱侧凸(及某些引起继发性脊柱侧凸的疾病)会引起气道解剖改变并导致插管困难
- 错:严重脊柱侧凸会导致右心室肥厚
- 对:严重脊柱侧凸会导致肺动脉高压
- 对:严重脊柱侧凸会导致肺源性心脏病
- 关于具备脊柱侧凸病史患者行椎管内麻醉:
- 错:由于全身麻醉存在更高的致死率,椎管内麻醉是更优的选择
- 对:手术矫正脊柱侧凸会遗留瘢痕组织,带来额外挑战
- 错:虽然数据尚未明确,但单次腰麻可为局部麻醉药提供更好的扩散条件,阻滞效果更好
- 错:应早期进行硬膜外置管,以争取排除故障的时间
- 对:超声引导技术可起到辅助作用
参考文献及延伸阅读:
- Gambrall M. Anesthetic implications for surgical correction of scoliosis. AANA 2007;75:277-285
- Ko J, Leffert L. Clinical implications of neuraxial anesthesia in the parturient with scoliosis. Anesth Analg 2009;109:1930-1934
- Image provided by Dr. K. Subba Rao FRCS, a colleague in India
- Janicki JA, Alman B. Scoliosis: Review of diagnosis and treatment. Paediatrics & Child Health 2007;12(9):771-776.
- Image provided by the Washington University St. Louis – Barnes Jewish Hospital Radiology Department
- Veliath D, Sharma R, Ranjan RV, et al. Parturient with kyphoscoliosis (operated) for cesarean section. J Anaesthesiol Clin Pharmacol 2012;28:124-126
- Smith PS, Wilson RC, Robinson APC, et al. Regional blockade for delivery in women with scoliosis or previous spinal
surgery. International Journal of Obstetric Anesthesia 2003;12:17-22 - Ismail S. Editorial View- Labor analgesia for the parturients with scoliosis, prior spinal surgery and spina bifida. http://www.apicareonline.com/editorial-view-labor-analgesia-for-the-parturients-with-scoliosis-prior-spinal-surgery-andspina-bifida/ (accessed on 06/23/16)
- Bowens C, Dobie K, Devin CJ, et al. An approach to neuraxial anaesthesia for the severely scoliotic spine. Br J Anaesth 2013;111:807-11
- Image provided by the Washington University St. Louis – Barnes Jewish Hospital Radiology Department
- Bajaj P. Regional anaesthesia in the patient with pre-existing neurological dysfunction. Indian J Anaesth
2009;53:135-138 - Horlocker T. Regional anesthesia in the patient with preexisting neurologic dysfunction. www.sld.cu/galerias/pdf/sitios/…/regional_anesthesia_neurologic_patient.pdf (accessed on 06/23/16)
- Kwok W, Karmakar M. Spinal and Epidural Block. http://www.nysora.com/techniques/neuraxial-and perineuraxialtechniques/ ultrasound-guided/3276-spinal-and-epidural-block.html (accessed 07/10/16)
- Futernick SB. Nitrous oxide in labor: approval, implementation, and quality consideration. Scholar Archive 2015; paper 3698.



