General Topics
PREGUNTAS
Antes de continuar, trate de responder las siguientes preguntas. Las respuesta las puede encontrar al final del articulo, junto con una explicación. Por favor responda Verdadero o Falso:
- Los siguientes son factores de riesgo reconocidos para embolismo aéreo:
a. Inserción Epidural
b. Hipovolemia
c. Reparación de Hernia Inguinal
d. Monitorización invasiva de la presión arterial
e. Exteriorización del útero durante la Cesárea. - Las siguientes están relacionadas con el embolismo aéreo venoso:
a. Enfisema quirúrgico como típica manifestación clínica.
b. Las Arritmias son siempre bradi-arritmias.
c. Pueden repostarse dolor retro esternal y tos seca.
d. Los hallazgos de la fundoscopia son típicamente normales.
e. El embolismo de aire paradójico puede ocurrir a lo largo del lecho vascular pulmonar. - En relación a las modalidades de monitorización para el embolismo aéreo venoso :
a. El Doppler precordial tiene la mayor sensibilidad para embolismo aéreo.
b. El Doppler transcraneal es fácil de usar y está rápidamente disponible.
c. El murmullo en “rueda de molino” auscultado con el estetoscopio esofágico es un signo precoz de embolismo.
d. El nitrógeno al final de la espiración puede ser empleado para identificar el embolismo aéreo venoso.
e. Se pueden usar catéteres de arteria pulmonar para aspirar el émbolo de aire de la vasculatura pulmonar
Puntos Destacados
- El embolismo aéreo puede ser tanto venoso como arterial
- Los factores de riesgo pueden dividirse entre los asociados al paciente, la cirugía y la anestesia.
- El embolismo aéreo puede ser difícil de detectar – se debe tener un alto índice de sospecha – considerando la gran cantidad de diagnósticos diferenciales.
- Existen diversas modalidades de monitorización su detección temprana
- El manejo incluye reconocimiento precoz, minimizar la entrada de aire adicional y manejar los órganos y sistemas afectados.
INTRODUCCION
Existe una significante morbimortalidad asociada al embolismo aéreo. Es importante para los anestesiólogos estar alerta con sus factores de riesgo, presentación clínica, medidas para reducir el riesgo, manejo a tiempo y adecuado de sus consecuencias patológicas.
Cualquier gas puede resultar en embolización si está presente en la vasculatura. Sus características, principalmente su solubilidad y volumen, determinarán las consecuencias clínicas. El aire es la causa más común por su predominantemente complicación iatrogénica.
Las siguientes son definiciones básicas de los diferentes tipos de embolismo. Las ramificaciones clínicas son diferentes para cada entidad clínica.
Embolismo venoso aéreo: aire en la circulación venosa, impidiendo el flujo distal.
Embolismo aéreo arterial: aire en la circulación arterial ocluyendo las arteriolas resultando en hypoxemia distal.
Embolismo aéreo paradójico: El aire cruza desde las venas hacia la circulación sistémica tanto por un defecto congénito (ej. Foramen oval) o por vía de la circulación pulmonar dentro del corazón izquierdo.
FACTORES DE RIESGO
Cualquier procedimiento donde el sitio operatorio está más elevado que la auricula derecha y donde la vasculatura esté expuesta al campo quirúrgico conlleva el riesgo de embolismo aéreo. Al agregar un gradiente de presión entre el sitio quirúrgico y el corazón derecho aumenta el riesgo sustancialmente. Una diferencia de presión tan pequeña como 5 cm de agua puede permitir la entrada de 100ml de aire por segundo a través de un catéter de 14-gauge .1 Esta es la razón por la cual la cabeza debe estar hacia abajo durante la canulación de una vía venosa central. La Hipovolemia y la Presión Negativa asociada con una ventilación espontánea puede aumentar la diferencia de presión y así el riesgo.
Los riesgos adicionales incluyen intervenciones que aborden la circulación como la canulación venosa central (causando embolismo aéreo) o utilizando insuflaciones con Dióxido de Carbono durante la Cirugía Laparoscópica (causando embolismo de CO2) . El aire también puede ser inyectado inadvertidamente vía acceso vascular.
Los factores de riesgo para embolismo aéreo pueden ser divididos en líneas generales en factores asociados al paciente, la Cirugía y la Anestesia, como se detalla en la Figura 1.
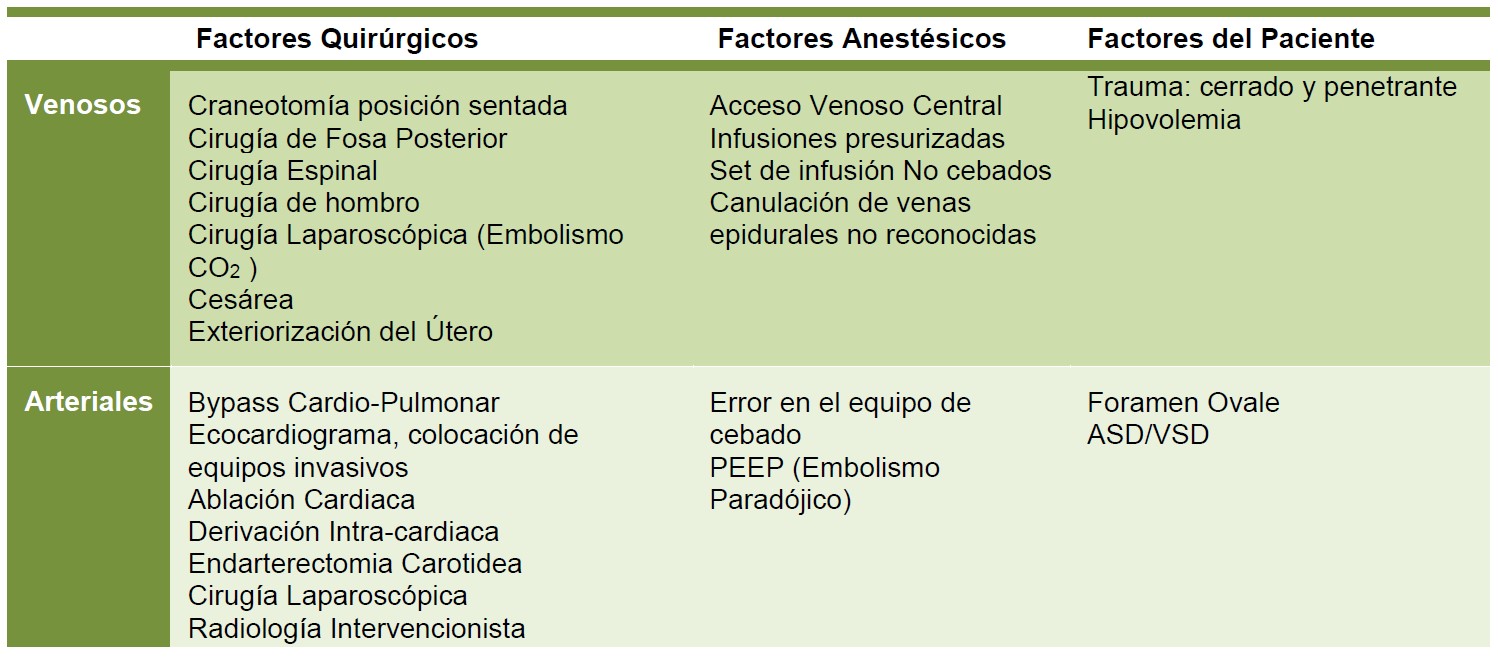
Figure 1: Factores asociados al riesgo de embolismo aéreo Quirúrgicos, Anestésicos y asociados al paciente.
Los procedimientos quirúrgicos con alto riesgo para embolismo aéreo incluyen la craneotomía en posición sentada, la cirugía de fosa posterior y la cirugía laparoscópica.
Es importante notar que , el embolismo aéreo puede ser detectado sin secuelas clínicas como ha sido demostrado por Law et al 2 en un estudio en Cesáreas. La verdadera incidencia del embolismo aéreo asociado a Cirugía Cardíaca es desconocido, pero es considerada de riesgo intermedio para embolismo aéreo, con una incidencia estimada entre el 5 – 25%3.
Las consecuencias neurofisiológicas de la Cirugía de corazón abierta y su supuesta asociación con el embolismo aéreo son influenciadas principalmente por el desarrollo de abordajes quirúrgicos modernos y los circuitos de bypass cardiopulmonar de bajo flujo..
El uso de ventilación de Presión Positiva al Final de la Espiración (PEEP) para minimizar el riesgo de embolismo aéreo es controversial. El concepto de aumentar la Presión Venosa Central a través del uso de PEEP (>5 cm H2O) haría minimizar el riesgo de embolismo aéreo parece lógico. Estudios en Animales sugieren que ésta si puede ser prevenir el embolismo aéreo venoso en posición supina e inclinado hacia arriba4. Sin embargo, ha estado implicada como factor de riesgo en embolismo aéreo paradójico en paciente s con PFO 5 (Persistencia del Foramen Oval). Además, el PEEP puede producir un efecto exagerado al reducir la precarga debido a la disminución del retorno venoso secundario al aumento de la presión intratorácica. La liberación brusca del PEEP puede además incrementar la velocidad de entrada de aire a los lechos venosos abiertos dentro del campo quirúrgico.
MANIFESTACION CLINICA
La manifestación clínica depende tanto de la velocidad como del volumen de aire presente. La entrada venosa generalmente resulta en el retorno del embolo de aire al lado derecho del corazón. Un volumen de 5ml/kg se considera suficiente para causar un “cerradura – aérea” en el tracto de salida del flujo en el ventrículo derecho, produciendo colalapso cardiovascular debido a la catastrófica reducción en el Gasto Cardíaco. El volumen crítico de aire que representa fatalidad para el ser humano es desconocido, pero basado en modelos animales, se reportan casos de donde el valor aproximado es de 200-300 ml en adultos.
El efecto clínico de la embolización arterial es altamente dependiente del sitio. El aire en la pequeñas arteriolas puede ser compensado por el aporte de las colaterales y puede ser bien tolerado en algunos órganos. Sin embargo, el corazón, pulmón, y cerebro son particularmente sensibles a los pequeños volúmenes de aire y pueden conllevar a complicaciones significantes.
La secuela clínica inmediata del embolismo aéreo se debe evaluar de acuerdo al órgano y sistema:
Cardiovascular
Un paciente despierto puede manifestar dolor de pecho y palpitaciones con arritmias, tanto bradi – y taquicardias pudieran presentarse. Se pueden encontrar cambios isquémicos en el ECG. Los pequeños volúmenes de aire acumulados en el corazón derecho y los vasos pulmonares pueden conllevar a una elevación gradual de la presión en la arteria pulmonar , la cual someta al corazón derecho bajo una tensión creciente. La entrada continua de aire es mucho más problemática que la presencia de un gran volumen de aire en el Ventrículo Derecho (VD), resultaría en una obstrucción del flujo de salida y falla aguda del corazón derecho . La disminución del flujo de salida del Ventrículo Derecho compromete la precarga del ventrículo izquierdo conllevando al colapso cardiovascular. El flujo de salida del VD compromete la precarga ventricular izquierda llevando al colapso cardiovascular.
En el lado izquierdo del corazón, la presencia de pequeños volúmenes de aire dentro de la circulación coronaria, especialmente en la arteria descendente anterior izquierda, rápidamente lleva a la isquemia y parada cardíaca . Existe un alto riesgo de embolismo aéreo paradójico en pacientes con Foramen Oval Persistente (FOP). El FOP se encuentra incidentalmente en el 35% postmortem en pacientes aparentemente sanos. El embolismo aéreo paradójico produce síntomas de angina y/o de infarto embolico.
Respiratorios
En un paciente bajo anestesia, se observa la caída brusca de la onda del Dióxido de Carbono al final de la espiración debido al espacio muerto causado por la presencia de aire en la circulación pulmonar. El grado de incompatibilidad entre la ventilación-perfusión puede apreciarse en la gasometría como una hipoxia con hipercapnia. El embolismo aéreo adicionalmente puede desencadenar la cascada inflamatoria, resultando en una lesión pulmonar aguda y un edema pulmonar no cardiogénico.
En el paciente despierto – no bajo anestesia- puede presentarse como una brusca disnea y dolor torácico sub esternal acompañado de tos seca. La hemoptisis es un signo relativamente tardío.
Sistema Nervioso Central
El embolismo arterial aéreo puede producir un infarto isquémico, el cual se puede manifestar clínicamente como retardo en el despertar después de una anestesia general. La respuesta pupilar anormal a la luz es un signo raro si está presente un gran embolo paradójico productor de un gran infarto isquémico con edema subsecuente por efecto de masa. Si se interrumpe el aporte de sangre al tallo cerebral, pueden apreciarse disrritmias cardíacas y apnea.
En el paciente despierto, se presenta con un cuadro confusional de inicio brusco, disartria, hemiparesia y convulsiones. En el periodo postoperatorio el paciente puede desarrollar coma mientras dure el edema cerebral. En la fundoscopia raramente se aprecian burbujas de gas en los vasos sanguíneos.
Gastrointestinal
El embolismo aéreo arterial puede producir dolor abdominal e isquemia intestinal.
Piel
Sobre los vasos sanguíneos se puede palpar crepitación. El enfisema quirúrgico no está asociado típicamente a al embolismo venoso, a menos que se suceda como complicación de un procedimiento laparoscópico.
En todos los casos de embolismo aéreo, se requiere un alto índice de sospecha y deben considerarse posibles diagnósticos diferenciales.

Figura 2: Diagnósticos diferenciales para embolismo aéreo
PREVENCIÓN
Los procedimientos de alto riesgo deben ser identificados precozmente y discutidos antes de la fecha de la intervención así como también con todo el equipo quirúrgico. La discusión debe incluir tanto como la posición del paciente como la intervención propuesta ya que esto puede afectar el plan de trabajo pre operatorio (por ej.; programar un ecocardiograma transesofágico o transtorácico para descartar PFO antes de una craneotomía en posición sentado) . El anestesiólogo debe estar alerta al insertar un catéter de vía Central para evitar la aspiración de aire. Es vital una excelente comunicación entre el Anestesiólogo y el Cirujano, especialmente durante el período de alto riesgo del procedimiento ya que esto permitirá actuar rápidamente si se sospecha de arrastre de aire.
La atención meticulosa del estatus del volumen es importante, ya que mantener la precarga ayudará a minimizar el riesgo de arrastre de aire. Se han ensayado varios enfoques novedosos para minimizar el riesgo de embolismo aéreo en procedimientos reconocidos de alto riesgo reduciendo el gradiente de presión entre la circulación y el sitio de arrastre de aire. Los ejemplos incluyen el uso de prendas de compresión anti-choque para elevar la presión venosa sistémica. Recientemente, se ha demostrado que la utilización de catéteres de globo intrayugular en un modelo de cerdo es útil para bloquear el paso de aire y es parcialmente eficaz en la aspiración de aire6.
MONITORIZACIÓN
La monitorización cercana del paciente juega un papel crucial en la detección temprana del embolismo aéreo, lo que permite una acción temprana y medidas para prevenir el arrastre de aire adicional. Es responsabilidad del anestesiólogo permanecer vigilante y prestar mucha atención durante toda la operación.
Las modalidades de monitorización discutidas a continuación son para detectar embolia venosa de aire. No existen modalidades de monitoreo específicas utilizadas en la práctica clínica de rutina para detectar embolia aérea arterial. Se requiere un alto índice de sospecha, monitoreo meticuloso de los signos clínicos, junto con la detección oportuna de cambios en el monitoreo rutinario, tales como cambios de CO2 y ECG en la marea final para detectar la embolia aérea arterial.
Las alteraciones en los parámetros clínicos carecen de especificidad y a menudo ocurren tarde después de que ha sido arrastrado un volumen de aire significativo.
Por lo tanto, mientras que la perspicacia clínica es importante, no se debe confiar solamente en ella a menos que las limitaciones de recursos no permitan las modalidades de monitoreo detalladas abajo (Figura 3) . Pueden usarse múltiples modalidades conjuntamente para mejorar la especificidad (por ejemplo, CO2 al final de la espiración con Doppler precordial).
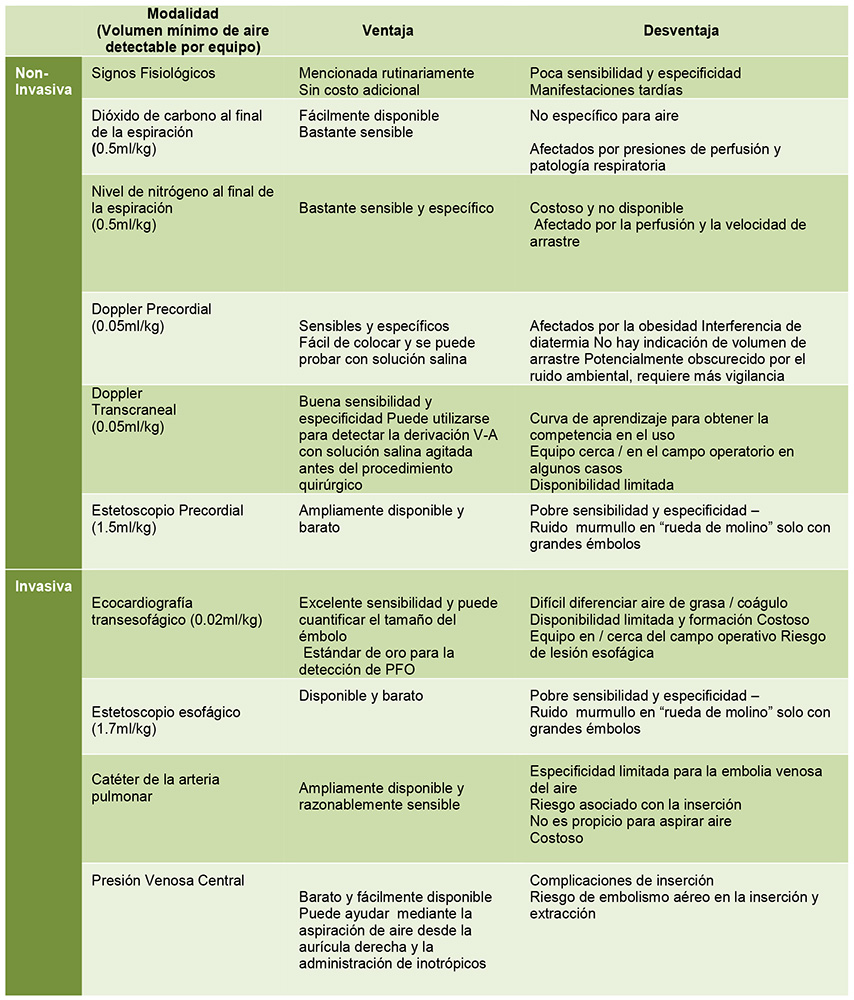
Figura 3: Las modalidades de la monitorización para detectar el embolismo aéreo venosa. El uso dependerá de la disponibilidad, experiencia local y sitio quirúrgico. Los desarrollos futuros pueden incluir el uso concurrente de la espectroscopia infrarroja como un medio para monitorear las saturaciones regionales junto con otras modalidades de monitoreo tales como el electroencefalograma7.
Estas técnicas están todavía en fase experimental en estudios basados en animales y requieren validación con respecto a los estándares actuales de monitoreo. En la Cirugía Cardíaca existen algoritmos que utilizan ecocardiograma transesofágico para detectar y manejar el embolismo de aire intra operatorio8. El ecocardiograma transesofágico tiene la mayor sensibilidad de todos los equipos de monitorización para detector el embolismo aéreo, detectando volúmenes de 0.02ml / kg , aproximadamente 10 veces la sensibilidad del Doppler precordial (Figura 4).
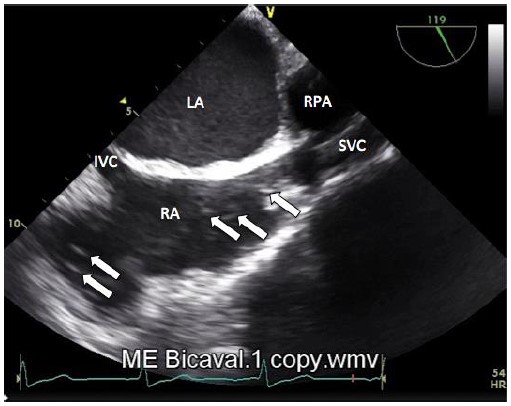
Figura 4: Imagen mostrando burbujas de aire en el ecocardiografía transesofágico en la aurícula derecha en una vista bicameral desde el punto medio del esófago.. RA- auricular derecha; LA aurícula izquierda; RPA-Arteria Pulmonar Derecha; SVC- Vena Cava Superior; IVC- Vena Cava Inferior (Fotografía de Dr. Chee Yee Eot, Anestesiólogo consultante, Queen Mary Hospital, Hong Kong)
MANEJO CLINICO
El tratamiento de soporte constituye el pilar del manejo clínico de embolias venosas y arteriales diagnosticadas en el contexto perioperatorio. El manejo se puede subdividir en tres elementos que son invariablemente tratados simultáneamente:
- Resucitación inmediata
- Prevención de arrastre de aire adicional
- Esforzarse para eliminar o detener el progreso del aire ya arrastrado
La reanimación inmediata se logra mejor mediante la adopción de una vía aérea, ventilación y circulación. En un paciente bajo anestesia, la vía aérea debería estar asegurada con un tubo endotraqueal. Es importante cerciorarse de que la ventilación sea adecuada y la fracción inspirada de oxígeno sea de 1.0. Esto puede ser confirmado con una Gasometría Arterial. Después de un gran embolismo aéreo venoso o arterial puede suscitarse un gran colapso cardiovascular y parada cardíaca. El soporte circulatorio debe iniciarse rápidamente para aumentar la presión venosa. Para ello deben administrarse grandes volúmenes de fluidos vía cánulas de gran calibre así como inotrópicos y vasopresores según los requerimientos. Si ha ocurrido una parada cardíaca o si es inminente el ritmo inicial debe ser la actividad eléctrica sin pulso o la asistolia, en caso tal, debe iniciarse el protocolo de soporte avanzado de vida para ritmos no “chocables” 9. Donde se sospeche de un embolo paradójico o arterial, se deben buscar signos de isquemia cardíaca en el ECG de 12 derivaciones y examinarse en el post operatorio.
Se debe prestar especial atención en prevenir entrada de aire adicional, bajando la altura del sitio de la intervención por debajo del nivel del corazón y deteniendo el proceso a través del cual el aire pudiera seguir entrando (por ej. cerrando los orificios óseos durante una Cirugía Ortopédica). La entrada de aire adicional también puede ser limitada por compresión directa de vasos sanguíneos, aplicación de cera para hueso, llenando el área quirúrgica con fluidos y colocando torundas húmedas sobre las áreas suspendidas. Cualquier gas presurizado en el sistema (por ej.: Neumoperitoneo) debe ser descomprimido. El óxido nitroso debe ser descontinuado ya que puede expandir cualquier gas que ocupe el espacio intravascular.
Se debe intentar aspirar el aire a través de un catéter de vía central o un catéter de aspiración para aire (catéter multiorificio 16G el cual puede ser insertado centralmente o periféricamente si tiene la longitud adecuada). Es preferible utilizar un catéter multi orificio para aumentar las posibilidades de aspirar aire.
Con un orificio multi perforado, la punta debe situarse 2cm distal de la unión de la vena cava superior y la auricular derecha. Si se utiliza un catéter de una luz, deben ser posicionados a 3cm proximales de la unión de la vena cava superior. Se recomienda la guía radiológica o vía ECG, aunque no siempre sea practica o esté disponible. Para aspirar un émbolo de aire más efectivamente, se recomienda la posición en Trendelenburg y decúbito lateral izquierdo debido a que cualquier volumen de aire en el corazón, se puede hacer – teóricamente- flotar hacia la aurícula derecha y alejándose de del ostium coronario, potencialmente colocarlo más cerca y en posición para ser aspirado por la vía central. En la práctica , no es tan sencillo realizar una aspiración rápida, a menos que el catéter venoso central está justamente in situ. La logística para reposicionar el catéter puede ser difícil de lograr expeditamente debido a que concomitantemente se suceden la resucitación y un campo quirúrgico abierto. Si un catéter está ubicado en la arteria pulmonar, es improbable que sea efectivo para aspirar aire ya que los diámetros son pequeños, no está colocado en la posición adecuada y no está diseñado para tal fin.
SINDROME DE EMBOLISMO AEREO
Existe evidencia de casos reportados en que el embolismo aéreo puede resultar en una respuesta inflamatoria sistémica tipo Síndrome, con disfunción multiorgánica subsecuente10.
Se han propuesto 2 teorías fisiopatológicas. La primera sugiere que el embolismo de aire causa oclusiones micro vasculares, llevando a isquemia tisular con inflamación y disfunción orgánica. Esto, sin embargo, no explica por que algunos pacientes con ínfimas bajas cantidades de aire desarrollan igualmente una respuesta inflamatoria severa. Esto es especialmente verdadero en casos de embolización paradójica.
La segunda teoría se relaciona con un gen ligado al modificación por el ambiente11. La infección producida por ciertos patógenos productores de gas, conlleva a la formación de gas intravascular como respuesta del sistema inmune. El mismo sistema que beneficia al cuerpo durante una infección puede generar efectos deletéreos durante el embolismo aéreo. La presencia de una burbuja de aire dentro de la circulación promueve la agregación plaquetaria la cual puede llevar a inflamación sistémica, coagulación intravascular diseminada y disfunción multiorgánica.
El manejo del Síndrome de del embolismo aéreo se basa en la terapia de soporte de órganos y en la unidad de Cuidados Intensivos.
RESUMEN
El embolismo aéreo puede ocurrir en las venas, arterias o paradójicamente cuando el aire cruza de la circulación venosa a la arterial. Los factores de riesgo pueden ser considerados de acuerdo a factores quirúrgicos, del paciente y anestésicos. Se deben buscar modalidades diferentes de monitorización para la detección temprana del embolismo aéreo venoso.El manejo incluye la resucitación, prevención de la entrada de aire adicional y soportar la disfunción de los órganos.
PREGUNTAS Y RESPUESTAS
- Los siguientes son factores de riesgo reconocidos para embolismo aéreo:
a. Verdadero: Se han reportado casos de embolismo aéreo, durante una inserción epidural, y empleando la técnica de pérdida de la resistencia o punción venosa epidural no reconocida.
b. Verdadero: Dependiendo del sitio de la cirugía, la hipovolemia puede acentuar la diferencia de presión entre el corazón derecho y el sitio quirúrgico, aumentando el riesgo de entrada de aire y embolizar.
c. Falso: No han sido reportados casos.
d. Verdadero: Si el transductor de presión no ha sido completamente cebado, o durante la toma de muestra el aire puede ingresar el sistema arterial.
e. Verdadero: Existe un momento con riesgo particularmente alto para embolismo aéreo durante la
Cesárea, no sólo que los lechos venosos está abiertos, sino que también el útero se ha colocado sobre el nivel de la aurícula derecha, generando un gradiente de presión adicional.
f. - En relación al embolismo aéreo venoso, lo siguiente es verdadero:
a. Falso: El enfisema quirúrgico no está asociado con embolismo aéreo.
b. Falso: El embolismo aéreo se puede presentar con ambas bradi- taquiarritmias.
c. Verdadero: Ambos síntomas pueden ser observados en pacientes despiertos.
d. Verdadero: La fundoscopia es típicamente normal; raramente se pueden observar burbujas en los vasos sanguíneos retinianos durante el embolismo aéreo.
e. Verdadero: El embolismo aéreo paradójico es de una extraña etiología, y puede ser debido al volumen de aire embolizado y que exceden la capacidad de los pulmones para filtrarlo9. - En relación a las modalidades de monitorización para el embolismo aéreo venoso :
a. Falso: El ecocardiograma transesofágico tiene la más alta sensibilidad para detector el embolismo aéreo.
b. Falso: El uso y la interpretación del Doppler transcraneal requiere entrenamiento. Sin embargo, el equipo no
está siempre listo y disponible.
c. Falso: El murmullo en “rueda de Molino” solamente está presente cuando en casos con grandes volúmenes de embolismo aéreo.
d. Verdadero: Este es un método para detector embolismo aéreo, así como el Nitrógeno difunde hacia afuera del aire embolizado en el alvéolo – ver referencia 2 y figura 3.
e. Falso: Mientras que el aire pueda ser técnicamente aspirado de un catéter de la arteria pulmonar, las burbujas son pequeñas y el lumen del catéter también que realmente no lo hacen efectivo.
REFERENCIAS Y LECTURAS RECOMENDADAS
- Flanagan JP, Gradisar IA, Gross RJ et al. A lethal complication of subclavian venepuncture. N Engl J Med 1969; 281: 488-9.
- Lew TW, Tay DH, Thomas E. Venous air embolism during caesarean section: more common than previously thought. Anesth Analg 1993; 77; 448-52
- Abu-Omar Y, Balacumaraswami L, Pigott DW, Matthews PM, Taggart DP: Solid and gaseous cerebral microembolization during off-pump, on-pump, and open cardiac surgery procedures. J Thorac Cardiovasc Surg 2004; 127:1759–65
- Pearl RJ, Larson LP. Hemodynamic effects of positive end-expiratory pressure during continuous venous air embolism in the dog. Anesthesiology. 1986; 64(6): 724-9
- Perkins NA, Bedford RF. Hemodynamic consequences of PEEP in seated neurological patients – implications for paradoxical air embolism. Anesth Analg 1984; 63 (4): 429-32
- Eckle VS, Neumann B, Greiner TO et al. Intrajugular balloon catheter reduces air embolism. Br J Anaesth 2015 Jun; 114 (6): 973-8
- Weenink RP, Hollmann MW, Stevens MF et al. Detection of cerebral arterial gas embolism using regional cerebral oxygen saturation, quantitative electroencephalography, and brain oxygen tension in the swing. J Neurosci Methods 2014 May 15; 228: 79-85
- Secretain F, Pollard A, Uddin M et al. A novel software program for detection of potential air emboli during cardiac surgery. Cardiovasc Ultrasound 2015 Jan 12; 13: 3
- Mishra R, Reddy P, Khaja M. Fatal cerebral air embolism: a case series and literature review. Case Rep Crit Care 2016 :3425321



