Obstetric Anaesthesia
QUESTÕES
Antes de continuar, tente responder as seguintes questões. As respostas podem ser encontradas no final deste artigo, juntamente com uma explicação. Por favor, responda Verdadeiro ou Falso:
- Em relação às causas de morte materna no estudo MBRRACE-UK:
a. Mortes maternas diretas caíram pela metade desde 2003-2005
b. Houve uma mudança significativa na taxa de mortalidade materna indireta, em comparação com o relatório de
2006-0
c. Tromboembolismo é a principal causa de mortes maternas diretas
d. Doença cardíaca é a maior causa de morte materna
e. Taxas de mortalidade por distúrbios hipertensivos da gravidez estão aumentando - Em relação à sepse:
a. Mortes devido a sepse do trato genital são classificadas como mortes maternas diretas
b. Houve um aumento na taxa de mortalidade por sepse do trato genital
c. Coliformes são os organismos causadores de sepse do trato genital mais prevalentes
d. Influenza foi responsável por 43% dos óbitos associados à sepse
e. 75% das mulheres que morreram de gripe (influenza) tinham a cepa H1N1 - Em relação às seguintes assertivas:
a. Anestesia geral é necessária para cesariana perimortem
b. Protocolo de hemorragia maciça deverá ser iniciado para todas as cesarianas perimortem
c. Viabilidade fetal deve ser confirmada antes da cesariana perimortem
d. Hipotensão é um sinal tardio de hemorragia maciça
e. Bradicardia paradoxal pode ocorrer com hemorragia maciça
Pontos-chave
- A taxa de mortalidade materna no Reino Unido (UK) tem diminuído consistentemente na última década, principalmente devido à redução nas mortes maternas diretas.
- Doença cardíaca permanece como a maior causa de mortes maternas.
- Doença tromboembólica é a principal causa de mortes diretas.
- Lições específicas para a anestesia incluem investigação e seguimento minuciosos de pacientes diagnosticados com cefaleia pós-punção dural, a monitorização padronizada das parturientes e a instituição de treinamento prático para o manejo perioperatório de crises de vias aéreas.
INTRODUCÃO
MBRRACE-UK (Mães e Bebês Reduzindo Risco através de Auditorias e Inquéritos Confidenciais no UK) foi publicado em dezembro de 2014, e substitui o relatório trienal sobre mortalidade materna anterior, feito pelo Centro de Investigações Maternas e Infantis (CEMACE)1. Alterações importantes foram feitas no modo como a mortalidade materna no UK é relatada.
- MBRRACE cobre dados de vigilância para mortes maternas por um período de quatro anos (2009-12), comparado ao tradicional período de três anos
- Casos da Irlanda são incluídos pela primeira vez
- Lições de “quase-perdas” bem como de mortes são incluídas. Quase-perdas são identificadas através do Sistema de Vigilância Obstétrica do UK (UKOSS)
- Dados de mortalidade materna posteriores serão relatados anualmente. Cada relatório anual irá se concentrar em temas de revisão específicos e cada tema será revisto a cada três anos
- Tópicos apresentados no relatório de 2014 foram sepse, hemorragia, embolia por líquido amniótico (AFE), anestesia, causas neurológicas e outras causas indiretas.
Este tutorial resume os principais achados do estudo MBRRACE e as principais lições tiradas dos temas abordados, com foco especial em anestesia.
Definições de mortes maternas (Organização Mundial da Saúde, 2010)
MBRRACE categoriza mortes maternas do seguinte modo:
- Morte materna: Morte de uma mulher enquanto grávida ou dentro de 42 dias do fim da gravidez por qualquer causa relacionada ou agravada pela gravidez, mas não por causas acidentais ou incidentais.
- Direta: Mortes resultantes de complicações obstétricas do estado gestacional (gravidez, parto e puerpério), de intervenções, omissões, tratamentos incorretos ou de uma cadeia de eventos resultando de qualquer um dos fatores acima.
- Indireta: Mortes resultantes de doença previamente existente, ou doença que se desenvolveu durante a gravidez e que não foi o resultado de causas obstétricas diretas, mas foi agravada pelos efeitos fisiológicos da gravidez.
- Tardia: Mortes ocorrendo entre 42 dias e um ano após o fim da gravidez e são resultado de causas diretas ou indiretas.
- Coincidental: Mortes de causas não relacionadas, que ocorrem durante a gravidez ou o puerpério.
CAUSAS E TENDÊNCIAS
Houveram 357 mortes maternas no Reino Unido e na Irlanda no período de 2009-2012. As tendências e as causas estão resumidos nas Figuras 1 e 2. Para permitir a comparação com os relatórios anteriores de períodos de três anos, os dados são apresentados nos períodos de 2009-2011 e de 2010- 2012.
- 2010-12: 10,12 mortes por 100,000 nascimentos (n=243)
- 2009-11: 10,63 mortes por 100,000 nascimentos (n=253)
- 2006-08: 11,39 mortes por 100,000 nascimentos
- 2003-05: 13,95 mortes por 100,000 nascimentos.
- Esta é uma redução estatisticamente significativa.
- A redução ocorreu apesar do aumento de nascimentos, obesidade, imigrantes e mães de idade avançada.
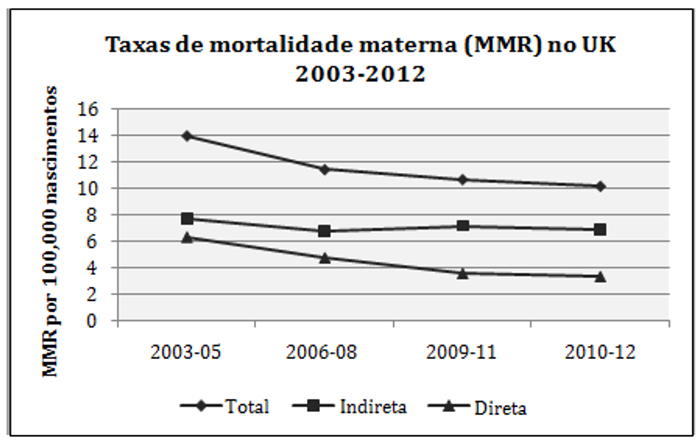
Figura 1: Queda das taxa de mortalidade materna no Reino Unido de 2003 a 2012. Mortes maternas diretas caíram pela metade, enquanto as taxas de mortes maternas indiretas mantiveram-se inalteradas na última década
Mortes maternas diretas:
- Mortes maternas diretas caíram pela metade desde 2003-2005.
- Doença tromboembólica é a principal causa de mortes maternas diretas.
- Mortes devido a eclâmpsia, esteatose hepática aguda da gravidez e síndrome HELLP estão na menor taxa registrada.
- Há uma redução estatisticamente significativa no número de mortes devido a sepse do trato genital.
Mortes maternas indiretas:
- Não há alteração significativa na taxa de mortes maternas indiretas.
- Causas indiretas são responsáveis por duas vezes mais mortes do que as causas diretas.
- “Outras causas indiretas” agrupa uma série de causas, incluindo a gripe e sepse não do trato genital. Este grupo foi o maior contribuinte para mortes indiretas.
- 29 mortes ocorreram devido à gripe, 50% das quais foram consideradas evitáveis através da vacinação.
- Não houve alteração significativa nas taxas de mortalidade por causas cardíacas, psiquiátricas e neurológicas.
- Doença cardíaca continua a ser a maior causa de mortes maternas.
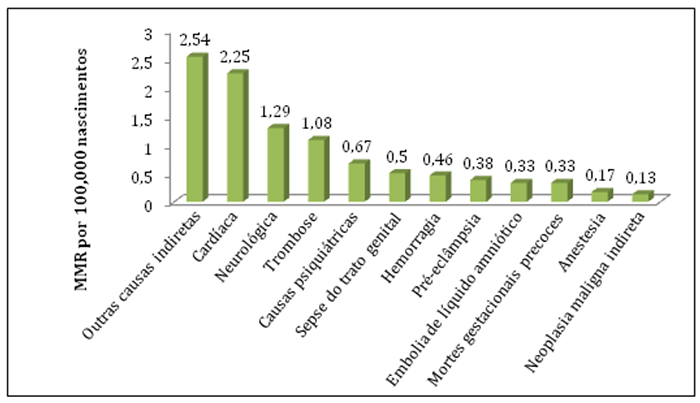
Figura 2: Gráfico demonstrando mortalidade materna por causa de 2010-12
PRINCIPAIS TÓPICOS DE REVISÃO
1) Sepse
Sepse é uma das principais causas de morbidade e mortalidade materna. Taxas de mortalidade materna por causas infecciosas em 2009-12 foi de 2,04 por 100.000 nascimentos. 83 mulheres morreram de sepse, 20 destas por sepse do trato genital. Os organismos causadores foram Streptococcus do grupo A em 12 casos, e coliformes em 6. Em dois casos, não foram isolados organismos.
Influenza esteve implicado na morte de 36 mulheres, o que corresponde a 43% das mortes por sepse. 75% destes casos tiveram a cepa H1N1 isolada. Nenhuma das mulheres que morreram de gripe foram vacinadas. Terapia antiviral e ECMO foram consideradas subutilizadas.
Lições
- Reconhecimento e tratamento precoces da sepse. História e exame físico detalhados devem ser realizados.
- Avaliar sinais vitais regularmente e pesquisar sinais de síndrome da resposta inflamatória sistêmica (SIRS). Qualquer alteração deve levar a uma ação apropriada. (Figura 3)
- Um paciente está séptico se preencher os critérios de SIRS e ter uma infecção conhecida.
- Usar o “Seis da Sepse” (Figura 3) ao manejar pacientes sépticos.2,3
- Um anestesista sênior deve estar involvido.
- Suporte em cuidados intensivos deve estar disponível.
- Oferecer a vacina contra a gripe a todas mulheres grávidas.
- Apresentações repetidas a prestadores de cuidados em saúde deve ser considerada uma “bandeira vermelha”.
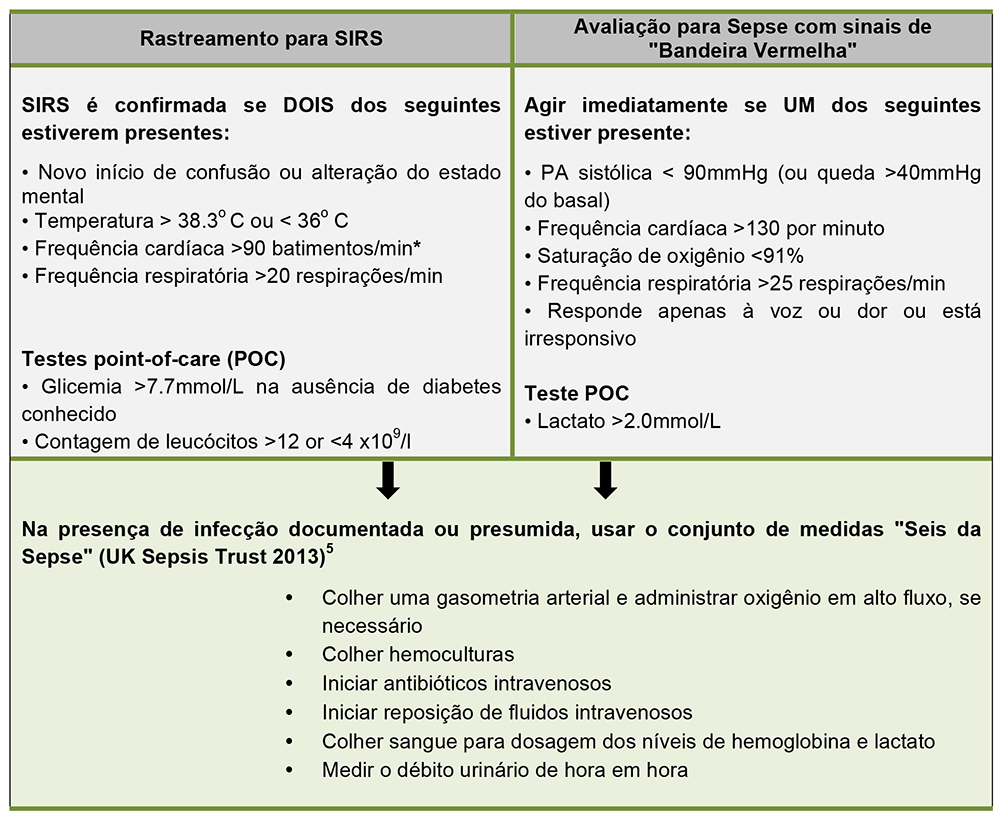
*Diretrizes não são específicas para a gravidez. Orientação do Royal College of Obstetricians and Gynaecologists (RCOG) sugere usar um limiar de 100 batimentos/min.2
Figura 3: Rastreamento para SIRS e avaliação para Sepse com sinais de “Bandeira Vermelha” (UK Sepsis Trust 2014)4
2) Hemorragia
Hemorragia foi a terceira causa mais comum de morte materna direta. Durante o período do relatório, houveram 17 mortes maternas devido a hemorragia obstétrica. Sete foram consideradas como associadas a atonia uterina, sete a trauma do trato genital, duas a descolamento prematuro de placenta e uma a placenta percreta. Dois casos envolvidos ocorreram em pacientes Testemunhas de Jeová.
Lições
- Boa comunicação e trabalho em equipe é essencial para melhorar os desfechos.
- Investigar e tratar anemia pré-natal.
- Reconhecimento precoce da gravidade é essencial.
- Manejo preemptivo ajuda a prevenir a acidose metabólica, a coagulopatia e a anemia..
- Todas as observações anormais devem ser investigadas e abordadas: hipotensão é um sinal tardio; bradicardia paradoxal pode se desenvolver em hemorragias maciças.
- Iniciar reposição precoce com fluidos intravenosos aquecidos.
- O nível de hemoglobina pode dar uma falsa segurança durante uma hemorragia maciça porque os valores não alteram até que a redistribuição de fluido intersticial para o plasma ocorra.
- Deve-se considerar a utilização de hemocomponentes precocemente, antes de ocorrer piora dos testes de coagulação. Idealmente como parte de um protocolo de hemorragia maciça.
- Controle precoce da fonte de sangramento.
- Uso cauteloso de uterotônicos.
- Histerectomia não deve ser adiada até a mulher estar no extremo.
3) Embolia por líquido amniótico (AFE)
AFE é rara, mas muitas vezes fatal; a quinta maior causa de mortes maternas diretas. Houveram 11 mortes maternas devidas a AFE; sete intraparto, uma pós-parto e três durante cesariana.
Lições
- Uma boa reanimação é essencial para a sobrevivência de mulheres com AFE.
- No colapso materno, suporte avançado de vida deve ser iniciado imediatamente. AFE é um diagnóstico clínico. Causas reversíveis devem ser consideradas (BEAU-CHOPS) (Figura 4).
- Visar a realização de cesariana perimortem dentro de cinco minutos da parada cardíaca.6
- Anestesia não é necessária para a cesariana perimortem
- Hemorragia deve ser antecipada numa cesariana perimortem, e sugere-se iniciar protocolo de hemorragia maciça.

Figura 4: Mnemônico para causas de colapso materno
4) Anestesia
Houve uma redução no número de mortes devido à anestesia nos últimos 30 anos. Neste estudo, houve quatro mortes diretamente relacionadas à anestesia.
Anestesia neuroaxial:
Duas mulheres morreram após punção dural inadvertida durante a inserção peridural. Uma paciente foi tratada de forma conservadora e a outra recebeu tampão sangüíneo peridural. Nenhuma teve acompanhamento.
Ambas tinham cefaléia persistente, representadas como emergências. Uma delas teve hematoma subdural e outra trombose venosa cerebral.
Apesar de redução do nível de consciência, uma mulher foi transferida para uma unidade de neurocirurgia sem acompanhamento qualificado.
Lições:
- Mulheres que sofreram cefaléia pós punção dural devem ser notificadas e realizado acompanhamento hospitalar de rotina.
- Em mulheres com diagnóstico de cefaleia pós-punção dural, outras causas intracranianas, como hematoma subdural e trombose venosa cerebral devem ser consideradas.
- Mulheres (durante a gravidez ou no período pós-parto), com sintomas neurológicos graves devem ser urgentemente encaminhadas para uma unidade neurológica. Médicos apropriados (geralmente anestesistas) devem estar envolvidos na transferência das parturientes com rebaixamento do nível de consciência.
Anestesia geral:
Duas mortes ocorreram sob anestesia geral. Ambas tinham um IMC elevado. Uma mulher sofreu hipoventilação prolongada durante a anestesia geral, possivelmente devido ao broncoespasmo grave não diagnosticado.
Neste caso a ventilação não foi possível após a intubação traqueal e a fixação do tubo endotraqueal (TE) em posição inadequada resultou na retirada e recolocação do TE. Este erro de fixação provavelmente resultou em fracasso ao considerar outras causas de dificuldade de ventilação como o broncoespasmo severo.
Uma segunda paciente sofreu hipoventilação prolongada após a extubação em uma anestesia para tratamento da hemorragia pós-parto. Neste caso, o monitoramento da paciente durante o período pósoperatório foi julgado inadequado.
Lições
- O treinamento baseado na simulação deve ser utilizado para o manuseio das crises das vias aéreas intraoperatórias (por exemplo, broncoespasmo grave, intubação difícil).
- O treinamento deve incluir atenção especial aos fatores humanos (por exemplo, erro de fixação).
- Padrões de monitoramento na recuperação devem ser iguais tanto para parturientes como para as mulheres não grávidas.
Colapso após anestesia:
Uma mulher entrou em colapso após a anestesia peridural e uma mulher após a infiltração de anestésico local no final da cesariana. RCP eficiente foi realizada em ambos os casos, incluindo a administração de Intralipid, mesmo a toxicidade do anestésico local sendo incerta. As mortes não foram atribuídas à anestesia.
Lições
- Anaestesistas devem estar capacitados para lidar com os efeitos adversos dos anestésicos locais.
- Restringir o uso de concentrações mais elevadas de anestésicos locais.
- Intralipid deve estar disponível imediatamente.
- Existe um amplo diagnóstico diferencial para o colapso no período periparto (Figura 4).
Hipercalemia:
Uma mulher com pré-eclâmpsia e insuficiência renal moderada, que teve uma cesariana eletiva, recebeu diclofenaco retal para analgesia pós-operatória. Ela desenvolveu hipercalemia com deterioração da função renal, e não foi tratada rapidamente: posteriormente teve uma parada cardíaca e morreu.
Lições
- Diclofenaco (AINEs) deve ser evitado em pacientes com disfunção renal.
- Hipercalemia deve ser tratada rapidamente.
Outras lições específicas para anestesistas:
- Todas as unidades de maternidade devem fornecer treinamento para toda a equipe de trabalho.
- Serviços de ambulância devem fornecer treinamento sobre o deslocamento uterino para a esquerda no manejo do colapso materno.
- Cuidados devem ser tomados com agentes de indução nos pacientes criticamente enfermos (especialmente o tiopental, devido à sua falta de familiaridade).
- O monitoramento da temperatura e medidas adequadas para evitar a hipotermia intra-operatória devem ser usados, especialmente em cirurgias prolongadas e naquelas com sangramento significativo.
- Aconselhamento de especialistas deve ser procurado para os casos em que as mulheres necessitam de opióides parentais para dor abdominal severa.
- Os anestesistas devem ser envolvidos nas revisões sistemáticas de eventos adversos ou incidentes graves nos cuidados de maternidade.
- Parturientes devem ser monitorizadas regularmente e o manejo adequado deve ser realizado se os sinais vitais estiverem anormais. Esta prática deve ser revisada regularmente.
5) Complicações neurológicas
No período 2009-2012, houve 14 mortes maternas associadas a convulsões, uma taxa de 0,40 por 100.000 parturientes. Morte súbita em epilepsia (SUDEP) foi a causa mais comum de morte. Hemorragia intracraniana foi a causa de morte em 26 mulheres entre 2009-12, 13 destas tiveram sangramento subaracnóideo.
Lições:
- Todas as mulheres com diagnóstico de epilepsia devem receber aconselhamento pré-gestacional e um planejamento de tratamento combinado com medicamentos anti-epilépticos.
- De acordo com o National Institute for Health and Care Excellence (NICE) guidelines, mulheres com epilepsia não devem ser admitidas em quartos individuais, porque elas podem ter convulsões sem testemunhas e SUDEP.
- Diretrizes para o manejo de gestantes com epilepsia são obrigatórias.
- Todas as mulheres grávidas com nova crise de cefaléia, ou cefaléia com características aberrantes, devem receber um exame neurológico e avaliação para rigidez de nuca.
- As mulheres hipertensas não devem receber ergometrina para o manejo da terceira fase do trabalho de parto.
- Resultados em mulheres com hemorragia subaracnóidea são otimizados pela ampla comunicação entre equipes de obstetras, neurologistas e neurocirurgiões.
6) Desordens médicas
Houveram 10 mortes por doenças respiratórias (excluindo a gripe), três devido à asma. Outras causas de morte materna foram: patologias do tecido conjuntivo, doença hepática, endócrina, hematológica e distúrbios gastrointestinais
Lições
- Aconselhamento pré-gestacional deve ser realizado para mulheres com problemas de saúde préexistentes.
- Mulheres com comorbidades devem ter planos de tratamento individualizados formulados com equipe multidisciplinar.
- Os anestesistas e médicos devem estar envolvidos prontamente no cuidado de mulheres grávidas com comprometimento respiratório agudo.
- Deve haver um menor rigor na admissão de mulheres grávidas com exacerbação aguda da asma
Resumo dos principais pontos de MBRRACE- UK:
- Há um declínio estatisticamente significativo na taxa de mortalidade materna.
- Essa redução é devido à redução das mortes maternas diretas: resultado de complicações relacionadas com a gravidez, por exemplo, trombose, sepse do trato genital, hemorragia. Estes foram reduzidos pela metade ao longo dos últimos 10 anos.
- Não houve nenhuma alteração na taxa de mortalidade materna indireta: comorbidades pré-existentes ou novas não conseqüentes da gravidez, por exemplo, doença cardíaca, epilepsia. Causas indiretas são responsáveis por duas vezes mais mortes do que as causas diretas.
- Doença cardíaca continua como a maior causa de mortes maternas.
- A doença tromboembólica é a principal causa de morte direta.
- “Outras causas indiretas” são as principais causas de morte materna indireta, incluindo a gripe e a sepse sem foco genital. Quase um quarto das mortes foram relacionadas à sepse.
- Mortes diretamente atribuídas à anestesia têm diminuído ao longo dos últimos 30 anos. Quatro foram relatadas no MBRRACE. Duas mortes ocorreram sob anestesia geral. Duas mulheres morreram após punção dural inadvertida durante a realização da peridual.
Lições chave para a anestesia:
- Importância da notificação do incidente e acompanhamento ambulatorial de mulheres com cefaléia póspunção dural.
- Considerar outras causas intracranianas em mulheres com cefaléia pós-punção dural.
- Os anestesistas devem praticar exercícios para o manejo perioperatório das crises das vias aéreas
- Os padrões de monitorização na recuperação devem ser iguais tanto para parturientes como para as mulheres não grávidas
Respostas das perguntas:
- a. Verdadeiro. Mortes maternas diretas caíram pela metade desde 2003-2005. (6,24 por 100.000 parturientes em 2003-2005 e 3,25 por 100.000 parturientes em 2010-2012)
b. Falso. Para mortes maternas indiretos não houve variação estatisticamente significativa.
c. Verdadeiro. Acredita-se que isso está relacionada com o aumento da obesidade.
d. Verdadeiro. Doenças cardíacas continuam sendo a maior causa de mortes maternas indiretas. Não houve alteração significativa na taxa de mortalidade materna relacionadas a doença cardíaca entre 2006-08 e 2010-2.
e. Falso. Mortes relacionadas a pré-eclampsia, eclampsia e síndrome HELLP tem os menores índices já registrados. - a. Verdadeiro. Mortes devido a sepse de trato genital são classificadas como mortes maternas diretas e mortes devido a outras infecções são classificadas como mortes maternas indiretas.
b. Falso. Há uma redução estatisticamente significativa no número de mortes devido à sepse de trato genital.
c. Falso. Estreptococo do grupo A é mais comum.
d. Verdadeiro . 36 mulheres morreram de gripe, o que responde por 43% das mortes associadas à sepse.
e. Verdadeiro. 27 das 36 mulheres tinham H1N1 confirmado. - a. Falso. A anestesia não é necessária antes de iniciar uma cesariana perimortem.
b. Verdadeiro. É sugerido que protocolos de hemorragia maciça devem ser ativados em todas as cesareanas perimortem
c. Falso. cesariana perimortem é realizada em benefício da mulher; não há necessidade de confirmar a viabilidade fetal. Se o fizer, está perdendo tempo valioso.
d. Verdadeiro. Hipotensão é um sinal tardio de hemorragia.
e. Verdadeiro. Taquicardia é mais comum, mas bradicardia paradoxal pode ocorrer.
Referências:
- Knight M, Kenyon S, Brocklehurst P, Neilson J, Shakespeare J, Kurinczuk JJ, editors, on behalf of MBRRACE-UK. Saving lives, improving mothers’ care-lessons learned to inform future maternity care from the UK and Ireland confidential enquiries into Maternaldeaths and Morbidity 2009-12. Oxford: National Perinatal Epidemiology Unit. University of Oxford, 2014
- Royal College of Obstetricians and Gynaecologists. (2012a). “Green-top Guideline No. 64a. Bacterial Sepsis in Pregnancy.” from http://www.rcog.org.uk/files/rcogcorp/25.4.12GTG64a.pdf
- Royal College of Obstetricians and Gynaecologists. (2012b). “Green-top Guideline No. 64b. Bacterial Sepsis following Pregnancy.” from http://www.rcog.org.uk/files/ rcogcorp/25.4.12GTG64a.pdf.
- UK Sepsis Trust. (2014). “Primary Care Toolkit.” from http://sepsistrust.org/wp-content/files_mf/1409322498GPtoolkit2014.pdf.
- UK Sepsis Trust. (2013). “Clinical Tools.” from http:// sepsistrust.org/info-for-professionals/clinicaltools/.
- Royal College of Obstetricians and Gynaecologists. (2011c). “Green-top Guideline 56. Maternal Collapse in Pregnancy and the Puerperium.” from http://www. rcog.org.uk/womens-health/clinicalguidance/maternalcollapse-pregnancy-and-puerperium-green-top-56.
- Resuscitation Council (UK). Adult advanced life support guidelines from https://www.resus.org.uk/resuscitation-guidelines/adult-advanced-life-support/
- National Institute for Health and Care Excellence. (2012). “CG137. The epilepsies: the diagnosis and management of the epilepsies in adults and children in primary and secondary care.” from http://www.nice.org.uk/guidance/ CG137
Agradecimentos: Agradecemos ao Dr. Mohan Sathyamoorthy, Anaesthetics Registrar Queens Hospital, Burton por sugerir este tema.



