General Topics
Puntos Claves
- La fractura de aguja espinal es una complicación rara pero grave de la anestesia espinal.
- La técnica, el tipo de aguja y las características del paciente pueden contribuir al riesgo potencial de fractura de la aguja.
- Los fragmentos rotos de la aguja espinal deben retirarse lo antes posible para prevenir síntomas o complicaciones graves.
CASO
Una mujer de 86 años de edad fue programada para hemiartroplastia de cadera bajo anestesia espinal. Era ASA III y tenía antecedentes de cáncer de colon y de mama, diabetes, hipertensión y obesidad clase II (IMC 36 kg/m2).
Un anestesista experimentado realizó la inyección espinal con el paciente sentado. Fue difícil palpar los puntos de referencia pélvicos o espinosos. Se inyectó anestesia local en la piel. La punción lumbar se intentó con una aguja Pencil-Point de calibre 25 (G) (0,5 X 88 mm) a través de un introductor 20G (0,9 X 35 mm) usando primero un abordaje de línea media y luego uno paravertebral. Se hizo contacto óseo y la aguja más el estilete y el introductor se introdujeron de nuevo en el tejido subcutáneo y se reposicionaron. Durante el quinto intento, el estilete se retiró a 6 cm, y la aguja se empujó un poco más hacia el tejido más profundo (± 7 cm), hasta que – nuevamente – se sintió resistencia del hueso. No se utilizó una fuerza excesiva durante los intentos. Luego se retiró la aguja espinal dentro del introductor, dejando el introductor in situ. La aguja espinal se fracturó y los 4 cm distales de la aguja permanecieron en el paciente.
Antes de continuar, intenta responder estas preguntas. Las respuestas serán discutidas a continuación.
- ¿Qué factores juegan un papel en la fractura de la aguja?
- ¿Qué debería hacer si se rompe la aguja espinal?
- ¿Cómo manejaría este caso?
INTRODUCCIÓN
Hay una serie de factores de riesgo asociados con la posible deformación o fractura de las agujas espinales durante la anestesia subaracnoidea. Describimos un caso de nuestra práctica y consideramos algunos consejos prácticos sobre cómo evitar esta complicación y cómo tratarla si se produce.
1. ¿QUÉ FACTORES JUEGAN UN PAPEL EN LA FRACTURA DE LA AGUJA?
Existen varios factores bien reconocidos que aumentan el riesgo de fractura de agujas espinales.
Elección de la aguja
Las agujas espinales modernas se han diseñado para simplificar su uso y minimizar las complicaciones. Las mejoras en la resistencia a la tracción de los materiales utilizados para fabricar agujas (hierro, carbono y cromo) han permitido reducir el diámetro de las agujas espinales, lo que tiene un beneficio importante en la reducción de la incidencia de cefalea postpunción dural.
El diámetro mínimo para una aguja espinal está limitado por la mayor probabilidad de daño por las agujas más pequeñas durante la inserción, debido a la velocidad más lenta del flujo de LCR y el retraso resultante en la confirmación de la punción subaracnoidea.
La desviación del eje de la aguja y la punta, la flexión y el trauma son más comunes con las agujas más pequeñas [1]. Benham (1996) investigó agujas espinales utilizando un microscopio óptico y descubrió que más del 15% se dañaron después del uso. No hubo diferencias significativas entre las agujas dañadas y las no dañadas con respecto al impacto sobre el hueso o el número de intentos de punción dural, pero las agujas tenían menos probabilidades de sufrir daño cuando se utilizó el introductor especificado por el fabricante en comparación con un introductor alternativo. El patrón de daño difería entre los tipos de agujas, con las agujas de tipo Sprotte y Pencil-Point hubo más probabilidades de astillas o rugosidad, y las agujas de Quinke fueron más propensas a doblarse. Incluso un daño menor a la aguja es importante, ya que es concebible que al retirar la aguja del espacio subaracnoideo, una punta doblada pueda causar una rasgadura irregular en la duramadre, aumentando el riesgo de cefalea postpunción dural [2]. Un estudio publicado recientemente por Pilai proporciona información sobre las comparaciones de la fuerza de la aguja entre los fabricantes y se suma al cuerpo de la literatura que rodea el cambio de agujas Luer a no Luer [3].
Técnica
Ha habido varios informes de casos de deformación y fractura de agujas espinales de calibre estrecho. La razón más común por la cual las agujas espinales se rompen es por impacto en el hueso o resistencia debido a ligamentos/cápsulas rígidas, incluso sin el uso de fuerza excesiva. Las prácticas más probables que pueden romper o cortar fragmentos de la aguja incluyen [4]:
- Redirigir la aguja sin retirarla a los tejidos subcutáneos superficiales.
- Retirar y redirigir la aguja manteniendo el introductor en su lugar.
- Manipular la aguja después de que el estilete ha sido removido.
Cuando la aguja necesita ser reubicada, la aguja espinal, el estilete más la aguja introductora deben ser retiradas juntas al tejido superficial. En la mayoría de los casos publicados, la aguja espinal se rompió cuando se retiró la aguja debilitada a través del introductor, lo que cortó el extremo distal de la aguja espinal [5]. Las pruebas in vitro muestran que una aguja espinal hueca sin un estilete corre más riesgo de doblarse y romperse cuando se somete a un estrés axial excesivo; mantener el estilete dentro hace que la aguja funcione más como un eje de metal sólido, haciéndolo más resistente a la fractura. El estilete también puede influir en la deflexión de la aguja espinal (en el caso de un bisel angulado) [6,7,8].
Cuando se presentan dificultades con las agujas más estrechas, se puede considerar la técnica de aguja a través de aguja. Las agujas espinales de calibre más angosto, especialmente la variedad más larga, son más difíciles de usar, más aún en pacientes obesos. Esta “aguja espinal a través de la técnica de aguja epidural” se puede utilizar para un mayor apoyo de la aguja espinal, donde la aguja epidural Tuohy guía la aguja espinal a la duramadre [2, 5].
Si el procedimiento es difícil y requiere varios intentos, reemplace la aguja espinal regularmente por una nueva [4].
Posicionamiento del paciente y factores asociados al paciente
El posicionamiento cuidadoso del paciente es esencial para una punción lumbar exitosa, pero no está claro qué efecto tiene la posición del paciente sobre el riesgo de rotura de la aguja. No hemos encontrado ningún informe que describa la influencia de la posición del paciente durante la anestesia espinal (decúbito lateral, sentado y prono) o la trayectoria de la aguja (línea media o paravertebral). Intuitivamente, parece sensato que una punción lumbar fácil es menos probable que se asocie con problemas. De Filho identificó factores independientes que predicen un bloqueo neuroaxial exitoso al primer intento [9]. Éstos eran:
- La calidad de los puntos de referencia anatómicos de los pacientes.
- Posicionamiento adecuado del paciente.
- La experiencia del proveedor.
El IMC elevado hace que los puntos de referencia sean difíciles de identificar, aunque no fue un factor de riesgo independiente para punción lumbar difícil. El IMC parece estar débilmente relacionado con la dificultad del bloqueo neuroaxial; sin embargo, los puntos de referencia y la forma corporal pueden tener cierta asociación. Asegúrese de que el paciente esté en una posición óptima cuando realice la inyección espinal. Cuando es difícil identificar los puntos de referencia anatómicos, considere el uso de la guía del ultrasonido [10].
2. ¿QUÉ DEBERÍA HACER SI SE ROMPE LA AGUJA ESPINAL?
Las posibles consecuencias de una aguja espinal rota u otro “cuerpo extraño” en la columna vertebral (p.e., el resto de una aguja o catéter epidural roto) incluyen:
- Migración del cuerpo extraño.
- Infección o fibrosis del tejido circundante.
- Complicaciones neurológicas.
El riesgo de complicaciones neurológicas depende de la posición de la aguja, particularmente si la aguja está localizada cerca del canal espinal o está migrando hacia él. Las complicaciones potenciales incluyen daño nervioso (entumecimiento, parestesia o debilidad), dolor, infección y fuga de LCR.
Idealmente, la aguja rota debe ser removida lo más pronto posible (generalmente en el mismo turno quirúrgico) por un cirujano (espinal) o neurocirujano en caso de que parte de la aguja se encuentre en un tejido más profundo. Un caso reportó que la punta de la aguja rota se pasó desapercibida y se encontró accidentalmente cuando el paciente presentó dolor lumbar persistente [5]. En todos los demás casos informados, no se presentaron síntomas neurológicos graves agudos, y la cirugía programada se continuó en el mismo turno, ya sea con anestesia raquídea (otro nivel lumbar) o mediante la conversión a anestesia general. La literatura actual que describe fractura de agujas espinales sugiere que es probable que el paciente permanezca libre de síntomas si la aguja se retira rápidamente. En nuestra institución, hemos desarrollado una guía de decisión para ayudar en el manejo de estos casos (Figura 1).
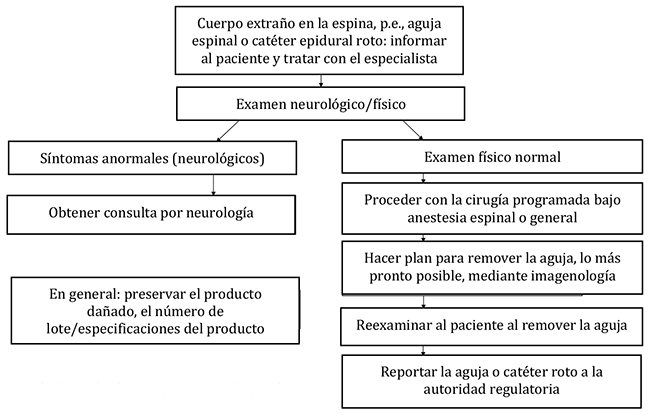
Figura 1. Herramienta de Decisión de Cuerpo Extraño Espinal
3. ¿CÓMO RESOLVIMOS NUESTRO CASO?
El anestesista informó al paciente sobre lo sucedido y marcó el área de inserción. El paciente no tenía síntomas asociados al fragmento de la aguja y al examen neurológico no era notable. El anestesista y el cirujano ortopédico decidieron continuar con la cirugía programada. El paciente accedió a que se le realizara el procedimiento bajo anestesia general y se lo colocó en posición de decúbito lateral. El fragmento de aguja espinal fue removido por el cirujano ortopédico al inicio del caso usando control fluoroscópico y la cirugía programada se realizó inmediatamente después. El cirujano ortopédico realizó una incisión cutánea de 5 cm e identificó el fragmento de aguja roto en el tejido subcutáneo profundo, que sobresale a través de la fascia toracolumbar posterior. El fragmento de la aguja se removió con una pinza. El procedimiento para retirar la aguja tomó 20 minutos. El paciente se recuperó completamente después de la cirugía, y se le hizo seguimiento hasta un año después sin secuelas neurológicas.
Al analizar la aguja después de la extracción, quedó claro que se había roto y que la punta se había cortado al retirarla a través del introductor (Figuras 2 y 3).

Figura 2: Estilete con eje naranja, aguja espinal Pencil-Point rota (25G) y aguja introductora (20G) con eje amarillo.
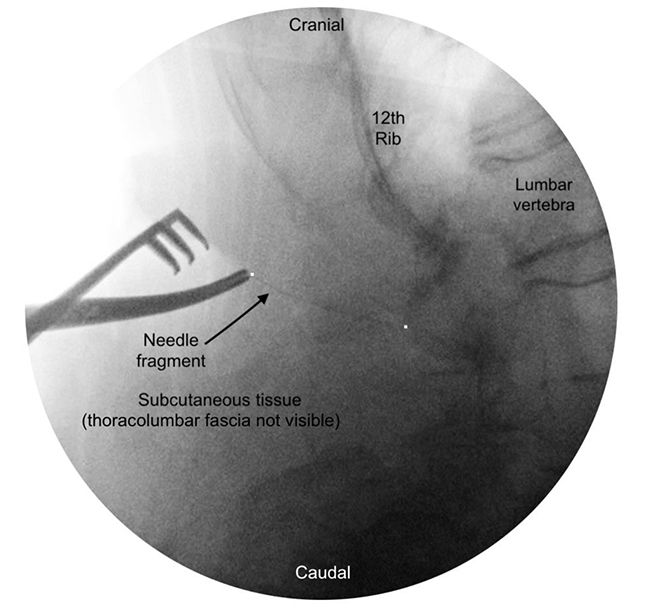
Figura 3: Fluoroscopía para visualizar el fragmento de la aguja.
RESUMEN
Consejos para prevenir y manejar la ruptura de la aguja.
- Asegúrese de que el paciente esté en una posición óptima cuando realice la inyección espinal. Cuando es difícil identificar los puntos anatómicos de referencia, considere el uso del ultrasonido [10].
- Cuando la punción espinal es difícil, considere el uso de una aguja espinal atraumática (Pencil-Point) con un calibre más ancho que 27G para facilitar la punción intratecal y evitar la fractura in situ de una aguja espinal. Los números de calibre más pequeños indican agujas de mayor diámetro que son menos vulnerables a la ruptura [nota histórica, 11].
- Nunca manipule ni reposicione la aguja espinal con el introductor en su lugar; siempre retire ambas agujas espinales, incluyendo el estilete y la aguja introductora, a los tejidos superficiales antes de redirigir la aguja [4].
- Siempre avance una aguja espinal de pequeño diámetro con el estilete en su lugar. Retire el estilete solo si cree que la aguja está en el espacio subaracnoideo [6].
- El introductor recomendado por el fabricante es más seguro que un introductor alternativo, con la siguiente excepción: Cuando se presentan dificultades con las agujas más estrechas, se debe considerar una técnica de aguja a través de aguja. Las agujas espinales de calibre más angosto, especialmente la variedad más larga, son más difíciles de usar, más aún en pacientes obesos. Esta “técnica de aguja espinal a través de aguja epidural” se puede utilizar para un mayor apoyo de la aguja espinal, donde la aguja epidural Tuohy guía la aguja espinal a la duramadre [2, 5].
- Si el procedimiento es difícil y necesita más intentos, reemplace la aguja espinal regularmente por una nueva [4].
- Si se produce una fractura in situ de una aguja espinal, un equipo multidisciplinario debe planificar el retiro de la aguja espinal sin demora y la técnica anestésica debe elegirse teniendo en cuenta los factores de riesgo específicos del paciente.
- La literatura actual que describe la fractura de agujas espinales sugiere que es probable que el paciente permanezca libre de síntomas si la aguja se extrae rápidamente.
REFERENCIAS Y LECTURA ADICIONAL
- Tsen L, Hepner D. Needles used for spinal anesthesia. Expert Rev Med Devices 2006, 3:4, 499-508
- Benham M. Spinal needle damage during routine clinical practice. Anaesthesia 1996, 51, 843-845.
- Pilai A, Monteiro R, Choi W et al Strength of commonly used spinal needles: the ability to deform and resist deformation. Anaesthesia 2017, 72, 1125-1133
- Martinello C, Rubio R, Hurwitz E et al. Broken spinal needle: case report and review of the literature. Journal of Clinical Anesthesia 2014, 26, 321-324
- Lonnee H, Fasting S. Removal of a fractured spinal needle fragment six months after caesarean section. Int J of Obstetric Anesthesia, Feb 2014, 23, issue 1, 95-96
- Dunn S. Do not withdraw stylets when advancing spinal needles. Anesthesia & Analgesia, Jan 2011, 112, issue 1, 250
- Mahvash M, Dupont P. Mechanics of dynamic needle insertion into a biological material. IEEE Trans Biomed Eng. 2010 Apr; 57(4): 934–943. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3021974/
- Rand E, Christolias G, Visco C et al. Comparison of spinal needle deflection in a ballistic gel model. Anesth Pain Med, Oct 2016: 6(5): e36607
- De Filho G, Gomes H, da Fonseca M et al. Predictors of successful neuraxial block: a prospective study. Eur J Anaesthesiol. 2002 Jun;19(6):447-51.
- McDonald A, Murgatroyd H, Russon K, Derby R. Anesthesia Tutorial of The Week 349 ‘Ultrasound Guided Neuraxial Anaesthesia’ World Federation of Societies of Anaesthesiologistst resources.wfsahq.org
- Pöll J.S., Historical note: The story of the gauge, Anaesthesia 1999, 54, pp 575-581



